
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
சைட்டோமெலகோவைரஸ் ஹெபடைடிஸ்.
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025
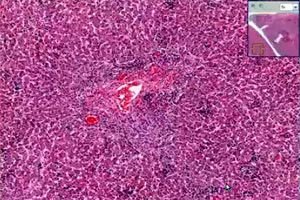
நோயியல்
CMV தொற்று பரவலாக உள்ளது. 70-80% பெரியவர்களின் இரத்தத்தில் வைரஸ்-நடுநிலைப்படுத்தும் ஆன்டிபாடிகள் உள்ளன. இந்த வைரஸ் 4-5% கர்ப்பிணிப் பெண்களில் சிறுநீரில் வெளியேற்றப்படுகிறது, கர்ப்பப்பை வாய் ஸ்கிராப்பிங்ஸில் 10% பெண்களில், பாலில் - 5-15% பாலூட்டும் தாய்மார்களில் கண்டறியப்படுகிறது. பல்வேறு காரணங்களால் இறந்த புதிதாகப் பிறந்த குழந்தைகளில், பொதுவான CMV நோய்த்தொற்றின் அறிகுறிகள் 5-15% இல் கண்டறியப்படுகின்றன. சைட்டோமெலகோவைரஸ் ஹெபடைடிஸ் வைரஸ் காரணவியலின் கடுமையான ஐக்டெரிக் ஹெபடைடிஸின் எட்டியோலாஜிக் கட்டமைப்பில் 1% ஆகும். இருப்பினும், சைட்டோமெலகோவைரஸ் ஹெபடைடிஸின் பரவல் இன்றுவரை ஆய்வு செய்யப்படவில்லை.
CMV தொற்றுக்கான ஆதாரம் ஒரு நபர், நோய்வாய்ப்பட்ட நபர் அல்லது வைரஸ் கேரியர் மட்டுமே. தொடர்பு மூலம் பரவுதல் ஏற்படுகிறது, குறைவாக அடிக்கடி - வான்வழி நீர்த்துளிகள் மற்றும் உள்ளுறுப்பு மூலம். கூடுதலாக, இரத்தமாற்றத்தின் போது உட்பட, பெற்றோர் வழியாக தொற்று ஏற்படலாம். இந்த பரவும் பாதை பொதுவாக நம்பப்படுவதை விட மிகவும் பொதுவானது, இது நன்கொடையாளர்களில் சைட்டோமெகலோவைரஸை அடிக்கடி கண்டறிவதன் மூலம் (60% வரை) உறுதிப்படுத்தப்படுகிறது. தொற்று பரவலின் டிரான்ஸ்பிளாசென்டல் பாதை நம்பத்தகுந்த முறையில் நிரூபிக்கப்பட்டுள்ளது. கருவின் தொற்று தாயிடமிருந்து ஏற்படுகிறது - வைரஸின் கேரியர். பிறப்பு கால்வாய் வழியாக குழந்தை செல்லும் போது நஞ்சுக்கொடி அல்லது பிரசவத்தின் போது நேரடியாக தொற்று ஏற்படுகிறது. புதிதாகப் பிறந்த குழந்தைகளுக்கு தாயின் பால் மூலம் தொற்று ஏற்படலாம்.
சைட்டோமெகலோவைரஸ் ஹெபடைடிஸில், தொற்றுக்கான பிரதான வழிகள் பேரன்டெரல் மற்றும் பெரினாட்டல் ஆகும், ஏனெனில் சைட்டோமெகலோவைரஸ் நோயாளியின் லிம்பாய்டு கருவியைத் தவிர்த்து நேரடியாக இரத்தத்தில் நுழைகிறது.
காரணங்கள் சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
ஹெர்பெஸ்விரிடே குடும்பத்தைச் சேர்ந்த சைட்டோமெகலோவைரஸ், 1956 ஆம் ஆண்டு எம். ஸ்மித் என்பவரால் தனிமைப்படுத்தப்பட்டது. நவீன வகைப்பாட்டின் படி, இது மனித ஹெர்பெஸ் வைரஸ் வகை 5 (HHV5) என்று அழைக்கப்படுகிறது. தற்போது, சைட்டோமெகலோவைரஸின் இரண்டு செரோடைப்கள் அறியப்படுகின்றன. உருவவியல் ரீதியாக, இது ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸைப் போன்றது. விரியன் டிஎன்ஏவைக் கொண்டுள்ளது மற்றும் 120-140 nm விட்டம் கொண்டது, மேலும் மனித கரு ஃபைப்ரோபிளாஸ்ட் கலாச்சாரத்தில் நன்கு வளர்க்கப்படுகிறது. இந்த வைரஸ் அறை வெப்பநிலையில் நன்கு பாதுகாக்கப்படுகிறது, ஈதர் மற்றும் கிருமிநாசினிகளுக்கு உணர்திறன் கொண்டது. இது பலவீனமான இன்டர்ஃபெரோனோஜெனிக் விளைவைக் கொண்டுள்ளது. சைட்டோமெகலோவைரஸ் மனிதர்களுக்கு மட்டுமே நோயை ஏற்படுத்துகிறது. கரு மற்றும் புதிதாகப் பிறந்த குழந்தைகள் வைரஸுக்கு குறிப்பாக உணர்திறன் கொண்டவை.
நோய் கிருமிகள்
நோய் தோன்றும்
சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் நோய்க்கிருமி உருவாக்கம் இன்னும் தெளிவாகத் தெரியவில்லை. பாரம்பரியமாக, CMV முதன்மையாக பித்த நாளங்களை கொலஸ்டேடிக் ஹெபடைடிஸ் வளர்ச்சியுடன் பாதிக்கும் என்று நம்பப்படுகிறது. இருப்பினும், கல்லீரல் பாரன்கிமாவில் நேரடியாக CMV இன் நேரடி சைட்டோபாதிக் விளைவு அனுமதிக்கப்படுகிறது. சிலர் சைட்டோமெகலோவைரஸை ஒரு சந்தேகத்திற்கு இடமில்லாத ஹெபடோட்ரோபிக் முகவராகக் கருதுகின்றனர். இந்த விஷயத்தில், பிறவி மற்றும் வாங்கிய CMV தொற்று இரண்டிலும் கல்லீரல் சேதத்தைக் காணலாம்.
சைட்டோமெகலோவைரஸ் ஹெபடைடிஸில் ஹெபடோசைட்டுகளுக்கு தனிமைப்படுத்தப்பட்ட சேதத்தை உருவாக்குவதில், நோய்க்கிருமியை இரத்தத்தில் நேரடியாக நுழைவதன் மூலம் (தொற்றுநோயின் பெற்றோர் வழிமுறை) ஒரு முக்கிய பங்கை வகிக்க முடியும். இந்த வழக்கில், வைரஸ் நிணநீர் மண்டலத்திற்குள் நுழையாது, எனவே - பிராந்திய நிணநீர் முனைகளுக்குள், மேலும் அவற்றில் பெருக்காது. நோய்க்கிருமி உடனடியாக பொது இரத்த ஓட்டத்தில் தோன்றும், அங்கிருந்து அது கல்லீரல் பாரன்கிமாவுக்குள் நுழைகிறது. நோய்க்கிருமி சங்கிலியின் இந்த கட்டத்தை வழக்கமாக பாரன்கிமாட்டஸ் பரவல் என்று அழைக்கலாம். இந்த வழக்கில், வைரஸ் உடனடியாக ஹெபடோசைட்டுகளுக்குள் ஊடுருவ முடியும், அங்கு அது இனப்பெருக்கத்திற்கான நிலைமைகளைக் காண்கிறது.
தனிமைப்படுத்தப்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் நோய்க்கிருமி உருவாக்கத்தில், பல்வேறு சைட்டோமெகலோவைரஸ் மரபணு வகைகளின் பங்கையும், எளிதில் பாதிக்கப்படக்கூடிய நபரின் குரோமோசோம் 6 இல் உள்ள முக்கிய ஹிஸ்டோகாம்பாட்டிபிலிட்டி காம்ப்ளக்ஸ் (HLA அமைப்பு) வேட்பாளர் மரபணுக்களின் பாலிமார்பிஸத்தையும் விலக்க முடியாது.
நோய்க்கூறு உருவவியல்
ஆரோக்கியமான பெரியவர்களில் கடுமையான சைட்டோமெகலோவைரஸ் ஹெபடைடிஸில் உருவவியல் மாற்றங்கள், மோனோநியூக்ளியர் செல்கள் மூலம் சைனூசாய்டல் ஊடுருவலுடன் உள்-லோபுலர் கிரானுலோமாக்களின் கலவையாலும், பெரிபோர்டல் வீக்கத்தாலும் வகைப்படுத்தப்படுகின்றன. ஹெபடோசைட் நெக்ரோசிஸ் லேசானதாக இருக்கலாம்.
நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் உள்ள நோயெதிர்ப்பு குறைபாடுள்ள பெரியவர்களில் (சிறுநீரக மாற்று அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்டவர்கள்), பெரிபோர்டல் மற்றும் பெரிசினுசாய்டல் ஃபைப்ரோஸிஸ், கலப்பு-செல் ஊடுருவல், ஹெபடோசைட் பலூனிங் மற்றும் கொலஸ்டாசிஸின் அறிகுறிகள் காணப்படுகின்றன. நோயின் ஆரம்ப கட்டங்களில், வைரஸின் ஹீமாடோஜெனஸ் பரவலின் விளைவாக கல்லீரலில் உள்ள சைட்டோமெகலோவைரஸ் ஆன்டிஜென்கள் சைனூசாய்டல் செல்களில் கண்டறியப்படுகின்றன. ஹெபடோசைட்டுகளில் நெக்ரோடிக், டிஸ்ட்ரோபிக் மாற்றங்கள், லிம்போசைடிக் ஊடுருவல், குப்ஃபர் செல்களை செயல்படுத்துதல் ஆகியவை குறிப்பிடப்படுகின்றன, அதே நேரத்தில் குறிப்பிட்ட செல் மாற்றம் அரிதானது. இந்த நோயாளிகளில் சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் கொலஸ்டேடிக் நோய்க்குறி மற்றும் பித்த நாள மறைவு நோய்க்குறியுடன் சேர்ந்துள்ளது. இந்த வழக்கில், ஹெபடோசைட்டுகளில் pp65 ஆன்டிஜெனீமியா மற்றும் CMV DNA கண்டறியப்படுகின்றன, மேலும் கல்லீரல் சிரோசிஸின் அறிகுறிகள் காணப்படலாம்.
வைரஸ் ஹெபடைடிஸின் சிறப்பியல்பு மாற்றங்களுக்கு மேலதிகமாக, சைட்டோமெகலோவைரஸ் கல்லீரல் பாதிப்பு உள்ள நோயாளிகளுக்கு நியூட்ரோபிலிக் பாலிமார்போநியூக்ளியர் லுகோசைட்டுகளின் சிறிய திரட்டுகள் இருக்கலாம், அவை பெரும்பாலும் பாதிக்கப்பட்ட ஹெபடோசைட்டைச் சுற்றி இன்ட்ராநியூக்ளியர் CMV சேர்த்தல்களுடன் அமைந்துள்ளன. கிளாசிக் இன்ட்ராநியூக்ளியர் CMV சேர்த்தல்கள் இல்லாத செல்களில் சைட்டோபிளாஸின் பாசோபிலிக் கிரானுலாரிட்டி சைட்டோமெகலோவைரஸ் பொருளின் இருப்பால் ஏற்படுகிறது என்பதை இம்யூனோஹிஸ்டோ கெமிஸ்ட்ரி முறைகள் வெளிப்படுத்தியுள்ளன. இதனால், வைரஸின் இன்ட்ராநியூக்ளியர் சேர்த்தல்கள் மட்டுமல்ல, சைட்டோபிளாஸின் பாசோபிலிக் கிரானுலாரிட்டியும் CMV ஹெபடைடிஸின் சிறப்பியல்பு அறிகுறியாகும்.
பொதுவாக, நோயெதிர்ப்பு குறைபாடுள்ள நோயாளிகளில், CMV தொற்று மிகவும் உச்சரிக்கப்படும் சைட்டோபாத்தோஜெனிக் விளைவைக் கொண்டிருக்கிறது மற்றும் CMV ஹெபடைடிஸ் உள்ள நோயெதிர்ப்பு திறன் இல்லாத நோயாளிகளை விட ஹெபடோசைட்டுகளின் விரிவான சிதைவை ஏற்படுத்துகிறது.
பிறவி CMV ஹெபடைடிஸ் உள்ள குழந்தைகளில் கல்லீரல் திசுக்களில் ஏற்படும் உருவ மாற்றங்கள் ஹெபடோசைட்டுகளின் மாபெரும் செல் மாற்றம், கொலஸ்டாஸிஸ், போர்டல் ஃபைப்ரோஸிஸ், பித்த நாள எபிட்டிலியத்தின் பெருக்கம் மற்றும் ஃபுல்மினன்ட் வடிவங்களில், பாரிய கல்லீரல் நசிவு ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன.
அறிகுறிகள் சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
சைட்டோமெலகோவைரஸ் ஹெபடைடிஸ் கடுமையான மற்றும் நாள்பட்ட போக்கைக் கொண்டிருக்கலாம்.
 [ 23 ]
[ 23 ]
கடுமையான சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
குழந்தைகள், இளம் பருவத்தினர் மற்றும் இளைஞர்களிடையே ஏற்படும் கடுமையான CMV ஹெபடைடிஸை, தொற்று மோனோநியூக்ளியோசிஸின் அறிகுறி வளாகத்திற்குள் கண்டறியலாம். இருப்பினும், சில சந்தர்ப்பங்களில், தனிமைப்படுத்தப்பட்ட கல்லீரல் பாதிப்பு காணப்படுகிறது. இந்த நிலையில், இந்த நோய் அனிக்டெரிக், லேசான, மிதமான அல்லது கடுமையான வடிவத்தில் ஏற்படுகிறது. தனிமைப்படுத்தப்பட்ட சந்தர்ப்பங்களில், ஃபுல்மினன்ட் ஹெபடைடிஸ் உருவாகலாம்.
CMV ஹெபடைடிஸிற்கான அடைகாக்கும் காலம் துல்லியமாக நிறுவப்படவில்லை. இது 2-3 மாதங்கள் என்று கருதப்படுகிறது.
முன்-ஐக்டெரிக் காலம். கடுமையான CMV ஹெபடைடிஸில் மருத்துவ வெளிப்பாடுகள் மற்றும் ஆய்வக அளவுருக்கள் மற்ற காரணங்களின் வைரஸ் ஹெபடைடிஸில் இருந்து அடிப்படையில் வேறுபட்டவை அல்ல. நோய் படிப்படியாகத் தொடங்குகிறது. நோயாளிகள் பசியின்மை, பலவீனம், தலைவலி, வயிற்று வலி ஆகியவற்றை அனுபவிக்கின்றனர். சில சந்தர்ப்பங்களில், உடல் வெப்பநிலை 38 °C ஆக உயர்கிறது,
கடுமையான CMV ஹெபடைடிஸ் A இன் முன்-ஐக்டெரிக் காலத்தின் காலம் பொதுவாக 3 முதல் 7 நாட்கள் வரை இருக்கும்.
ஐக்டெரிக் காலத்திற்கு முந்தைய மருத்துவ வெளிப்பாடுகள் இல்லாமல் இருக்கலாம். இதுபோன்ற சந்தர்ப்பங்களில், சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் வெளிப்படையான ஆரம்ப வடிவம் மஞ்சள் காமாலை தோற்றத்துடன் தொடங்குகிறது.
மஞ்சள் காமாலை காலம். மஞ்சள் காமாலை தொடங்கிய பிறகு நோயாளிகளில், மஞ்சள் காமாலைக்கு முந்தைய காலத்தில் காணப்படும் போதை அறிகுறிகள் நீடிக்கின்றன அல்லது அதிகரிக்கின்றன.
கடுமையான சைட்டோமெலகோவைரஸ் ஹெபடைடிஸின் மருத்துவ மற்றும் ஆய்வக வெளிப்பாடுகள் பிற காரணங்களின் வைரஸ் ஹெபடைடிஸிலிருந்து அடிப்படையில் வேறுபட்டவை அல்ல.
கடுமையான சைட்டோமெகலோவைரஸ் ஹெபடைடிஸில் ஐக்டெரிக் காலத்தின் காலம் 13 முதல் 28 நாட்கள் வரை இருக்கும்.
நோயின் பிந்தைய ஐக்டெரிக் காலம் நோயாளியின் நல்வாழ்வை இயல்பாக்குதல், கல்லீரல் மற்றும் மண்ணீரலின் அளவு குறைதல் மற்றும் நொதி செயல்பாட்டில் குறிப்பிடத்தக்க குறைவு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
நாள்பட்ட சைட்டோமெலகோவைரஸ் ஹெபடைடிஸ்
நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் பெரும்பாலும் நோயெதிர்ப்பு குறைபாடுள்ள நோயாளிகளில் (எச்.ஐ.வி தொற்று, நோயெதிர்ப்புத் தடுப்பு சிகிச்சையைப் பெறுதல், கல்லீரல் மாற்று அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்டவை போன்றவை) உருவாகிறது. இதனால், பல்வேறு காரணங்களுக்காக (ஆட்டோ இம்யூன் கல்லீரல் நோய்கள், வைரஸ் ஹெபடைடிஸ் போன்றவை) கல்லீரல் மாற்று அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட 11-28.5% நோயாளிகளில் சைட்டோமெகலோவைரஸ் ஒட்டு சேதம் காணப்படுகிறது. ஹெபடைடிஸின் மருத்துவ, உயிர்வேதியியல் மற்றும் ஹிஸ்டாலஜிக்கல் படம் கொண்ட 20% கல்லீரல் மாற்று அறுவை சிகிச்சை பெறுபவர்களின் ஹெபடோசைட்டுகளில் CMV டி.என்.ஏ கண்டறியப்படுகிறது.
இருப்பினும், நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் நோய் எதிர்ப்பு சக்தி குறைந்த குழந்தைகள் மற்றும் பெரியவர்களிடமும் உருவாகலாம். இந்த நிலையில், நாள்பட்ட ஹெபடைடிஸ் ஒரு முதன்மை நாள்பட்ட செயல்முறையாகவோ அல்லது ஆரம்பகால வெளிப்படையான சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் விளைவாகவோ உருவாகலாம்.
நாள்பட்ட CMV ஹெபடைடிஸ் நோயாளிகளின் மருத்துவ மற்றும் ஆய்வக அளவுருக்கள், பிற காரணங்களின் நாள்பட்ட வைரஸ் ஹெபடைடிஸில் காணப்படுவதிலிருந்து அடிப்படையில் வேறுபடுவதில்லை.
நாள்பட்ட CMV ஹெபடைடிஸ் நோயாளிகளில், செயல்முறையின் குறைந்த மற்றும் மிதமான செயல்பாடு ஆதிக்கம் செலுத்துகிறது. கிட்டத்தட்ட 3/4 வழக்குகளில், மிதமான மற்றும் கடுமையான கல்லீரல் ஃபைப்ரோஸிஸ் கண்டறியப்படுகிறது.
நிவாரண காலத்தில், நாள்பட்ட CMV ஹெபடைடிஸ் நோயாளிகளுக்கு போதை அறிகுறிகள் நடைமுறையில் இல்லை. பெரும்பாலான நோயாளிகளில் கல்லீரல் புற வெளிப்பாடுகள் மறைந்துவிடும். கல்லீரல் மற்றும் மண்ணீரல் அளவு சுருங்குகிறது, ஆனால் அவற்றின் முழுமையான இயல்பாக்கம் கவனிக்கப்படுவதில்லை. வழக்கமாக, கல்லீரலின் விளிம்பு விலா எலும்பு வளைவின் கீழ் இருந்து 1-2 செ.மீ.க்கு மேல் நீண்டுள்ளது. மண்ணீரல் விலா எலும்பு வளைவின் விளிம்பிலிருந்து 1 செ.மீ.க்கும் குறைவாக படபடக்கிறது. இரத்த சீரத்தில் உள்ள நொதி செயல்பாடு சாதாரண மதிப்புகளை விட அதிகமாக இல்லை.
வாங்கிய சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் மருத்துவ வெளிப்பாடுகள் மாறுபட்ட தீவிரத்தன்மை கொண்ட கடுமையான மற்றும் நாள்பட்ட வைரஸ் ஹெபடைடிஸின் மருத்துவ வெளிப்பாடுகளுக்கு ஒத்திருக்கும். வாங்கிய நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் 3/4 நிகழ்வுகளில், மிதமான மற்றும் கடுமையான கல்லீரல் ஃபைப்ரோஸிஸ் கண்டறியப்படுகிறது.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
பிறவி சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
பிறவி CMV தொற்று, பல உறுப்புகள் மற்றும் அமைப்புகளுக்கு சேதம் விளைவிக்கும் பொதுவான வடிவத்திலும், கல்லீரல் உட்பட உள்ளூர் வடிவங்களிலும் ஏற்படலாம். பிறவி CMV தொற்றுக்கு கல்லீரல் பாதிப்பு பொதுவானது மற்றும் 40-63.3% நோயாளிகளுக்கு ஏற்படுகிறது. கல்லீரலில் ஏற்படும் மாற்றங்களில் நாள்பட்ட ஹெபடைடிஸ், சிரோசிஸ், கோலாங்கிடிஸ், இன்ட்ராலோபுலர் கொலஸ்டாஸிஸ் ஆகியவை அடங்கும். வீக்கம் முதல் அட்ரேசியா வரை எக்ஸ்ட்ராஹெபடிக் பித்தநீர் பாதைக்கு சேதம் பதிவு செய்யப்பட்டுள்ளது. இன்றுவரை, எக்ஸ்ட்ராஹெபடிக் பித்தநீர் பாதைக்கு (அட்ரேசியா, நீர்க்கட்டிகள்) சேதம் ஏற்படுவதில் சைட்டோமெலகோவைரஸின் பங்கு தெளிவாக இல்லை.
பிறவி சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் முக்கியமாக வாழ்க்கையின் முதல் மாத குழந்தைகளில் பதிவு செய்யப்படுகிறது, ஹெபடோ-ஸ்ப்ளெனோமேகலி மற்றும் உயிர்வேதியியல் செயல்பாடுகளுடன் அனிக்டெரிக் வடிவத்தில் அல்லது ஐக்டெரஸ், கருமையான சிறுநீர், ஹெபடோஸ்ப்ளெனோமேகலி, ஹைபர்ட்ரான்சாமினாசீமியா, அல்கலைன் பாஸ்பேடேஸ் மற்றும் ஜிஜிடி அளவுகளில் அதிகரிப்பு, பாதி நோயாளிகளில் கல்லீரல் சிரோசிஸ் உருவாக்கம் ஆகியவற்றுடன் ஐக்டெரிக் வடிவத்தில் தொடர்கிறது. அதே நேரத்தில், பிறவி சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் ஒன்று அல்லது இரண்டு அலை மஞ்சள் காமாலை, போதையின் லேசான வெளிப்பாடுகள், ஹெபடோசெல்லுலர் நொதிகளின் செயல்பாடு 2-3 மடங்கு அதிகரித்தல், கொலஸ்டேடிக் நோய்க்குறி (1/3 நோயாளிகளில்), அரிதாகவே நாள்பட்ட போக்கை எடுக்கும், இது இந்த சந்தர்ப்பங்களில் மஞ்சள் காமாலை இல்லாமல் மற்றும் மிதமான அல்லது அதிக நோயியல் செயல்பாடுகளுடன் நிகழும் முதன்மை நாள்பட்ட செயல்முறையாக உருவாகிறது.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
பிறவியிலேயே ஏற்படும் முதன்மை நாள்பட்ட சைட்டோமெலகோவைரஸ் ஹெபடைடிஸ்
பிறவி நாள்பட்ட CMV ஹெபடைடிஸ் உள்ள குழந்தைகளில், கல்லீரலில் நோயியல் செயல்முறையின் குறைந்தபட்ச செயல்பாடு 1/4 வழக்குகளில் கண்டறியப்படுகிறது, 1/3 வழக்குகளில் குறைந்த செயல்பாடு மற்றும் 1/3 நோயாளிகளில் மிதமான செயல்பாடு கண்டறியப்படுகிறது.
இந்த செயல்முறை ஒரு உச்சரிக்கப்படும் ஃபைப்ரோஸிஸ்-உருவாக்கும் திசையைக் கொண்டுள்ளது. 1/3 நோயாளிகளில், உச்சரிக்கப்படும் ஃபைப்ரோஸிஸ் கண்டறியப்படுகிறது, 1/3 நோயாளிகளில் - கல்லீரல் சிரோசிஸின் அறிகுறிகள்.
பிறவி நாள்பட்ட CMV ஹெபடைடிஸில் உள்ள மருத்துவ வெளிப்பாடுகள் மற்றும் ஆய்வக அளவுருக்கள் பிற காரணங்களின் வைரஸ் ஹெபடைடிஸிலிருந்து அடிப்படை வேறுபாடுகளைக் கொண்டிருக்கவில்லை.
நிவாரண காலத்தில், பிறவி நாள்பட்ட CMV ஹெபடைடிஸ் நோயாளிகளுக்கு போதை அறிகுறிகள் நடைமுறையில் இல்லை. பெரும்பாலான குழந்தைகளில் கல்லீரல் புற வெளிப்பாடுகள் மறைந்துவிடும். கல்லீரல் மற்றும் மண்ணீரல் அளவு சுருங்குகிறது, ஆனால் அவற்றின் முழுமையான இயல்பாக்கம் கவனிக்கப்படுவதில்லை. வழக்கமாக, கல்லீரலின் விளிம்பு விலா எலும்பு வளைவின் கீழ் இருந்து 1-2 செ.மீ.க்கு மேல் நீண்டுள்ளது. மண்ணீரல் மெகலி உள்ள பெரும்பாலான நோயாளிகளில் மண்ணீரல் விலா எலும்பு வளைவின் விளிம்பிலிருந்து 1 செ.மீ.க்கும் குறைவாக படபடக்கிறது. இரத்த சீரத்தில் உள்ள நொதி செயல்பாடு சாதாரண மதிப்புகளை மீறுவதில்லை.
கல்லீரல் மாற்று அறுவை சிகிச்சை நோயாளிகளில் சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
நோயெதிர்ப்புத் தடுப்பு சிகிச்சையின் பின்னணியில் CMV நோய்த்தொற்றின் மிகவும் பொதுவான வெளிப்பாடாக சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் உள்ளது. இதுபோன்ற சந்தர்ப்பங்களில், சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் நோயறிதல் கல்லீரல் பயாப்ஸியின் முடிவுகளின் அடிப்படையில் நிறுவப்பட்டு வைரஸ் கலாச்சாரம், ppb5 ஆன்டிஜென், PCR மற்றும் இம்யூனோஹிஸ்டோ கெமிஸ்ட்ரி முறை மூலம் உறுதிப்படுத்தப்படுகிறது. CMV ஹெபடைடிஸ் உள்ள பெரும்பாலான நோயாளிகளுக்கு தனிமைப்படுத்தப்பட்ட கல்லீரல் பாதிப்பு ஏற்படுகிறது, மேலும் ஒரு சில நோயாளிகளுக்கு மட்டுமே பொதுவான CMV தொற்று ஏற்படுகிறது. நோயாளிகளுக்கு நரம்பு வழியாக கான்சிக்ளோவிர் பரிந்துரைக்கப்படுகிறது. எய்ட்ஸில், சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் 3-5% நோயாளிகளில் காணப்படுகிறது.
ஆர்த்தோடோபிக் கல்லீரல் மாற்று அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட நோயாளிகளிலும், எய்ட்ஸ் நோயாளிகளிலும், சைட்டோமெகலோவைரஸ் எபிட்டிலியத்தில் வைரஸ் B ஐக் கண்டறிவதன் மூலம் உறுதிப்படுத்தப்படும் சைட்டோமெகலோவைரஸ் எக்காலஜியின் எக்ஸ்ட்ராஹெபடிக் பித்த நாளங்களின் இறுக்கங்களை உருவாக்குவது சாத்தியமாகும். மாற்று அறுவை சிகிச்சைக்கு முன் கல்லீரலை தானம் செய்பவர் மற்றும் பெறுபவருக்கு சைட்டோமெகலோவைரஸ் தொற்று ஏற்படுவது மாற்று அறுவை சிகிச்சை நிராகரிப்புக்கு பங்களிக்கும் ஒரு காரணியாகக் கருதப்படுகிறது.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
சைட்டோமெலகோவைரஸ் ஹெபடைடிஸின் போக்கு
நோயின் போக்கு கடுமையானதாக (35%) இருக்கலாம் மற்றும் 1 முதல் 3 மாதங்களுக்குள் கல்லீரலின் செயல்பாட்டு நிலையை முழுமையாக மீட்டெடுப்பதன் மூலம் மீட்சியில் முடிவடையும். 65% நோயாளிகளில், வெளிப்படையான சைட்டோமெலகோவைரஸ் ஹெபடைடிஸின் விளைவாக, நோய் நாள்பட்டதாகிறது.
எங்கே அது காயம்?
கண்டறியும் சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் மருத்துவ, உயிர்வேதியியல் மற்றும் செரோலாஜிக்கல் தரவுகளின் கலவையின் அடிப்படையில் கண்டறியப்படுகிறது. இந்த நோய் பொதுவாக ஆஸ்தெனோ-டிஸ்பெப்டிக் வெளிப்பாடுகளுடன் தொடங்குகிறது: உடல்நலக்குறைவு, பலவீனம், பசியின்மை, கல்லீரலின் அளவு அதிகரிப்பு மற்றும் ஹைப்பர்ஃபெர்மென்டீமியா ஆகியவற்றுடன். நோயாளியின் வரலாறு தற்போதைய நோய்க்கு 2-3 மாதங்களுக்கு முன்பு பெற்றோர் கையாளுதல்களைக் குறிக்கலாம், இரத்த சீரத்தில் ஹெபடைடிஸ் வைரஸ்கள் A, B, C, U, G போன்றவற்றின் குறிப்பான்கள் எதுவும் இல்லை.
சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் ஒரு உச்சரிக்கப்படும் சைட்டோலிசிஸ் நோய்க்குறியால் வகைப்படுத்தப்படுகிறது என்பதைக் கருத்தில் கொள்வது அவசியம். அதன் அறிகுறியாக, அமினோட்ரான்ஸ்ஃபெரேஸ் செயல்பாடு (ALT, AST) மற்றும் LDH பின்னங்கள் (LDH-4, LDH-5) ஆகியவற்றை நிர்ணயிப்பது பரவலாகப் பயன்படுத்தப்படுகிறது. கல்லீரல் செல் நொதிகளின் அதிகரித்த செயல்பாடு கடுமையான ஹெபடைடிஸ் மற்றும் நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் தீவிரமடையும் கட்டத்தின் சிறப்பியல்பு ஆகும். சைட்டோமெகலோவைரஸ் ஹெபடைடிஸின் பல்வேறு வடிவங்களில் கல்லீரல் செல் நொதிகளின் செயல்பாட்டில் ஏற்படும் அதிகரிப்பின் அளவு பிற காரணங்களின் வைரஸ் ஹெபடைடிஸில் உள்ளதை ஒத்துள்ளது.
மஞ்சள் காமாலை முன்னிலையில், மொத்த பிலிரூபின் அளவையும் இணைந்த மற்றும் இணைக்கப்படாத பின்னங்களின் விகிதத்தையும் தீர்மானிக்க வேண்டியது அவசியம்.
கல்லீரலில் ஏற்படும் அழற்சி செயல்முறையின் செயல்பாடு, இரத்த சீரத்தின் புரத நிறமாலையால் ஒரு குறிப்பிட்ட அளவிற்கு பிரதிபலிக்கிறது. பெரும்பாலான சந்தர்ப்பங்களில், நாள்பட்ட CMV ஹெபடைடிஸ் நோயாளிகள் இரத்த சீரத்தில் மொத்த புரதத்தின் இயல்பான அளவை பராமரிக்கிறார்கள் - 65-80 கிராம் / எல். நாள்பட்ட CMV ஹெபடைடிஸ் நோயாளிகளில், ஆல்புமின்களின் அளவு குறைதல் மற்றும் y-குளோபூல்கள் மற்றும் நோவாக்களின் பகுதியின் அதிகரிப்பு காரணமாக டிஸ்ப்ரோட்டினீமியா உருவாகிறது. டிஸ்ப்ரோட்டினீமியாவின் தன்மை மிதமானது மற்றும் சில நோயாளிகளில் மட்டுமே குறிப்பிடத்தக்க வெளிப்பாட்டை அடைகிறது, ஆல்புமின் அளவு 45% க்கும் குறைவாகவும், y-குளோபூலின் அளவு 25% ஐ விட அதிகமாகவும் இருக்கும்போது.
நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் அதிகரிக்கும் போது, புரத-செயற்கை செயல்பாட்டில் குறைவு மிகவும் குறிப்பிடத்தக்கதாக இருக்கும், கல்லீரலில் அழற்சி செயல்முறை மிகவும் கடுமையானதாக இருக்கும். கல்லீரலின் செயற்கை செயல்பாட்டில் ஏற்படும் குறைவு காரணமாக, நாள்பட்ட ஹெபடைடிஸ் நோயாளிகளுக்கு இரத்த உறைதல் அமைப்பில் (ஹைபோகோகுலேஷன்) பல்வேறு அளவுகளில் கோளாறுகள் உருவாகின்றன.
கடுமையான மற்றும் நாள்பட்ட CMV ஹெபடைடிஸில் கல்லீரலில் உள்ள அல்ட்ராசவுண்ட் படம், பிற காரணங்களின் வைரஸ் ஹெபடைடிஸில் இருந்து வேறுபட்டதல்ல.
டாப்ளர் அல்ட்ராசவுண்ட் முறை போர்டல் நரம்பு அமைப்பில் இரத்த ஓட்டத்தையும் போர்டோகாவல் அனஸ்டோமோஸ்களின் இருப்பையும் தீர்மானிக்கப் பயன்படுகிறது, இது சைட்டோமெலகோவைரஸ் நோய்க்குறியீட்டின் கல்லீரல் சிரோசிஸ் நோயாளிகள் உட்பட, போர்டல் உயர் இரத்த அழுத்தத்தைக் கண்டறிய அனுமதிக்கிறது.
உருவவியல் ஆய்வுகள் கல்லீரலில் நோயியல் செயல்முறையின் தன்மை, அதன் திசையை புறநிலையாக மதிப்பிட அனுமதிக்கின்றன, மேலும் சிகிச்சையின் செயல்திறனுக்கான கட்டாய அளவுகோல்களில் ஒன்றாகவும் செயல்படுகின்றன.
ஒரு பஞ்சர் பயாப்ஸியின் முடிவுகள் ஒரு தீர்க்கமான வேறுபட்ட நோயறிதல் மதிப்பைக் கொண்டிருக்கலாம். போதுமான அளவு கல்லீரல் பஞ்சருடன், பெறப்பட்ட உருவவியல் தகவல்கள் நாள்பட்ட ஹெபடைடிஸின் செயல்பாடு, ஃபைப்ரோஸிஸின் அளவு மற்றும் சிகிச்சை தந்திரோபாயங்களைத் தேர்ந்தெடுப்பதில் தீர்க்கமான முக்கியத்துவம் வாய்ந்தவை.
என்ன செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ்
சைட்டோமெகலோவைரஸ் ஹெபடைடிஸுக்கு சிகிச்சையளிக்க கன்சிக்ளோவிர் மற்றும் மறுசீரமைப்பு இன்டர்ஃபெரான் ஏ தயாரிப்புகள் பயன்படுத்தப்படுகின்றன.
நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸுக்கு வைஃபெரான் சிகிச்சை பெற்ற 85 குழந்தைகளுக்கு சிகிச்சை அளித்த ஒரு மருத்துவ ஆய்வின் முடிவுகள் கீழே உள்ளன. அவர்களில், 31 குழந்தைகள் பாதிக்கப்பட்டிருந்தனர், 54 பேருக்கு பிறவி CMV ஹெபடைடிஸ் இருந்தது. 49 குழந்தைகளில், பிறவி சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் பித்தநீர் மண்டலத்திற்கு சேதத்துடன் இணைக்கப்பட்டது (44 குழந்தைகளில் - அட்ரேசியா மற்றும் 5 குழந்தைகளில் - பித்த நாளங்களின் நீர்க்கட்டிகள்), மற்றும் ஐந்து குழந்தைகளில் - மத்திய நரம்பு மண்டலத்திற்கு சேதம்.
கவனிக்கப்பட்ட நோயாளிகளில் 47 சிறுவர்களும் 38 சிறுமிகளும் அடங்குவர். 55 குழந்தைகள் 1 வயதுக்குட்பட்டவர்கள், 23 பேர் 1 முதல் 3 வயது வரையிலானவர்கள், 7 பேர் 3 வயதுக்கு மேற்பட்டவர்கள்.
நாள்பட்ட வைரஸ் ஹெபடைடிஸின் போக்கில், 45 குழந்தைகள் மலக்குடல் சப்போசிட்டரிகளில் வைஃபெரானுடன் மோனோதெரபியைப் பெற்றனர், 31 குழந்தைகள் - வைஃபெரான் நரம்பு வழி இம்யூனோகுளோபுலின்களுடன் இணைந்து, 9 குழந்தைகள் - வைஃபெரான் மற்றும் கான்சிக்ளோவிர் ஆகியவற்றைக் கொண்ட கூட்டு சிகிச்சையைப் பெற்றனர். இன்டர்ஃபெரானின் அளவு 5 மில்லியன்/மீ2 , வாரத்திற்கு 3 முறை.
சிகிச்சைப் பாடத்தின் காலம் 67 நோயாளிகளில் 6 மாதங்களாகவும், 11 பேரில் 9 மாதங்களாகவும், 7 குழந்தைகளில் 12 மாதங்களாகவும் இருந்தது. இன்டர்ஃபெரான் சிகிச்சையின் செயல்திறனுக்கான அளவுகோல்கள் EUROHEP ஒருமித்த கருத்துக்கு ஏற்ப தீர்மானிக்கப்பட்டது.
கட்டுப்பாட்டுக் குழுவில் 43 குழந்தைகள் இருந்தனர். இதில் பிறவியிலேயே பிறந்த 29 நோயாளிகளும், சைட்டோமெகலோவைரஸ் நோயியலின் நாள்பட்ட ஹெபடைடிஸ் நோயால் பாதிக்கப்பட்ட 14 நோயாளிகளும் அடங்குவர். இந்தக் குழந்தைகள் கொலரெடிக், வைட்டமின் தயாரிப்புகள் மற்றும் ஹெபடோபுரோடெக்டர்கள் உள்ளிட்ட அடிப்படை சிகிச்சையைப் பெற்றனர்.
மருத்துவ மற்றும் உயிர்வேதியியல் கண்காணிப்புடன் கூடுதலாக, நோயின் போது சைட்டோமெகலோவைரஸின் பிரதிபலிப்பு செயல்பாடு சரிபார்க்கப்பட்டது.
வைஃபெரான் சிகிச்சையின் பின்னணியில் முழுமையான நிவாரணம் பெற்ற நாள்பட்ட CMV ஹெபடைடிஸ் உள்ள குழந்தைகளின் விகிதம் குறைவாக இருந்தது மற்றும் 20% ஐ எட்டவில்லை. இருப்பினும், சிறிது நிவாரணம் பெற்ற குழந்தைகளின் ஒருங்கிணைந்த குழு சிகிச்சை பெற்ற மொத்த குழந்தைகளின் எண்ணிக்கையில் 78.8% ஆகும். அதே நேரத்தில், கிட்டத்தட்ட 1/4 நோயாளிகளில் நிவாரணம் இல்லை. அதே காலகட்டத்திற்குள் கட்டுப்பாட்டுக் குழுவிலிருந்து எந்தக் குழந்தையிலும் தன்னிச்சையான நிவாரணம் உருவாகவில்லை என்பதையும் கவனத்தில் கொள்ள வேண்டும்.
பிறவி மற்றும் வாங்கிய CMV ஹெபடைடிஸ் உள்ள குழந்தைகளில் வைஃபெரான் சிகிச்சையின் செயல்திறன் பற்றிய ஒப்பீட்டு பகுப்பாய்வு, வைஃபெரான் சிகிச்சையின் பின்னணியில் நிவாரண உருவாக்கத்தின் சதவீதத்தில் நம்பகமான வேறுபாடுகள் எதுவும் காணப்படவில்லை என்பதைக் காட்டுகிறது. p மதிப்புகள் p>0.05 முதல் p>0.2 வரை இருந்தன.
சிகிச்சையின் போது சைட்டோமெலகோவைரஸ் ஹெபடைடிஸில் நிவாரணம் அடைவதற்கான அதிர்வெண்ணின் சார்பு குறித்த கேள்விக்கு பதிலளிக்க, 3 குழுக்கள் அடையாளம் காணப்பட்டன. முதலாவது வைஃபெரானுடன் மோனோதெரபியைப் பெற்ற நோயாளிகளையும், இரண்டாவது - நரம்பு வழி இம்யூனோகுளோபுலின்களுடன் இணைந்து வைஃபெரானைப் பெற்ற குழந்தைகளையும், மூன்றாவது - வைஃபெரான் மற்றும் கான்சிக்ளோவிருடன் ஒருங்கிணைந்த சிகிச்சையைப் பெற்றவர்களையும் உள்ளடக்கியது.
வெவ்வேறு குழுக்களைச் சேர்ந்த நோயாளிகளில் சிகிச்சை முடிவுகளில் குறிப்பிடத்தக்க வேறுபாடுகள் எதுவும் காணப்படவில்லை. வைஃபெரான் மற்றும் நரம்பு வழி இம்யூனோகுளோபுலின்களுடன் ஒருங்கிணைந்த சிகிச்சையைப் பெற்ற குழந்தைகளில் சைட்டோலிசிஸ் தீவிரத்தை குறைக்கும் போக்கு மட்டுமே காணப்பட்டது. p மதிப்புகள் p>0.05 முதல் p>0.1 வரை இருந்தன.
பல்வேறு சிகிச்சை முறைகளைப் பெற்ற குழந்தைகளில் நாள்பட்ட சைட்டோமெகலோவைரஸ் ஹெபடைடிஸில் CMV இன் பிரதிபலிப்பு செயல்பாட்டை மதிப்பிடும்போது இதேபோன்ற முறை காணப்படுகிறது. டைனமிக் கண்காணிப்பின் போது CMV DNA கண்டறிதலின் அதிர்வெண் மூன்று குழுக்களிலிருந்தும் குழந்தைகளில் கிட்டத்தட்ட ஒரே மாதிரியாக இருந்தது. நரம்பு வழி இம்யூனோகுளோபுலின்களுடன் இணைந்து வைஃபெரானுடன் சிகிச்சையளிக்கப்பட்ட நோயாளிகளில் CMV இன் சற்று குறைவான பிரதிபலிப்பு செயல்பாடு மட்டுமே காணப்பட்டது. p மதிப்புகள் p>0.05 முதல் p>0.2 வரை இருந்தன.
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
CMV தொற்றுக்கான குறிப்பிட்ட தடுப்பு முறை உருவாக்கப்படவில்லை. தடுப்பூசியை உருவாக்குவதற்கான பரிசோதனை பணிகள் நடந்து வருகின்றன.
தொற்று மையங்களில் தொற்றுநோய் எதிர்ப்பு நடவடிக்கைகள் மேற்கொள்ளப்படுவதில்லை. சைட்டோமெகலோவைரஸ் ஹெபடைடிஸ் உருவாவதில் தொற்றுக்கான பேரன்டெரல் பொறிமுறையின் சாத்தியமான பங்கைக் கருத்தில் கொண்டு, இரத்தமாற்றம், தொற்று உள்ளிட்ட பேரன்டெரல் அனைத்து சாத்தியக்கூறுகளையும் அடக்குவதற்கான நடவடிக்கைகள் குறிப்பாக முக்கியமானதாகத் தெரிகிறது. ஒருமுறை பயன்படுத்திவிடக்கூடிய ஊசிகளைப் பயன்படுத்துதல், அறுவை சிகிச்சை கருவிகளை கருத்தடை செய்வதற்கான விதிகளுக்கு இணங்குதல் ஆகியவை பேரன்டெரல் கையாளுதல்களின் போது தொற்றுநோயை முற்றிலுமாகத் தடுக்கலாம்.
இரத்தம் மற்றும் அதன் கூறுகளை மாற்றும்போது சைட்டோமெலகோவைரஸ் தொற்றுநோயைத் தடுக்க, CMV டிஎன்ஏவுக்கு தானம் செய்யப்பட்ட இரத்தத்தை பரிசோதிப்பது குறித்து முடிவு செய்வது அவசியம்.

