பெரியார்டெரிடிஸ் நோடோசா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 16.05.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
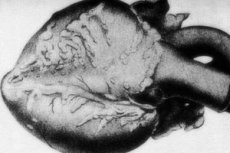
ஒரு அரிய நோயியல் - முடிச்சு periarteritis - நடுத்தர மற்றும் சிறிய காலிபர் தமனி நாளங்கள் புண் சேர்ந்து. வாஸ்குலர் சுவர்களில் இணைப்பு திசு ஒழுங்கின்மை, அழற்சி ஊடுருவல் மற்றும் ஸ்க்லரோடிக் மாற்றங்கள் ஆகியவற்றின் செயல்முறைகள் உள்ளன, இதன் விளைவாக நன்கு வரையறுக்கப்பட்ட அனூரிசிம்கள் தோன்றும். [1]
நோய்க்கான பிற பெயர்கள்:பாலிஆர்டெரிடிஸ், necrotizing arteritis, panarteritis.
நோயியல்
பெரியார்டெரிடிஸ் நோடோசா என்பது ஒரு முறையான நோயியல் ஆகும், இது தசை வகையின் நடுத்தர மற்றும் சிறிய தமனி நாளங்களை சேதப்படுத்தும் ஒரு நெக்ரோடைசிங் வாஸ்குலிடிஸ் ஆகும். பெரும்பாலும் நோய் தோல், சிறுநீரகங்கள், தசைகள், மூட்டுகள், புற நரம்பு மண்டலம், செரிமானப் பாதை, அத்துடன் மற்ற உறுப்புகள், குறைவாக அடிக்கடி பரவுகிறது - நுரையீரல். நோயியல் பொதுவாக பொதுவான அறிகுறிகளால் முதலில் வெளிப்படுகிறது (காய்ச்சல், ஆரோக்கியத்தின் பொதுவான சரிவு), பின்னர் மேலும் குறிப்பிட்ட அறிகுறிகள் சேர்க்கப்படுகின்றன.
நோயைக் கண்டறிவதற்கான பொதுவான முறைகள் பயாப்ஸி மற்றும் தமனியியல் ஆகும்.
சிகிச்சைக்கு மிகவும் ஏற்றுக்கொள்ளக்கூடிய மருந்துகள் குளுக்கோகார்ட்டிகாய்டு மருந்துகள் மற்றும் நோயெதிர்ப்புத் தடுப்பு மருந்துகள்.
1 மில்லியன் நோயாளிகளுக்கு இரண்டு முதல் முப்பது நோயாளிகள் வரை நோடுலர் பெரியார்டெரிடிஸ் பாதிப்பு ஏற்படுகிறது.
நோயாளிகளின் சராசரி வயது 45-60 ஆண்டுகள். ஆண்கள் பெரும்பாலும் பாதிக்கப்படுகின்றனர் (6:1). பெண்களில், மூச்சுக்குழாய் ஆஸ்துமா மற்றும் ஹைபிரியோசினோபிலியாவின் வளர்ச்சியுடன், நோய் அடிக்கடி ஆஸ்துமா உள்ளது.
நோடுலர் periarteritis கண்டறியப்பட்ட 20% வழக்குகளில், நோயாளிகளுக்கு ஹெபடைடிஸ் (B அல்லது C) இருப்பது கண்டறியப்பட்டது.[2], [ 3]
காரணங்கள் periarteritis nodosa
நோடுலர் பெரியார்டெரிடிஸின் வளர்ச்சிக்கான தெளிவான காரணத்தை விஞ்ஞானிகள் இன்னும் கண்டுபிடிக்கவில்லை. இருப்பினும், நோயின் முக்கிய தூண்டுதல்கள் பின்வருமாறு அடையாளம் காணப்படுகின்றன:
- மருந்து எடுத்துக்கொள்வதற்கான எதிர்வினை;
- வைரஸ் தொற்று நிலைத்தன்மை (ஹெபடைடிஸ் பி).
பெரியார்டெரிடிஸ் நோடோசாவின் வளர்ச்சியில் சம்பந்தப்பட்ட மருந்துகளின் மிகவும் ஈர்க்கக்கூடிய பட்டியலை நிபுணர்கள் தொகுத்துள்ளனர். இந்த மருந்துகளில்:
- பீட்டா-லாக்டாம் நுண்ணுயிர் எதிர்ப்பிகள்;
- மேக்ரோலைடு மருந்துகள்;
- சல்போனமைடு மருந்துகள்;
- குயினோலோன்கள்;
- வைரஸ் தடுப்பு மருந்துகள்;
- சீரம் மற்றும் தடுப்பூசிகள்;
- தேர்ந்தெடுக்கப்பட்ட செரோடோனின் மறுபயன்பாட்டு தடுப்பான்கள் (ஃப்ளூக்செடின்);
- வலிப்பு எதிர்ப்பு மருந்துகள் (ஃபெனிடோயின்);
- லெவோடோபா மற்றும் கார்பிடோபா;
- தியாசைடுகள் மற்றும் லூப் டையூரிடிக்ஸ்;
- Hydralazine, Propylthiouracil, Minocycline போன்றவை.
ஹெபடைடிஸ் பி சர்ஃபேஸ் ஆன்டிஜென் (HBsAg) அல்லது அதனுடன் கூடிய இம்யூனோகாம்ப்ளெக்ஸ்கள் பெரியார்டெரிடிஸ் நோடோசா உள்ள ஒவ்வொரு மூன்றில் இருந்து நான்காவது நோயாளிக்கும் கண்டறியப்பட்டது. பிற ஹெபடைடிஸ் பி ஆன்டிஜென்கள் (HBeAg) மற்றும் HBcAg ஆன்டிஜெனுக்கு வைரஸ் பிரதியெடுப்பின் போது உருவாக்கப்பட்ட ஆன்டிபாடிகளும் கண்டறியப்பட்டன. ஹெபடைடிஸ் பிக்கு எதிரான பரவலான தடுப்பூசிக்கு நன்றி, சமீபத்திய தசாப்தங்களில் பிரான்சில் நோடுலர் பெரியார்டெரிடிஸ் நிகழ்வு கணிசமாகக் குறைந்துள்ளது என்பது குறிப்பிடத்தக்கது.
மேலும், பத்து நோயாளிகளில் ஒருவர் ஹெபடைடிஸ் சி வைரஸ் கண்டறியப்பட்டது, ஆனால் உறவு விஞ்ஞானிகளின் நுணுக்கங்கள் இன்னும் நிரூபிக்கப்படவில்லை. பிற வைரஸ் தொற்றுகளும் "சந்தேகத்தின் கீழ்" உள்ளன: மனித நோயெதிர்ப்பு குறைபாடு வைரஸ், சைட்டோமெலகோவைரஸ், ரூபெல்லா மற்றும் எப்ஸ்டீன்-பார் வைரஸ்கள், டி-லிம்போட்ரோபிக் வைரஸ் வகை I, பார்வோவைரஸ் பி-19 மற்றும் பிற.
பெரியார்டெரிடிஸ் நோடோசாவின் வளர்ச்சியில் ஹெபடைடிஸ் பி மற்றும் இன்ஃப்ளூயன்ஸா தடுப்பூசியின் ஈடுபாட்டைக் கருதுவதற்கு எல்லா காரணங்களும் உள்ளன.
கூடுதல் சந்தேகத்திற்குரிய காரணி மரபணு முன்கணிப்பு என்று கருதப்படுகிறது, இதற்கு ஆதாரம் மற்றும் மேலதிக ஆய்வு தேவைப்படுகிறது. [4]
ஆபத்து காரணிகள்
பெரியார்டெரிடிஸ் நோடோசா என்பது சரியாகப் புரிந்து கொள்ளப்படாத நோயாகும், ஆனால் வல்லுநர்கள் ஏற்கனவே பாலிட்டியோலாஜிக் என்று கருதுகின்றனர், ஏனெனில் அதன் வளர்ச்சியில் பல காரணங்கள் மற்றும் காரணிகள் ஈடுபடலாம். இது பெரும்பாலும் குவிய நோய்த்தொற்றுகளுடன் தொடர்புடையதாகக் காணப்படுகிறது: ஸ்ட்ரெப்டோகாக்கால், ஸ்டேஃபிளோகோகல், மைக்கோபாக்டீரியல், பூஞ்சை, வைரஸ் மற்றும் பிற. சில மருந்துகளுக்கு ஒரு நபரின் அதிக உணர்திறன் மூலம் ஒரு முக்கிய பங்கு வகிக்கப்படுகிறது - எடுத்துக்காட்டாக, நுண்ணுயிர் எதிர்ப்பிகள் மற்றும் சல்போனமைடுகள். இருப்பினும், பல சந்தர்ப்பங்களில், கவனமாக நோயறிதலுடன் கூட, எட்டியோலாஜிக் காரணியை அடையாளம் காண முடியாது.
இன்று மருத்துவர்கள் அறிந்த ஆபத்து காரணிகள் இவை:
- 45 வயதுக்கு மேற்பட்டவர்கள் மற்றும் 0 முதல் 7 வயது வரையிலான குழந்தைகள் (மரபணு காரணி);
- திடீர் வெப்பநிலை மாற்றங்கள், தாழ்வெப்பநிலை;
- புற ஊதா ஒளியின் அதிகப்படியான வெளிப்பாடு, அதிகப்படியான சூரிய ஒளி;
- அதிகப்படியான உடல் மற்றும் மன சுமை;
- அதிர்ச்சி அல்லது அறுவை சிகிச்சை உட்பட ஏதேனும் தீங்கு விளைவிக்கும் விளைவுகள்;
- ஹெபடைடிஸ் மற்றும் பிற கல்லீரல் நோய்கள்;
- வளர்சிதை மாற்றக் கோளாறுகள், நீரிழிவு நோய்;
- உயர் இரத்த அழுத்தம்;
- தடுப்பூசி நிர்வாகம் மற்றும் சீரத்தில் HbsAg இன் நிலைத்தன்மை.
நோய் தோன்றும்
நோடுலர் பெரியார்டெரிடிஸின் நோய்க்கிருமி உருவாக்கம், எட்டியோலாஜிக் காரணிகளின் தாக்கத்திற்கு உடலின் ஹைபர்அலர்ஜிக் பதிலை உருவாக்குவது, ஆன்டிஜென்-ஆன்டிபாடி வகை (குறிப்பாக, இரத்த நாளங்களின் சுவர்களில்) மூலம் தன்னுடல் தாக்க எதிர்வினையின் வளர்ச்சியில் உள்ளது. இம்யூனோகாம்ப்ளக்ஸ்.
எண்டோடெலியல் செல்கள் Clq இன் முதல் பகுதியுடன் IgG இன் Fc-துண்டுக்கான ஏற்பிகளுடன் பொருத்தப்பட்டிருப்பதால், இம்யூனோகாம்ப்ளெக்ஸ்கள் மற்றும் பாத்திரச் சுவர்களுக்கு இடையேயான தொடர்புகளின் வழிமுறைகள் எளிதாக்கப்படுகின்றன. வாஸ்குலர் சுவர்களில் இம்யூனோகாம்ப்ளெக்ஸ்களின் படிவு காணப்படுகிறது, இது நோயெதிர்ப்பு அழற்சி செயல்முறையின் வளர்ச்சியை ஏற்படுத்துகிறது.
உருவாக்கப்பட்ட இம்யூனோகாம்ப்ளெக்ஸ்கள் நிரப்புதலைத் தூண்டுகின்றன, இது சுவர் சேதத்திற்கு வழிவகுக்கிறது மற்றும் சேதத்தின் பகுதிக்கு நியூட்ரோபில்களை ஈர்க்கும் வேதியியல் கூறுகளை உருவாக்குகிறது. [5]
இம்யூனோகாம்ப்ளெக்ஸ்கள் தொடர்பாக நியூட்ரோபில்கள் பாகோசைடிக் செயல்பாட்டைச் செய்கின்றன, ஆனால் அதே நேரத்தில் அவை வாஸ்குலர் சுவரை சேதப்படுத்தும் லைசோசோமால் புரோட்டியோலிடிக் என்சைம்களை வெளியிடுகின்றன. கூடுதலாக, நியூட்ரோபில்கள் எண்டோடெலியத்தில் "ஒட்டப்படுகின்றன" மற்றும் நிரப்பு முன்னிலையில், வாஸ்குலர் சேதத்தைத் தூண்டும் செயலில் உள்ள ஆக்ஸிஜன் தீவிரவாதிகளை வெளியிடுகின்றன. அதே நேரத்தில், அதிகரித்த இரத்த உறைவு மற்றும் பாதிக்கப்பட்ட பாத்திரங்களில் இரத்தக் கட்டிகளை உருவாக்குவதற்கு சாதகமான காரணிகளின் எண்டோடெலியல் வெளியீடு ஆற்றல் வாய்ந்தது.
அறிகுறிகள் periarteritis nodosa
முடிச்சு periarteritis பொது குறிப்பிடப்படாத வெளிப்பாடுகள் மூலம் தன்னை வெளிப்படுத்துகிறது: ஒரு நபர் தொடர்ந்து உயர்ந்த வெப்பநிலை உள்ளது, அவர் படிப்படியாக மெல்லிய, தசைகள் மற்றும் மூட்டுகளில் வலி தொந்தரவு.
தொடர்ச்சியான காய்ச்சலின் வடிவத்தில் காய்ச்சல் 98-100% வழக்குகளின் சிறப்பியல்பு: வெப்பநிலை வளைவு ஒழுங்கற்றது, ஆண்டிபயாடிக் சிகிச்சைக்கு பதில் இல்லை, ஆனால் கார்டிகோஸ்டிராய்டு சிகிச்சை பயனுள்ளதாக இருக்கும். பல உறுப்பு நோயியலின் வளர்ச்சியின் பின்னணிக்கு எதிராக வெப்பநிலை பின்னர் இயல்பாக்கப்படலாம்.
நோயாளிகளின் எடை இழப்பு இயற்கையில் நோய்க்குறியியல் ஆகும். சில நோயாளிகள் பல மாதங்களில் 35-40 கிலோ எடை இழக்கிறார்கள். ஆன்கோபாதாலஜிகளை விட மெல்லிய தன்மை அதிகமாக உள்ளது.
தசை மற்றும் மூட்டு வலி குறிப்பாக நோடுலர் periarteritis இன் ஆரம்ப கட்டத்தின் சிறப்பியல்பு. புண் குறிப்பாக பெரிய மூட்டுகள் மற்றும் கன்று தசைகளை பாதிக்கிறது. [6]
பாலிஆர்கானிக் நோயியல் பல வகைகளாகப் பிரிக்கப்பட்டுள்ளது, இது நோயின் அறிகுறிகளை தீர்மானிக்கிறது:
- சிறுநீரகக் குழாய்கள் பாதிக்கப்படும் போது (இது பெரும்பாலான நோயாளிகளில் ஏற்படுகிறது), இரத்த அழுத்தம் அதிகரிக்கிறது. உயர் இரத்த அழுத்தம் நிலையானது, நிலையானது, கடுமையான அளவிலான ரெட்டினோபதியை ஏற்படுத்துகிறது. காட்சி செயல்பாடு இழப்பு சாத்தியமாகும். சிறுநீர் பகுப்பாய்வில், புரோட்டினூரியா (3 கிராம் / நாள் வரை), மைக்ரோ அல்லது மேக்ரோஹெமாட்டூரியா கண்டறியப்படுகிறது. சில சந்தர்ப்பங்களில், அனீரிசிம் சிதைவுகளால் விரிவடையும் பாத்திரம், பெரிரெனல் இரத்தப்போக்கு உருவாகிறது. நோயின் முதல் மூன்று ஆண்டுகளில் சிறுநீரக செயலிழப்பு உருவாகிறது.
- அடிவயிற்று குழியில் உள்ள பாத்திரங்கள் சேதமடைந்திருந்தால், periarteritis nodosa இன் ஆரம்ப கட்டத்தில் அறிகுறியியல் ஏற்கனவே தெளிவாக உள்ளது. முக்கிய அறிகுறிகள் வயிற்று வலி, தொடர்ந்து மற்றும் முற்போக்கானவை. டிஸ்பெப்டிக் கோளாறுகள் குறிப்பிடப்பட்டுள்ளன: ஒரு நாளைக்கு பத்து முறை வரை இரத்தத்தின் கலவையுடன் வயிற்றுப்போக்கு, மெலிதல், குமட்டல் மற்றும் வாந்தி தாக்குதல்கள். புண் துளை இருந்தால், கடுமையான பெரிட்டோனிட்டிஸின் அறிகுறிகள் உருவாகின்றன. இரைப்பை குடல் இரத்தப்போக்கு ஏற்படும் அபாயம் உள்ளது.
- கரோனரி புண்களில், இதய வலி சிறப்பியல்பு அல்ல. மாரடைப்புகள் ஏற்படுகின்றன, முக்கியமாக ஒரு சிறிய குவிய இயல்பு. கார்டியோஸ்கிளிரோசிஸின் விரைவான அதிகரிப்பு நிகழ்வுகள், இது அரித்மியாவின் தோற்றத்தை ஏற்படுத்துகிறது, இதய செயலிழப்பு அறிகுறிகள்.
- சுவாச அமைப்பு பாதிக்கப்படும்போது, நுரையீரலில் மூச்சுக்குழாய் அழற்சி, ஹைபிரியோசினோபிலியா, ஈசினோபிலிக் ஊடுருவல்கள் கண்டறியப்படுகின்றன. நுரையீரலின் வாஸ்குலர் அழற்சியின் உருவாக்கம் சிறப்பியல்பு: நோய் இருமல், குறைவான ஸ்பூட்டம் வெளியேற்றம், குறைவாக அடிக்கடி - ஹீமோப்டிசிஸ், போதிய சுவாச செயல்பாட்டின் அறிகுறிகளை அதிகரிக்கிறது. X-ray, நுரையீரல் தேங்கி நிற்கும் வகை, நுரையீரல் திசுக்களின் ஊடுருவல் (முக்கியமாக வேர் பகுதியில்) ஆகியவற்றின் மீது கூர்மையாக அதிகரித்த வாஸ்குலர் வடிவத்தைக் காட்சிப்படுத்துகிறது.
- புற நரம்பு மண்டலம் சம்பந்தப்பட்ட போது, சமச்சீரற்ற பாலி மற்றும் மோனோநியூரிடிஸ் குறிப்பிடப்படுகிறது. நோயாளி கடுமையான வலி, உணர்வின்மை மற்றும் சில நேரங்களில் தசை பலவீனம் ஆகியவற்றால் கவலைப்படுகிறார். கால்கள் அடிக்கடி பாதிக்கப்படுகின்றன, கைகள் குறைவாகவே இருக்கும். சில நோயாளிகள் பாலிமிலோராடிகுலோனூரிடிஸ், கால்கள் மற்றும் கைகளின் பரேசிஸை உருவாக்குகின்றனர். பெரும்பாலும் பாத்திரங்களின் தண்டுகள், புண்கள் மற்றும் தோலின் நசிவுகளின் குவியங்கள் ஆகியவற்றுடன் விசித்திரமான முடிச்சுகள் காணப்படுகின்றன. மென்மையான திசு நெக்ரோசிஸ் மற்றும் கேங்க்ரனஸ் சிக்கல்களின் வளர்ச்சி சாத்தியமாகும்.
முதல் அறிகுறிகள்
பெரியார்டெரிடிஸ் நோடோசாவின் ஆரம்ப மருத்துவப் படம் காய்ச்சல், அதீத சோர்வு உணர்வு, இரவில் அதிக வியர்வை, பசியின்மை மற்றும் சோர்வு, தசை பலவீனம் (குறிப்பாக கைகால்களில்) ஆகியவற்றைக் காட்டுகிறது. பல நோயாளிகள் தசை வலியை உருவாக்குகின்றனர், குவிய இஸ்கிமிக் மயோசிடிஸ் மற்றும் மூட்டு வலி ஆகியவற்றுடன் சேர்ந்து. பாதிக்கப்பட்ட தசைகள் வலிமையை இழக்கின்றன, மூட்டுகளில் அழற்சி செயல்முறைகள் உருவாகலாம். [7]
முதல் அறிகுறிகளின் தீவிரம் மாறுபடும், இது எந்த உறுப்பு அல்லது உறுப்பு அமைப்பு பாதிக்கப்படுகிறது என்பதைப் பொறுத்தது:
- புற நரம்பு மண்டலத்தின் பாசம் உல்நார், மீடியன் மற்றும் பெரோனியல் நரம்புகளின் மோட்டார் மற்றும் உணர்ச்சிக் கோளாறுகளால் வெளிப்படுகிறது; தொலைதூர சமச்சீர் பாலிநியூரோபதியும் உருவாகலாம்;
- மத்திய நரம்பு மண்டலம் தலைவலியுடன் நோயியலுக்கு பதிலளிக்கிறது, உயர் இரத்த அழுத்தத்தின் பின்னணியில் பக்கவாதம் (இஸ்கிமிக் மற்றும் ரத்தக்கசிவு) குறைவாகவே உள்ளன;
- சிறுநீரக பாதிப்பு தமனி உயர் இரத்த அழுத்தம், தினசரி சிறுநீரின் அளவு குறைதல், யுரேமியா, சிறுநீர் வண்டலில் பொதுவான மாற்றங்கள், செல்லுலார் சிலிண்டர்கள் இல்லாத நிலையில் சிறுநீரில் இரத்தம் மற்றும் புரதத்தின் தோற்றம், குறைந்த முதுகுவலி மற்றும் கடுமையான சந்தர்ப்பங்களில் வெளிப்படுகிறது. - சிறுநீரக செயலிழப்பு அறிகுறிகள்;
- செரிமானப் பாதை கல்லீரல் மற்றும் வயிற்று வலி, குமட்டல், வாந்தி, வயிற்றுப்போக்கு, மாலாப்சார்ப்ஷன் அறிகுறிகள், குடல் துளை மற்றும் பெரிட்டோனிட்டிஸ் ஆகியவற்றைக் கொடுக்கிறது;
- இதயத்தின் ஒரு பகுதியில், நோயியல் அறிகுறிகள் இல்லாமல் இருக்கலாம் அல்லது இதய செயலிழப்பு அறிகுறிகள் தோன்றக்கூடும்;
- ரெட்டிகுலேட் லைவ்டோ, வலிமிகுந்த முடிச்சுகள் சிவத்தல், வெசிகிள்ஸ் அல்லது வெசிகல்ஸ் வடிவில் சொறி, நெக்ரோசிஸ் மற்றும் அல்சரேட்டிவ் புண்கள் தோலில் குறிப்பிடப்படுகின்றன;
- பிறப்புறுப்புகள் ஆர்க்கிடிஸால் பாதிக்கப்படுகின்றன, விந்தணுக்கள் வலிமிகுந்தன.
பெரியார்டெரிடிஸ் நோடோசாவில் சிறுநீரக பாதிப்பு
பெரியார்டெரிடிஸ் நோடோசா நோயால் பாதிக்கப்பட்ட 60% க்கும் அதிகமான நோயாளிகளில் சிறுநீரகங்கள் பாதிக்கப்படுகின்றன. 40% க்கும் அதிகமான வழக்குகளில், சிறுநீரக செயலிழப்பு ஏற்படுகிறது.
சிறுநீரகக் கோளாறுகளின் நிகழ்தகவு நோயாளிகளின் பாலினம் மற்றும் வயது வகையைப் பொறுத்தது, எலும்பு தசை, இதய வால்வு அமைப்பு மற்றும் புற நரம்பு மண்டலத்தின் நோய்க்குறியியல் இருப்பு, நோயின் வகை மற்றும் கட்டம், வைரஸ் ஹெபடைடிஸ் ஆன்டிஜெனின் இருப்பு ஆகியவற்றைப் பொறுத்தது. மற்றும் இருதய மதிப்புகள்.
நெஃப்ரோபதியின் வளர்ச்சி விகிதம் நேரடியாக சி-ரியாக்டிவ் புரதம் மற்றும் முடக்கு காரணியின் இரத்த அளவுகளால் தீர்மானிக்கப்படுகிறது.
முடிச்சு periarteritis உள்ள சிறுநீரக கோளாறுகள் ஸ்டெனோசிஸ் மற்றும் சிறுநீரக நாளங்களின் நுண்ணுயிரிகளின் தோற்றம் ஆகியவற்றால் ஏற்படுகின்றன. நோயியல் மாற்றங்களின் அளவு நரம்பு மண்டலக் கோளாறுகளின் தீவிரத்துடன் தொடர்புடையது. சிறுநீரக புண்கள் நோயாளிகளின் உயிர்வாழ்வதற்கான வாய்ப்புகளை கடுமையாக குறைக்கின்றன என்பதை புரிந்து கொள்ள வேண்டும். இருப்பினும், பெரியார்டெரிடிஸ் நோடோசாவின் போக்கில் சில சிறுநீரக செயல்பாடு சீர்குலைவுகளின் தாக்கம் பற்றிய இந்த கேள்வி போதுமான அளவு ஆய்வு செய்யப்படவில்லை.
அழற்சி செயல்முறை பொதுவாக இன்டர்லோபுலர் தமனி நாளங்களுக்கும், குறைவாக அடிக்கடி தமனிகளுக்கும் பரவுகிறது. மறைமுகமாக, குளோமெருலோனெப்ரிடிஸ் நோடுலர் பெரியார்டெரிடிஸுக்கு இயல்பற்றது மற்றும் முக்கியமாக நுண்ணிய ஆஞ்சிடிஸின் பின்னணியில் குறிப்பிடப்படுகிறது.
சிறுநீரக செயலிழப்பு விரைவாக மோசமடைவதற்கு சிறுநீரகங்களில் உள்ள பல பாதிப்புகள் காரணமாகும். [8]
இதய பாதிப்பு
இருதய புண்களின் படம் ஒவ்வொரு பத்தில் ஒவ்வொரு இரண்டாவது வழக்கிலும் குறிப்பிடப்படுகிறது. இடது வென்ட்ரிக்கிள், படபடப்பு, இதய தாளக் கோளாறுகள் ஆகியவற்றில் ஹைபர்டிராஃபிக் மாற்றங்களால் நோயியல் வெளிப்படுகிறது. முடிச்சு periarteritis உள்ள கரோனரி நாளங்களின் வீக்கம் ஆஞ்சினா பெக்டோரிஸின் தோற்றத்தையும் மாரடைப்பு வளர்ச்சியையும் தூண்டும்.
மேக்ரோ தயாரிப்புகளில், 10% க்கும் அதிகமான வழக்குகள் வளையல்கள் போன்ற முடிச்சு தடித்தல்களை வெளிப்படுத்துகின்றன, சில மில்லிமீட்டர்கள் முதல் இரண்டு சென்டிமீட்டர் விட்டம் வரை (பெரிய வாஸ்குலர் டிரங்குகள் பாதிக்கப்படும் போது 5.5 செ.மீ வரை). கீறல் ஒரு அனீரிஸத்தை நிரூபிக்கிறது, பெரும்பாலும் த்ரோம்போடிக் நிரப்புதலுடன். இறுதி கண்டறியும் பாத்திரம் ஹிஸ்டாலஜி மூலம் செய்யப்படுகிறது. முடிச்சு periarteritis இன் ஒரு பொதுவான அம்சம் ஒரு பாலிமார்பஸ் வாஸ்குலர் புண் ஆகும். பல்வேறு வகையான இணைப்பு திசு ஒழுங்கின்மையின் கலவையானது குறிப்பிடப்பட்டுள்ளது: [9]
- மியூகோயிட் வீக்கம், மேலும் ஸ்களீரோசிஸ் உடன் ஃபைப்ரினாய்டு மாற்றங்கள்;
- வாஸ்குலர் லுமினின் குறுகலானது (அழித்தல் வரை), இரத்தக் கட்டிகளின் உருவாக்கம், அனீரிசிம்கள், கடுமையான சந்தர்ப்பங்களில் - இரத்த நாளங்களின் சிதைவு.
வாஸ்குலர் மாற்றங்கள் நெக்ரோசிஸ், அட்ரோபிக் மற்றும் ஸ்க்லரோடிக் செயல்முறைகள், இரத்தப்போக்கு ஆகியவற்றின் வளர்ச்சியில் ஒரு தூண்டுதல் பொறிமுறையாக மாறும். சில நோயாளிகளில் ஃபிளெபிடிஸ் காணப்படுகிறது.
இதயம் எபிகார்டியத்தின் கொழுப்பு அடுக்கின் அட்ராபி, பழுப்பு மாரடைப்பு டிஸ்டிராபி மற்றும் உயர் இரத்த அழுத்தத்தில் - இடது வென்ட்ரிகுலர் ஹைபர்டிராபி ஆகியவற்றைக் காட்டுகிறது. கரோனரி புண்களில், குவிய மாரடைப்பு நெக்ரோசிஸ், டிஸ்ட்ரோபி மற்றும் தசை நார்களின் அட்ராபி ஆகியவை உருவாகின்றன. மாரடைப்பு ஒப்பீட்டளவில் அரிதானது - முக்கியமாக இணை இரத்த ஓட்டம் உருவாவதால். த்ரோம்போவாஸ்குலிடிஸ் கரோனரி தமனி டிரங்குகளில் காணப்படுகிறது. [10]
பெரியார்டெரிடிஸ் நோடோசாவின் தோல் வெளிப்பாடுகள்
periarteritis nodosa உள்ள ஒவ்வொரு இரண்டாவது நோயாளியிலும் நோயின் தோல் அறிகுறிகள் குறிப்பிடப்படுகின்றன. பெரும்பாலும் தடிப்புகளின் தோற்றம் முதல் அல்லது கோளாறின் முதல் அறிகுறிகளில் ஒன்றாகும். வழக்கமான அறிகுறிகள்:
- வெசிகுலர் மற்றும் புல்லஸ் சொறி;
- வாஸ்குலர் பாபுலோ-பெட்டீசியல் பர்புரா;
- சில நேரங்களில் - தோலடி முடிச்சு உறுப்புகளின் தோற்றம்.
பொதுவாக, முடிச்சு periarteritis இன் தோல் வெளிப்பாடுகள் பன்முகத்தன்மை மற்றும் மாறுபட்டவை. பொதுவான அறிகுறிகள் பின்வருமாறு இருக்கலாம்:
- சொறி அழற்சியானது;
- சொறி சமச்சீர்;
- வீக்கம், நெக்ரோடிக் மாற்றங்கள் மற்றும் இரத்தக்கசிவுகளுக்கு ஒரு போக்கு உள்ளது;
- ஆரம்ப கட்டத்தில், சொறி கீழ் முனைகளில் உள்ளூர்மயமாக்கப்படுகிறது;
- பரிணாம பாலிமார்பிசம் குறிப்பிடப்பட்டுள்ளது;
- ஏற்கனவே இருக்கும் நோய்த்தொற்றுகள், மருந்துகள், வெப்பநிலை மாற்றங்கள், ஒவ்வாமை செயல்முறைகள், ஆட்டோ இம்யூன் நோய்க்குறியியல், பலவீனமான சிரை சுழற்சி ஆகியவற்றுடன் கண்டறியக்கூடிய தொடர்பு.
தோல் புண்கள் புள்ளிகள், முடிச்சுகள் மற்றும் பர்புரா முதல் நெக்ரோசிஸ், புண்கள் மற்றும் அரிப்புகள் வரை வேறுபட்டவை.
குழந்தைகளில் பெரியார்டெரிடிஸ் நோடோசா
இளம் பாலிஆர்டெரிடிஸ் என்பது பாலிஆர்டெரிடிஸ் நோடோசாவின் ஒரு வடிவமாகும், இது முக்கியமாக குழந்தை நோயாளிகளில் காணப்படுகிறது. நோயின் போக்கின் இந்த மாறுபாடு ஒரு ஹைபரெர்ஜிக் கூறுகளால் வேறுபடுகிறது, பெரும்பாலான புற நாளங்கள் சேதமடைந்துள்ளன, உலர் திசு நெக்ரோசிஸ், கேங்க்ரனஸ் செயல்முறைகள் வடிவில் த்ரோம்பாங்கிடிக் சிக்கல்களின் குறிப்பிடத்தக்க ஆபத்து உள்ளது. உள்ளுறுப்பு சீர்குலைவுகள் ஒப்பீட்டளவில் பலவீனமாக தங்களை வெளிப்படுத்துகின்றன மற்றும் நோயியலின் விளைவை பாதிக்காது, ஆனால் அவ்வப்போது மறுபிறப்புகளுடன் நீண்ட கால போக்கில் ஒரு போக்கு உள்ளது.
இளம் பாலிஆர்டெரிடிஸின் கிளாசிக்கல் வடிவம் கடுமையான போக்கைக் கொண்டுள்ளது: சிறுநீரக பாதிப்பு, உயர் இரத்த அழுத்தம், வயிற்று இஸ்கெமியா, பெருமூளை நெருக்கடிகள், கரோனரி நாளங்களின் வீக்கம், நுரையீரல் வாஸ்குலிடிஸ், பல மோனோநியூரிடிஸ் ஆகியவை குறிப்பிடப்படுகின்றன.
நோய்க்கான காரணங்களில், முக்கியமாக ஒவ்வாமை மற்றும் தொற்று காரணிகள் கருதப்படுகின்றன. முடிச்சு periarteritis இன் உன்னதமான வடிவம் ஹெபடைடிஸ் பி வைரஸ் தொற்றுடன் தொடர்புடையது. கடுமையான சுவாச வைரஸ் தொற்றுகள், இடைச்செவியழற்சி மற்றும் ஆஞ்சினா ஆகியவற்றுடன் அடிக்கடி நோயின் ஆரம்பம் குறிப்பிடப்படுகிறது, சற்றே குறைவாக அடிக்கடி - தடுப்பூசிகள் அல்லது மருந்து சிகிச்சையின் அறிமுகத்துடன். மரபணு முன்கணிப்பு விலக்கப்படவில்லை: பெரும்பாலும் நோய்வாய்ப்பட்ட குழந்தையின் நேரடி உறவினர்களில் வாத நோய், ஒவ்வாமை அல்லது வாஸ்குலர் நோய்க்குறியியல் கண்டறியப்படுகிறது.
குழந்தை பருவத்தில் முடிச்சு periarteritis நிகழ்வு தெரியவில்லை: நோய் மிகவும் அரிதாக கண்டறியப்பட்டது.
நோய்க்கிருமி உருவாக்கம் பெரும்பாலும் அதிகரித்த நிரப்பு செயல்பாடு மற்றும் இம்யூனோகாம்ப்ளக்ஸ் நிர்ணயம் பகுதியில் லுகோசைட் திரட்சியுடன் கூடிய immunocomplex செயல்முறைகள் காரணமாக உள்ளது. சிறிய மற்றும் நடுத்தர அளவிலான தமனி டிரங்குகளின் சுவர்களில் அழற்சி எதிர்வினை ஏற்படுகிறது. இதன் விளைவாக, பெருக்க-அழிவு வாஸ்குலிடிஸ் உருவாகிறது, வாஸ்குலர் படுக்கை சிதைக்கப்படுகிறது, இரத்த ஓட்டம் தடுக்கப்படுகிறது, இரத்தத்தின் வானியல் மற்றும் உறைதல் பண்புகள் தொந்தரவு செய்யப்படுகின்றன, த்ரோம்போசிஸ் மற்றும் திசு இஸ்கெமியா குறிப்பிடப்படுகின்றன. படிப்படியாக, சுவர் ஃபைப்ரோஸிஸ் உருவாகிறது, 10 மிமீ வரை விட்டம் கொண்ட அனீரிசிம்கள் உருவாகின்றன.
நிலைகள்
நோடுலர் பெரியார்டெரிடிஸ் கடுமையான, சப்அக்யூட் மற்றும் நாள்பட்ட தொடர்ச்சியான நிலைகளில் ஏற்படலாம்.
- கடுமையான நிலை குறுகிய ஆரம்ப காலத்தால் வகைப்படுத்தப்படுகிறது, வாஸ்குலர் புண்களின் தீவிர பொதுமைப்படுத்தல். நோயின் போக்கு அதன் தொடக்க தருணத்திலிருந்து கடுமையானது. நோயாளிக்கு காய்ச்சல் வகை, அதிக வியர்வை, உச்சரிக்கப்படும் மூட்டு வலி, தசை வலி, வயிற்று வலி போன்ற அதிக காய்ச்சல் உள்ளது. புற சுழற்சி பாதிக்கப்படும் போது, தோல் நெக்ரோசிஸின் பரந்த குவியத்தின் விரைவான உருவாக்கம் உள்ளது, தொலைதூர குடலிறக்க செயல்முறை உருவாகிறது. உட்புற உறுப்புகள் பாதிக்கப்படும்போது, தீவிர வாஸ்குலர்-பெருமூளை நெருக்கடிகள், மாரடைப்பு, பாலிநியூரிடிஸ், குடல் நெக்ரோசிஸ் ஆகியவை குறிப்பிடப்படுகின்றன. கடுமையான காலத்தை 2-3 மாதங்கள் அல்லது அதற்கும் மேலாக, ஒரு வருடம் வரை கண்டறியலாம்.
- சப்அக்யூட் நிலை படிப்படியாக தொடங்குகிறது, முக்கியமாக உள் உறுப்புகளின் பகுதியில் நோயியல் செயல்முறையின் முக்கிய உள்ளூர்மயமாக்கல் உள்ள நோயாளிகளுக்கு. பல மாதங்களுக்கு, நோயாளிகளுக்கு சப்ஃபிரைல் வெப்பநிலை உள்ளது, அல்லது அவ்வப்போது அதிக வெப்பநிலைக்கு உயர்கிறது. ஒரு முற்போக்கான சரிவு, மூட்டு மற்றும் தலைவலி உள்ளது. அதைத் தொடர்ந்து, செரிப்ரோ-வாஸ்குலர் நெருக்கடி, வயிற்று நோய்க்குறி அல்லது பாலிநியூரிடிஸ் ஆகியவற்றின் கடுமையான வளர்ச்சி உள்ளது. நோயியல் மூன்று ஆண்டுகள் வரை செயலில் உள்ளது.
- நாள்பட்ட நிலை கடுமையான மற்றும் சப்அக்யூட் நோய் செயல்முறை இரண்டிலும் காணப்படுகிறது. நோயாளிகள் தீவிரமடைதல் மற்றும் அறிகுறிகளின் மறைவு ஆகியவற்றின் மாற்று காலங்களை அனுபவிக்கத் தொடங்குகின்றனர். முதல் சில ஆண்டுகளில், ஒவ்வொரு ஆறு மாதங்களுக்கும் மறுபிறப்புகள் குறிப்பிடப்படுகின்றன, மேலும் நிவாரணங்கள் நீண்டதாக இருக்கலாம்.
பெரியார்டெரிடிஸ் நோடோசாவின் கடுமையான போக்கு
சில முக்கிய உறுப்புகள் பாதிக்கப்படுவதால், முடிச்சு பெரியார்டெரிடிஸின் கடுமையான கட்டம் பொதுவாக கடுமையானது. மருத்துவ வெளிப்பாடுகளுக்கு கூடுதலாக, நோயின் செயல்பாட்டின் மதிப்பீடு ஆய்வக மாற்றங்களின் குறிகாட்டிகளால் பாதிக்கப்படுகிறது, இருப்பினும் அவை போதுமானதாக இல்லை. உயர்ந்த COE, eosinophilia, leukocytosis, அதிகரித்த காமா-குளோபுலின் மற்றும் CIC எண்ணிக்கை, குறைக்கப்பட்ட நிரப்பு அளவுகள் இருக்கலாம்.
நோடுலர் பெரியார்டெரிடிஸ் ஒரு மின்னல் போக்கு அல்லது நோயியலின் நிலையான முன்னேற்றத்தின் பின்னணிக்கு எதிராக அவ்வப்போது கடுமையான கட்டங்களால் வகைப்படுத்தப்படுகிறது. சிறுநீரக அல்லது இருதய செயலிழப்பு, செரிமான மண்டலத்திற்கு சேதம் (குறிப்பாக முக்கியமாக ஆபத்தான குடல் துளையிடல்) ஆகியவற்றின் வளர்ச்சியுடன் எந்த நேரத்திலும் அபாயகரமான விளைவு ஏற்படலாம். சிறுநீரகங்கள், இதயம் மற்றும் மத்திய நரம்பு மண்டலத்தின் சீர்குலைவுகள் அடிக்கடி தமனி சார்ந்த உயர் இரத்த அழுத்தத்தால் மோசமடைகின்றன, இது தீவிர தாமதமான சிக்கல்களுக்கு வழிவகுக்கும், இது நோயாளிக்கு ஆபத்தானது. சிகிச்சை இல்லாத நிலையில், ஐந்தாண்டு உயிர்வாழ்வு விகிதம் தோராயமாக 13% என மதிப்பிடப்பட்டுள்ளது. [11]
சிக்கல்கள் மற்றும் விளைவுகள்
220/110-240/170 மிமீ எச்ஜி வரை, இரத்த அழுத்தத்தில் நிலையான அதிகரிப்பு காரணமாக நோயாளிகளின் நிலை மற்றும் சிக்கல்களின் நிகழ்தகவின் தீவிரம் ஏற்படுகிறது.
நோயின் செயலில் உள்ள நிலை பெரும்பாலும் மூளையின் சுற்றோட்டக் கோளாறுகளுடன் முடிவடைகிறது. நோயியலின் முன்னேற்றம் உயர் இரத்த அழுத்தம் வீரியம் மிக்கதாக மாறுகிறது, பெருமூளை வீக்கம் ஏற்படுகிறது, சில நோயாளிகள் நாள்பட்ட சிறுநீரக செயலிழப்பு, பெருமூளை இரத்தக்கசிவு மற்றும் சிறுநீரக சிதைவு ஆகியவற்றை உருவாக்குகிறார்கள்.
சிறுநீரக நோய்க்குறி அடிக்கடி உருவாகிறது, ஜக்ஸ்டாக்ளோமருலர் சிறுநீரக இஸ்கெமியா உருவாகிறது, ரெனின்-ஆஞ்சியோடென்சின்-ஆல்டோஸ்டிரோன் அமைப்பின் வழிமுறை தொந்தரவு செய்யப்படுகிறது.
உள்ளூர் மற்றும் பரவலான புண்களின் வளர்ச்சி, நெக்ரோசிஸ் மற்றும் குடலின் குடலிறக்கம், குடல் அழற்சியின் வீக்கம் செரிமான மண்டலத்தில் குறிப்பிடப்பட்டுள்ளது. நோயாளிகளுக்கு கடுமையான வயிற்று வலி நோய்க்குறி உள்ளது, குடல் இரத்தப்போக்கு உருவாகலாம், பெரிட்டோனியல் எரிச்சல் அறிகுறிகள் உள்ளன. குடல் அழற்சி கோளாறுகள் அல்சரேட்டிவ் பெருங்குடல் அழற்சியின் ஹிஸ்டோலாஜிக் அறிகுறிகளைக் கொண்டிருக்கவில்லை. உட்புற இரத்தப்போக்கு, கணைய அழற்சியுடன் கூடிய கணைய அழற்சி, மண்ணீரல் மற்றும் கல்லீரல் பாதிப்பு ஏற்படலாம்.
நரம்பு மண்டலத்தின் சேதம் பெருமூளை வாஸ்குலர் நெருக்கடியின் வளர்ச்சியால் சிக்கலானதாக இருக்கும், இது திடீரென தன்னை வெளிப்படுத்துகிறது, தலைவலி மற்றும் வாந்தி. பின்னர் நோயாளி சுயநினைவை இழக்கிறார், குளோனிக் மற்றும் டானிக் வலிப்பு, திடீர் உயர் இரத்த அழுத்தம் குறிப்பிடப்படுகிறது. தாக்குதலுக்குப் பிறகு, மூளையில் அடிக்கடி புண்களின் குவியங்கள் உள்ளன, இது பார்வை முடக்கம், டிப்ளோபியா, நிஸ்டாக்மஸ், முக சமச்சீரற்ற தன்மை, காட்சி செயலிழப்பு ஆகியவற்றுடன் சேர்ந்துள்ளது.
பொதுவாக, பெரியார்டெரிடிஸ் நோடோசா என்பது உயிருக்கு ஆபத்தான நோயியல் ஆகும், மேலும் இது ஆரம்பகால நோயறிதல் மற்றும் தீவிரமான மற்றும் தொடர்ச்சியான சிகிச்சை தேவைப்படுகிறது. இத்தகைய நிலைமைகளின் கீழ் மட்டுமே, ஒரு நிலையான நிவாரணத்தை அடைய முடியும் மற்றும் கடுமையான ஆபத்தான விளைவுகளின் வளர்ச்சியைத் தவிர்க்கவும்.
பெரியார்டெரிடிஸ் நோடோசாவின் விளைவு
நோடுலர் பெரியார்டெரிடிஸ் நோயாளிகளில் 70% க்கும் அதிகமானோர் இரத்த அழுத்தம் மற்றும் சிறுநீரக செயலிழப்பு அதிகரிப்பதற்கான அறிகுறிகளை முதல் 60 நாட்களுக்குள் அதிகரித்துள்ளனர். நரம்பு மண்டலம் பாதிக்கப்படலாம், பாதுகாக்கப்பட்ட உணர்திறன், ஆனால் குறைந்த மோட்டார் செயல்பாடு.
வயிற்றுப் பாத்திரங்கள் வீக்கமடையலாம், இதன் விளைவாக கடுமையான வயிற்று வலி ஏற்படும். ஆபத்தான சிக்கல்களில் பெரும்பாலும் இரைப்பை மற்றும் குடல் புண்கள், பித்தப்பை நசிவு, துளைத்தல் மற்றும் பெரிட்டோனிட்டிஸ் ஆகியவை அடங்கும்.
கரோனரி நாளங்கள் குறைவாகவே பாதிக்கப்படுகின்றன, ஆனால் விளைவு கூட சாத்தியமாகும்: நோயாளிகள் மாரடைப்பு நோய்த்தாக்கத்தை உருவாக்குகிறார்கள். மூளை நாளங்கள் சேதமடையும் போது பக்கவாதம் ஏற்படுகிறது.
சிகிச்சை இல்லாத நிலையில், கிட்டத்தட்ட அனைத்து நோயாளிகளும் நோயியலின் தொடக்கத்திலிருந்து முதல் சில ஆண்டுகளில் இறக்கின்றனர். அபாயகரமான விளைவுக்கு வழிவகுக்கும் அடிக்கடி ஏற்படும் பிரச்சினைகள்: விரிவான தமனி அழற்சி, தொற்று செயல்முறைகள், மாரடைப்பு, பக்கவாதம்.
கண்டறியும் periarteritis nodosa
நோயாளியிடமிருந்து புகார்களை சேகரிப்பதன் மூலம் நோயறிதல் நடவடிக்கைகள் தொடங்குகின்றன. தடிப்புகள் இருப்பது, நெக்ரோடிக் குவியங்கள் மற்றும் தோலின் அல்சரேட்டிவ் புண்கள், சொறி உள்ள பகுதியில் வலி, மூட்டுகள், உடல், மூட்டுகள், தசைகள் மற்றும் பொதுவான பலவீனம் ஆகியவற்றில் குறிப்பாக கவனம் செலுத்தப்படுகிறது.
தோல் மற்றும் மூட்டுகளின் வெளிப்புற பரிசோதனையை நடத்துவது, தடிப்புகள் மற்றும் வலியின் பகுதிகளை மதிப்பிடுவது கட்டாயமாகும். காயங்கள் கவனமாக படபடக்கப்படுகின்றன.
நோயின் செயல்பாட்டின் அளவை மதிப்பிடுவதற்கு ஆய்வக சோதனைகள் செய்யப்படுகின்றன:
- பொது மருத்துவ மொத்த இரத்த எண்ணிக்கை;
- பொது சிகிச்சை உயிர்வேதியியல் இரத்த வேலை;
- இரத்தத்தில் சீரம் இம்யூனோகுளோபுலின் அளவை மதிப்பீடு செய்தல்;
- இரத்தத்தில் அதன் பின்னங்களுடன் நிரப்பு அளவைப் பற்றிய ஆய்வு;
- பிளாஸ்மாவில் சி-ரியாக்டிவ் புரதத்தின் செறிவு உள்ளடக்கத்தின் மதிப்பீடு;
- முடக்கு காரணி தீர்மானித்தல்;
- பொது சிறுநீர் பகுப்பாய்வு.
முடிச்சு பெரியார்டெரிடிஸில், சிறுநீரில் ஹெமாட்டூரியா, சிலிண்ட்ரூரியா மற்றும் புரோட்டினூரியா ஆகியவை கண்டறியப்படுகின்றன. இரத்த பகுப்பாய்வு நியூட்ரோபிலிக் லுகோசைடோசிஸ், இரத்த சோகை, த்ரோம்போசைடோசிஸ் ஆகியவற்றை வெளிப்படுத்துகிறது. உயிர்வேதியியல் படம் γ மற்றும் α2-குளோபுலின், ஃபைப்ரின், சியாலிக் அமிலங்கள், செரோமுகோயிட், சி-ரியாக்டிவ் புரதத்தின் பின்னங்களின் அதிகரிப்பு மூலம் குறிப்பிடப்படுகிறது.
நோயறிதலை தெளிவுபடுத்துவதற்கு கருவி கண்டறிதல் செய்யப்படுகிறது. குறிப்பாக, தோல் மற்றும் தசை பயாப்ஸி செய்யப்படுகிறது: குறைந்த கால் அல்லது முன்புற வயிற்று சுவரில் இருந்து எடுக்கப்பட்ட உயிரியல் பொருள், பாத்திரத்தின் சுவர்களில் அழற்சி ஊடுருவல்கள் மற்றும் நசிவு பகுதிகளை வெளிப்படுத்துகிறது.
நோடுலர் பெரியார்டெரிடிஸ் பெரும்பாலும் கண் ஃபண்டஸ் பரிசோதனையில் காணப்படும் அனூரிஸ்மல் வாஸ்குலர் மாற்றங்களுடன் சேர்ந்துள்ளது.
சிறுநீரகக் குழாய்களின் அல்ட்ராசவுண்ட் டாப்ளர் அல்ட்ராசோனோகிராஃபி அவற்றின் ஸ்டெனோசிஸ் தீர்மானிக்க உதவுகிறது. மீள்பார்வை மார்பக ரேடியோகிராபி நுரையீரல் வடிவத்தை மேம்படுத்துதல் மற்றும் அதன் உள்ளமைவின் இடையூறு ஆகியவற்றைக் காட்சிப்படுத்துகிறது. எலக்ட்ரோ கார்டியோகிராம் மற்றும் கார்டியாக் அல்ட்ராசவுண்ட் கார்டியோபதியைக் கண்டறிய முடியும்.
தமனி அழற்சி, தோலடி திசு, கன்று நரம்பு மற்றும் தசைகள் ஆகியவற்றின் எக்ஸுடேடிவ் அல்லது பெருக்க நிலையில் உள்ள மெசென்டெரிக் தமனி ஆய்வுக்கு பயன்படுத்தப்படலாம். கல்லீரல் மற்றும் சிறுநீரகத்திலிருந்து எடுக்கப்பட்ட மாதிரிகள் மாதிரி பிழையால் தூண்டப்பட்ட தவறான எதிர்மறையான முடிவைக் கொடுக்கலாம். கூடுதலாக, இத்தகைய பயாப்ஸிகள் கண்டறியப்படாத நுண்ணுயிரிகளிலிருந்து இரத்தப்போக்கு ஏற்படலாம்.
துண்டிக்கப்பட்ட நோயியல் ரீதியாக மாற்றப்பட்ட திசுக்களின் வடிவத்தில் மேக்ரோபிரேபரேஷன் மேலும் ஹிஸ்டோலாஜிக் ஆய்வுக்காக எத்தனால், குளோரெக்சிடின், ஃபார்மலின் கரைசலில் சரி செய்யப்படுகிறது.
நோயியலால் பாதிக்கப்படாத திசுக்களின் பயாப்ஸி பொருத்தமற்றது, ஏனெனில் periarteritis nodosa ஒரு குவியத் தன்மையைக் கொண்டுள்ளது. எனவே, மருத்துவப் பரிசோதனை மூலம் காயம் உறுதி செய்யப்பட்ட திசுக்கள் பயாப்ஸிக்கு எடுக்கப்படுகின்றன.
மருத்துவப் படம் குறைவாகவோ அல்லது இல்லாமலோ இருந்தால், எலக்ட்ரோமோகிராபி மற்றும் நரம்பு கடத்தல் மதிப்பீட்டு செயல்முறைகள் நோக்கம் கொண்ட பயாப்ஸியின் பகுதியை அடையாளம் காண முடியும். தோல் புண்களுக்கு, மேலோட்டமான அடுக்குகளைத் தவிர்த்து (தவறான கண்டுபிடிப்புகளை நிரூபிக்கும்) ஆழமான அடுக்குகள் அல்லது PJC இலிருந்து பயோ மெட்டீரியல் விரும்பப்படுகிறது. டெஸ்டிகுலர் பயாப்ஸியும் பெரும்பாலும் பொருத்தமற்றது.
கண்டறியும் அளவுகோல்கள்
நோடுலர் பெரியார்டெரிடிஸ் நோயறிதல் வரலாறு, சிறப்பியல்பு அறிகுறிகள் மற்றும் ஆய்வக நோயறிதலின் முடிவுகளின் அடிப்படையில் அமைந்துள்ளது. ஆய்வக அளவுருக்களில் மாற்றங்கள் குறிப்பிடப்படாதவை என்பது கவனிக்கத்தக்கது, ஏனெனில் அவை முக்கியமாக நோயியலின் செயல்பாட்டின் கட்டத்தை பிரதிபலிக்கின்றன. இதைக் கருத்தில் கொண்டு, வல்லுநர்கள் நோயின் இத்தகைய கண்டறியும் அளவுகோல்களை வேறுபடுத்துகிறார்கள்:
- தசை வலி (குறிப்பாக கீழ் முனைகளில்), பொது பலவீனம். இடுப்பு மற்றும் தோள்பட்டை பகுதியை பாதிக்காத மயால்ஜியா பரவுகிறது.
- டெஸ்டிகுலர் பகுதியில் உள்ள வலி நோய்க்குறி, தொற்று செயல்முறைகள் அல்லது அதிர்ச்சிகரமான காயங்களுடன் தொடர்பில்லாதது.
- ரெட்டிகுலேட்டட் லைவ்டோ வகையின் மூட்டுகள் மற்றும் உடலின் தோலில் சீரற்ற லிவிடிட்டி.
- 4 கிலோவிற்கும் அதிகமான எடை இழப்பு உணவுக் கட்டுப்பாடு அல்லது பிற உணவு மாற்றங்களால் அல்ல.
- அனைத்து நரம்பியல் அறிகுறிகளுடன் கூடிய பாலிநியூரோபதி அல்லது மோனோநியூரிடிஸ்.
- 90 mmHg க்கு மேல் டயஸ்டாலிக் இரத்த அழுத்தம் அதிகரிப்பு.
- அதிகரித்த இரத்த யூரியா (14.4 மிமீல்/லிட்டருக்கு மேல் - 40 மி.கி.%) மற்றும் கிரியேட்டினின் (133 μmol/லிட்டருக்கு மேல் - 1.5 மி.கி.%), இது நீரிழப்பு அல்லது சிறுநீர் பாதை அடைப்புடன் தொடர்பில்லாதது.
- இரத்தத்தில் HBsAg அல்லது தொடர்புடைய ஆன்டிபாடிகள் இருப்பது (வைரல் ஹெபடைடிஸ் பி).
- பெருந்தமனி தடிப்பு மாற்றங்கள், ஃபைப்ரோமஸ்குலர் டிஸ்பிளாஸ்டிக் செயல்முறைகள் மற்றும் அழற்சியற்ற இயற்கையின் பிற நோய்க்குறியியல் ஆகியவற்றுடன் தொடர்பு இல்லாமல், உள்ளுறுப்பு தமனி நாளங்களின் அனீரிசிம்கள் மற்றும் அடைப்புகளின் வடிவத்தில் தமனி வரைபடத்தில் வாஸ்குலர் மாற்றங்கள்.
- சிறிய மற்றும் நடுத்தர அளவிலான தமனி நாளங்களில் இருந்து எடுக்கப்பட்ட உயிர்ப்பொருளின் உருவவியல் நோயறிதலின் போது வாஸ்குலர் சுவர்களின் கிரானுலோசைடிக் மற்றும் மோனோநியூக்ளியர் செல் ஊடுருவலைக் கண்டறிதல்.
குறைந்தபட்சம் மூன்று அளவுகோல்களை உறுதிப்படுத்துவது முடிச்சு periarteritis நோயறிதலை சாத்தியமாக்குகிறது.
வகைப்பாடு
முடிச்சு periarteritis இன் பொதுவாக ஏற்றுக்கொள்ளப்பட்ட வகைப்பாடு எதுவும் இல்லை. வல்லுநர்கள் வழக்கமாக நோயியல் மற்றும் நோய்க்கிருமி அம்சங்கள், ஹிஸ்டாலஜிக்கல் அம்சங்கள், கடுமையான படிப்பு, மருத்துவ படம் ஆகியவற்றின் படி நோயை முறைப்படுத்துகிறார்கள். பெரும்பாலான பயிற்சியாளர்கள், மருத்துவ திசு மாற்றங்களின் அடிப்படையில், உள்ளூர்மயமாக்கலின் ஆழம் மற்றும் சேதமடைந்த பாத்திரங்களின் திறன் ஆகியவற்றின் அடிப்படையில் உருவ வகைப்பாட்டைப் பயன்படுத்துகின்றனர்.
நோயின் இந்த மருத்துவ வகைகளுக்கு இடையே ஒரு வேறுபாடு உள்ளது:
- கிளாசிக் மாறுபாடு (சிறுநீரக-உள்ளுறுப்பு, சிறுநீரக-பாலிநியூரிடிக்) - சிறுநீரகங்கள், மத்திய நரம்பு மண்டலம், பெரிசெரிக் நரம்பு மண்டலம், இதயம் மற்றும் செரிமானப் பாதை ஆகியவற்றின் சேதத்தால் வகைப்படுத்தப்படுகிறது.
- Monoorgan-nodular மாறுபாடு என்பது உள்ளுறுப்புக்களால் வெளிப்படுத்தப்படும் குறைந்த-வெளிப்படுத்தப்பட்ட நோயியல் வகையாகும்.
- டெர்மடோ-ட்ரோம்பாங்கிடிக் மாறுபாடு மெதுவாக முற்போக்கான வடிவமாகும், இது இரத்த அழுத்தம் அதிகரிப்பு, நரம்பு அழற்சியின் வளர்ச்சி மற்றும் வாஸ்குலர் லுமினுடன் முடிச்சு வடிவங்கள் தோன்றுவதால் புற இரத்த ஓட்டம் பலவீனமடைகிறது.
- நுரையீரல் (ஆஸ்துமா) மாறுபாடு - நுரையீரலில் ஏற்படும் மாற்றங்கள், மூச்சுக்குழாய் ஆஸ்துமா ஆகியவற்றால் வெளிப்படுகிறது.
சர்வதேச ICD-10 வகைப்பாட்டின் படி, முடிச்சு வாஸ்குலர் அழற்சி இந்த விநியோகத்துடன் வகுப்பு M30 ஐ ஆக்கிரமிக்கிறது:
- M30.1 - நுரையீரல் ஈடுபாட்டுடன் கூடிய ஒவ்வாமை வகை.
- M30.2 என்பது இளவயது வகை.
- M30.3 - சளி திசுக்கள் மற்றும் சிறுநீரகங்களில் ஏற்படும் மாற்றங்கள் (கவாசாகி நோய்க்குறி).
- M30.8 - பிற நிபந்தனைகள்.
நோடுலர் பெரியார்டெரிடிஸின் போக்கின் தன்மையின்படி, நோயியலின் இத்தகைய வடிவங்கள் பிரிக்கப்படுகின்றன:
- மின்னல் வடிவம் என்பது ஒரு வீரியம் மிக்க செயல்முறையாகும், இதில் சிறுநீரகங்கள் பாதிக்கப்படுகின்றன, குடல் நாளங்களின் இரத்த உறைவு, குடல் சுழல்களின் நசிவு உள்ளது. முன்கணிப்பு குறிப்பாக எதிர்மறையானது, நோயின் தொடக்கத்திலிருந்து ஒரு வருடத்திற்குள் நோயாளி இறந்துவிடுகிறார்.
- விரைவான வடிவம் மிக வேகமாக இல்லை, ஆனால் மின்னல்-விரைவான வடிவத்துடன் மிகவும் பொதுவானது. உயிர்வாழ்வது மோசமாக உள்ளது மற்றும் சிறுநீரக தமனி பாத்திரத்தின் திடீர் சிதைவால் நோயாளிகள் அடிக்கடி இறக்கின்றனர்.
- சிகிச்சையின் விளைவாக நோய் செயல்முறையை இடைநிறுத்துவதன் மூலம் மீண்டும் மீண்டும் வடிவம் வகைப்படுத்தப்படுகிறது. இருப்பினும், மருந்துகளின் அளவு குறைக்கப்படும்போது அல்லது பிற தூண்டுதல் காரணிகளின் செல்வாக்கின் கீழ் நோயியலின் வளர்ச்சி மீண்டும் தொடங்குகிறது - எடுத்துக்காட்டாக, தொற்று-அழற்சி செயல்முறையின் வளர்ச்சியின் பின்னணிக்கு எதிராக.
- மெதுவான வடிவம் பெரும்பாலும் த்ரோம்பாங்கிடிக் ஆகும். இது புற நரம்புகள் மற்றும் வாஸ்குலேச்சருக்கு பரவுகிறது. இந்த நோய் ஒரு டஜன் ஆண்டுகளில் அதன் தீவிரத்தை படிப்படியாக அதிகரிக்கலாம், மேலும் கடுமையான சிக்கல்கள் எதுவும் இல்லை. நோயாளி ஊனமுற்றவர் மற்றும் தொடர்ந்து சிகிச்சை தேவைப்படுகிறது.
- தீங்கற்ற வடிவம் முடிச்சு periarteritis இன் லேசான மாறுபாடு கருதப்படுகிறது. நோய் தனிமையில் இயங்குகிறது, முக்கிய வெளிப்பாடுகள் தோலில் மட்டுமே காணப்படுகின்றன, நீண்ட கால நிவாரணம் உள்ளன. நோயாளிகளின் உயிர்வாழ்வு விகிதம் ஒப்பீட்டளவில் அதிகமாக உள்ளது - திறமையான மற்றும் வழக்கமான சிகிச்சை வழங்கப்படுகிறது.
மருத்துவ வழிகாட்டுதல்கள்
பெரியார்டெரிடிஸ் நோடோசாவின் நோயறிதல் பொருத்தமான மருத்துவ வெளிப்பாடுகள் மற்றும் ஆய்வக கண்டுபிடிப்புகள் மூலம் உறுதிப்படுத்தப்பட வேண்டும். நோயை உறுதிப்படுத்த நேர்மறையான பயாப்ஸி முக்கியமானது. ஆரம்பகால நோயறிதல் அவசியம்: நோயியல் முக்கிய உறுப்புகளுக்கு பரவுவதற்கு முன்பு அவசர ஆக்கிரமிப்பு சிகிச்சை தொடங்கப்பட வேண்டும்.
முடிச்சு periarteritis இன் மருத்துவ அறிகுறிகள் உச்சரிக்கப்படும் பாலிமார்பிஸத்தால் வகைப்படுத்தப்படுகின்றன. HBV இருப்பதும் இல்லாததும் நோயின் அறிகுறிகள் ஒத்தவை. மிகவும் கடுமையான வளர்ச்சி மருந்து தோற்றத்தின் நோயியலுக்கு பொதுவானது.
சந்தேகத்திற்கிடமான முடிச்சு periarteritis உள்ள நோயாளிகளில், ஹிஸ்டாலஜி பரிந்துரைக்கப்படுகிறது, கப்பல் சுவரில் கலப்பு வகையின் செல்லுலார் ஊடுருவலுடன் குவிய நெக்ரோடைசிங் தமனியின் பொதுவான படத்தை வெளிப்படுத்துகிறது. எலும்பு தசையின் பயாப்ஸி மிகவும் தகவலறிந்ததாக கருதப்படுகிறது. உட்புற உறுப்புகளின் பயாப்ஸியின் போது, உட்புற இரத்தப்போக்கு ஆபத்து கணிசமாக அதிகரிக்கிறது.
முடிச்சு பெரியார்டெரிடிஸ் நோயாளிகளின் சிகிச்சை தந்திரோபாயங்களைத் தீர்மானிக்க, நோயியலின் தீவிரத்தின் அளவைப் பிரிப்பது அவசியம், அத்துடன் நோயின் போக்கின் பயனற்ற வகையை வேறுபடுத்துவது அவசியம், இது தலைகீழ் அறிகுறி வளர்ச்சியால் வகைப்படுத்தப்படவில்லை, அல்லது வலுப்படுத்துவது கூட. ஒன்றரை மாத கிளாசிக்கல் நோய்க்கிருமி சிகிச்சைக்கு பதிலளிக்கும் வகையில் மருத்துவ செயல்பாடு.
வேறுபட்ட நோயறிதல்
முடிச்சு periarteritis முதன்மையாக இணைப்பு திசு சம்பந்தப்பட்ட மற்ற அறியப்பட்ட முறையான நோய்க்குறிகளுடன் வேறுபடுகிறது.
- மைக்ரோஸ்கோபிக் பாலிஆர்டெரிடிஸ் என்பது நெக்ரோடைசிங் வாஸ்குலிடிஸின் ஒரு வடிவமாகும், இதில் தந்துகி நாளங்கள், அத்துடன் வீனல்கள் மற்றும் தமனிகள் ஆன்டிநியூட்ரோபில் ஆன்டிபாடிகளின் உருவாக்கத்துடன் பாதிக்கப்படுகின்றன. குளோமெருலோனெப்ரிடிஸ் தோற்றம், பின்னர் படிப்படியாக இரத்த அழுத்தம் அதிகரிப்பு, சிறுநீரக செயலிழப்பு, நெக்ரோடைசிங் அல்வியோலிடிஸ் மற்றும் நுரையீரல் இரத்தக்கசிவு ஆகியவற்றின் வளர்ச்சியால் இந்த நோய் வகைப்படுத்தப்படுகிறது.
- வெஜெனரின் கிரானுலோமாடோசிஸ் திசு அழிவு மாற்றங்களின் வளர்ச்சியுடன் சேர்ந்துள்ளது. நாசி குழியின் சளி திசுக்களில் புண்கள் தோன்றும், நாசி செப்டம் துளையிடப்படுகிறது, நுரையீரல் திசு சிதைகிறது. பெரும்பாலும் நியூட்ரோபில் எதிர்ப்பு ஆன்டிபாடிகள் கண்டறியப்படுகின்றன.
- முடக்கு வாஸ்குலிடிஸ் கால்களில் ட்ரோபிக் அல்சரேட்டிவ் புண்களின் தோற்றம், பாலிநியூரோபதியின் வளர்ச்சி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நோயறிதலின் போக்கில், மூட்டு நோய்க்குறியின் அளவு அவசியமாக மதிப்பிடப்படுகிறது (மூட்டுகளின் உள்ளமைவின் மீறலுடன் அரிக்கும் பாலிஆர்த்ரிடிஸ் இருப்பது), முடக்கு காரணி கண்டறியப்படுகிறது.
கூடுதலாக, periarteritis nodosa போன்ற தோல் வெளிப்பாடுகள் செப்டிக் எம்போலிசம், இடது ஏட்ரியல் மைக்சோமாவில் நிகழ்கின்றன. பெரியார்டெரிடிஸ் நோடோசா சிகிச்சைக்கு நோயெதிர்ப்புத் தடுப்பு மருந்துகளைப் பயன்படுத்துவதற்கு முன்பு செப்டிக் நிலைமைகளை விலக்குவது முக்கியம்.
பாலிநியூரோபதி, காய்ச்சல் மற்றும் பாலிஆர்த்ரிடிஸ் போன்ற அறிகுறிகளின் கொத்து லைம் நோயால் பாதிக்கப்பட்ட நோயாளிகளில் காணப்படுகிறது (போரெலியோசிஸின் மற்றொரு பெயர்). நோயை நிராகரிக்க, தொற்றுநோயியல் வரலாற்றைக் கண்டுபிடிப்பது அவசியம். பொரிலியோசிஸை சந்தேகிக்க அனுமதிக்கும் தருணங்கள் பின்வருமாறு:
- டிக் கடி;
- சிறப்பு டிக் செயல்பாட்டின் போது இயற்கை குவியப் பகுதிகளைப் பார்வையிடுதல் (வசந்த காலத்தின் பிற்பகுதியில் - ஆரம்ப இலையுதிர் காலம்).
நோயறிதலைச் செய்ய, பொரெலியாவுக்கு ஆன்டிபாடிகள் இருப்பதை சரிபார்க்க இரத்த பரிசோதனை செய்யப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை periarteritis nodosa
மருத்துவ அறிகுறிகளின் தீவிரத்தன்மை மற்றும் நோடுலர் பெரியார்டெரிடிஸின் நிலை ஆகியவற்றைப் பொறுத்து ஒரு தனிப்பட்ட சிகிச்சை முறையின் பரிந்துரையுடன் கூடிய விரைவில் சிகிச்சையானது நீண்ட காலமாக இருக்க வேண்டும்.
கடுமையான காலகட்டத்தில், படுக்கை ஓய்வு கட்டாயமாகும், இது நோடுலர் பெரியார்டெரிடிஸின் நோயியல் குவியங்கள் கீழ் முனைகளில் அமைந்திருந்தால் மிகவும் முக்கியமானது.
சிகிச்சை அணுகுமுறை எப்போதும் விரிவானது, சைக்ளோபாஸ்பாமைடு (ஒரு நாளைக்கு 2 மி.கி/கிலோ வாய்வழியாக) பரிந்துரைக்கப்படுகிறது, இது நிவாரணத்தின் தொடக்கத்தை விரைவுபடுத்துவதற்கும், அதிகரிப்புகளின் அதிர்வெண்ணைக் குறைப்பதற்கும் நன்மை பயக்கும். தொற்று சிக்கல்களைத் தவிர்க்க, ப்ரெட்னிசோலோன் பயனற்றதாக இருந்தால் மட்டுமே சைக்ளோபாஸ்பாமைடு பயன்படுத்தப்படுகிறது.
பொதுவாக, சிகிச்சை பெரும்பாலும் பயனற்றது. ப்ரெட்னிசோலோனின் ஆரம்பகால நிர்வாகத்தின் மூலம் மருத்துவப் படத்தின் தீவிரத்தை குறைந்தது 60 மி.கி/நாள் வாய்வழியாகக் குறைக்கலாம். குழந்தை நோயாளிகளில், நரம்புவழி நிர்வாகத்திற்கான சாதாரண இம்யூனோகுளோபுலின் பொருத்தமானது.
சிகிச்சையின் தரம் மருத்துவப் போக்கில் நேர்மறை இயக்கவியல் முன்னிலையில் மதிப்பிடப்படுகிறது, ஆய்வக மற்றும் நோயெதிர்ப்பு மதிப்புகளை உறுதிப்படுத்துதல் மற்றும் அழற்சியின் பதிலின் செயல்பாட்டில் குறைப்பு.
நோடுலர் பெரியார்டெரிடிஸின் போக்கை எதிர்மறையாக பாதிக்கக்கூடிய இணக்க நோய்களின் திருத்தம் அல்லது தீவிரமான நீக்கம் பரிந்துரைக்கப்படுகிறது. இத்தகைய நோயியல்களில் நாள்பட்ட அழற்சி, நீரிழிவு நோய், கருப்பை நார்த்திசுக்கட்டிகள், சிரை பற்றாக்குறையின் நாள்பட்ட வடிவம் போன்றவை அடங்கும்.
அரிப்புகள் மற்றும் புண்களுக்கான வெளிப்புற சிகிச்சையானது அனிலின் சாயங்களின் 1-2% தீர்வுகள், எபிடெலியலைசிங் களிம்புகள் (சோல்கோசெரில்), ஹார்மோன் களிம்புகள், நொதி முகவர்கள் (இருஸ்கோல், சிமோப்சின்), டிமெக்சைட்டின் அப்ளிகேட்டர் பயன்பாடு ஆகியவற்றை உள்ளடக்கியது. உலர் வெப்பம் முனைகளுக்கு பயன்படுத்தப்படுகிறது.
மருந்துகள்
பெரியார்டெரிடிஸ் நோடோசா சிகிச்சையில் செயல்திறனைக் காட்டிய மருந்துகள்:
- குளுக்கோகார்ட்டிகாய்டுகள்: ப்ரெட்னிசோலோன் 1 மி.கி/கி.கி தினசரி இரண்டு முறை வாய்வழியாக 2 மாதங்களுக்கு, மருத்துவ அறிகுறிகள் மறையும் வரை மருந்தின் அளவை 5-10 மி.கி/நாள் காலையில் (நாள் கழித்து) குறைக்கவும். சாத்தியமான பக்க விளைவுகள்: இரைப்பை மற்றும் 12-பெரிண்டஸ்டினல் புண்களின் அதிகரிப்பு அல்லது வளர்ச்சி, நோய் எதிர்ப்பு சக்தி பலவீனமடைதல், எடிமா, ஆஸ்டியோபோரோசிஸ், பாலியல் ஹார்மோன்களின் பலவீனமான சுரப்பு, கண்புரை, கிளௌகோமா.
- நோயெதிர்ப்புத் தடுப்பு மருந்துகள் (குளுக்கோகார்டிகாய்டுகள் பயனற்றதாக இருந்தால்), சைட்டோஸ்டேடிக்ஸ் (நோயாளியின் செயலில் உள்ள நிலையில் அசாதியோபிரைன் ஒரு மாதத்திற்கு 2-4 மி.கி./கி.கி. அல்லது இரண்டு வருடங்கள்), சைக்ளோபாஸ்பாமைடு வாய்வழியாக ஒரு நாளைக்கு 1-2 மி.கி./கி.கி என்ற அளவில் 2 வாரங்களுக்கு மருந்தளவு மேலும் படிப்படியாகக் குறைக்கப்படுகிறது. நோயியல் செயல்முறையின் தீவிர வளர்ச்சியில், மூன்று நாட்களுக்கு ஒரு நாளைக்கு 4 மி.கி / கி.கி, பின்னர் - ஒரு வாரத்திற்கு ஒரு நாளைக்கு 2 மி.கி / கி.கி, மூன்று மாதங்களுக்கு மருந்தளவு படிப்படியாக குறைகிறது. சிகிச்சையின் மொத்த காலம் - குறைந்தது ஒரு வருடம். சாத்தியமான பக்க விளைவுகள்: ஹீமாடோபாய்டிக் அமைப்பை அடக்குதல், நோய்த்தொற்றுகளுக்கு எதிர்ப்பு குறைதல்.
- மெத்தில்பிரெட்னிசோலோன் 1000 மி.கி அல்லது டெக்ஸாமெதாசோன் 2 மி.கி/கிலோ ஒரு நாளைக்கு நரம்பு வழியாக மூன்று நாட்களுக்கு நாடித்துடிப்பு சிகிச்சை. அதே நேரத்தில், சைக்ளோபாஸ்பாமைடு ஒரு நாளைக்கு 10-15 மி.கி/கிலோ என்ற அளவில் முதல் நாளில் நிர்வகிக்கப்படுகிறது.
குளுக்கோகார்டிகாய்டுகள் மற்றும் சைட்டோஸ்டாடிக்ஸ் உடன் ஒருங்கிணைந்த சிகிச்சை முறை தேவை:
- பிளாஸ்மாபெரிசிஸ், லிம்போசைட்டோபெரிசிஸ், இம்யூனோசார்ப்ஷன் வடிவில் வெளிப்படும் சிகிச்சை;
- ஆன்டிகோகுலண்ட் தெரபி (ஹெப்பரின் 5 ஆயிரம் யூனிட்கள் ஒரு நாளைக்கு 4 முறை, எனோக்ஸிபரின் 20 மி.கி தினசரி தோலடி, நாட்ரோபரின் 0.3 மி.கி தினசரி தோலடி;
- antiaggregant சிகிச்சை (Pentoxifylline 200-600 mg தினசரி வாய்வழி, அல்லது 200-300 mg தினசரி நரம்பு வழியாக; Dipyridamole 150-200 mg தினசரி; Reopolyglukin 400 mg நரம்பு வழி சொட்டு, ஒவ்வொரு நாளும், 10 உட்செலுத்துதல் அளவு; 7 Clopidog);
- அல்லாத ஸ்டெராய்டல் எதிர்ப்பு அழற்சி மருந்துகள் - அல்லாத தேர்ந்தெடுக்கப்பட்ட COX தடுப்பான்கள் (Diclofenac ஒரு நாளைக்கு 50-150 மி.கி, இப்யூபுரூஃபன் ஒரு நாளைக்கு 800-1200 மி.கி);
- தேர்ந்தெடுக்கப்பட்ட COX-2 தடுப்பான்கள் (Meloxicam அல்லது Movalis 7.5-15 mg தினசரி உணவு, Nimesulide அல்லது Nimesil 100 mg தினமும் இரண்டு முறை, Celecoxib அல்லது Celebrex 200 mg தினசரி);
- அமினோகோலின் முகவர்கள் (ஹைட்ராக்ஸி குளோரோகுயின் ஒரு நாளைக்கு 0.2 கிராம்);
- angioprotectors (Pamidin 0.25-0.75 mg மூன்று முறை ஒரு நாள், Xanthinol nicotinate 0.15 கிராம் மூன்று முறை ஒரு நாள், ஒரு மாதம்);
- என்சைம் ஏற்பாடுகள் (Wobenzyme 5 மாத்திரைகள் 21 நாட்களுக்கு ஒரு நாளைக்கு மூன்று முறை, மேலும் - 3 மாத்திரைகள் ஒரு நாளைக்கு மூன்று முறை நீண்ட காலத்திற்கு);
- வைரஸ் மற்றும் பாக்டீரியா எதிர்ப்பு மருந்துகள்;
- அறிகுறி மருந்துகள் (இரத்த அழுத்தத்தை இயல்பாக்குவதற்கான மருந்துகள், இதய செயல்பாட்டை இயல்பாக்குதல் போன்றவை);
- வாசோடைலேட்டர்கள் மற்றும் கால்சியம் சேனல் தடுப்பான்கள் (எ.கா., கொரிந்தர்).
சைக்ளோபாஸ்பாமைடுடனான சிகிச்சையானது வலுவான அறிகுறிகள் மற்றும் குளுக்கோகார்டிகோஸ்டீராய்டு முகவர்கள் பயனற்றதாக இருக்கும்போது மட்டுமே செய்யப்படுகிறது. மருந்தை உட்கொள்வதால் சாத்தியமான பக்க விளைவுகள்: மைலோடாக்ஸிக் மற்றும் ஹெபடோடாக்ஸிக் விளைவுகள், இரத்த சோகை, மலட்டு ரத்தக்கசிவு சிஸ்டிடிஸ், கடுமையான குமட்டல் மற்றும் வாந்தி, இரண்டாம் நிலை தொற்று.
நோயெதிர்ப்புத் தடுப்பு மருந்துகளுடன் சிகிச்சையானது இரத்த அளவுருக்களின் மாதாந்திர கண்காணிப்புடன் இருக்க வேண்டும் (பொது இரத்த எண்ணிக்கை, பிளேட்லெட் எண்ணிக்கை, சீரம் ஹெபடிக் டிரான்ஸ்மினேஸின் செயல்பாடு, அல்கலைன் பாஸ்பேடேஸ் மற்றும் பிலிரூபின்).
சிஸ்டமிக் குளுக்கோகார்டிகோஸ்டீராய்டுகள் முக்கியமாக காலையில் எடுக்கப்படுகின்றன (நிர்வகிக்கப்படுகின்றன), அளவை படிப்படியாகக் குறைத்தல் மற்றும் உட்கொள்ளும் இடைவெளியை (நிர்வாகம்) அதிகரிக்கும்.
பிசியோதெரபியூடிக் சிகிச்சை
பிசியோதெரபி நோடுலர் periarteritis இல் முரணாக உள்ளது.
மூலிகை சிகிச்சை
நோடுலர் பெரியார்டெரிடிஸ் என்பது மிகவும் அரிதான நோயியல் என்ற போதிலும், இந்த நோய்க்கு சிகிச்சையளிப்பதற்கான நாட்டுப்புற முறைகள் இன்னும் உள்ளன. எவ்வாறாயினும், மூலிகைகள் மூலம் சிகிச்சையளிப்பதற்கான சாத்தியக்கூறுகள் கலந்துகொள்ளும் மருத்துவரிடம் முன்கூட்டியே ஒப்புக் கொள்ளப்பட வேண்டும், ஏனெனில் நோயின் தீவிரம் மற்றும் விரும்பத்தகாத பக்க விளைவுகளின் வளர்ச்சியின் சாத்தியக்கூறுகளை கணக்கில் எடுத்துக்கொள்வது அவசியம்.
முடிச்சு periarteritis ஆரம்ப கட்டத்தில், மூலிகை வைத்தியம் பயன்பாடு உத்தரவாதம் இருக்கலாம்.
- ஒரு இறைச்சி சாணை மூலம் மூன்று நடுத்தர எலுமிச்சை, 5 டீஸ்பூன் கடந்து. கிராம்பு, தேன் 500 மில்லி கலந்து மற்றும் ஓட்கா 0.5 லிட்டர் ஊற்ற. எல்லாம் நன்கு கலக்கப்பட்டு, ஒரு ஜாடிக்குள் ஊற்றப்பட்டு, மூடியை மூடி, 14 நாட்களுக்கு குளிர்சாதன பெட்டியில் அனுப்பவும். பின்னர் டிஞ்சர் வடிகட்டி மற்றும் 1 டீஸ்பூன் எடுக்க தொடங்கும். ஒரு நாளைக்கு மூன்று முறை, உணவுக்கு அரை மணி நேரத்திற்கு முன்.
- ஃபாகோட், இம்மார்டெல் மற்றும் எலிகாம்பேன் வேர்த்தண்டுக்கிழங்கு ஆகியவற்றின் மூலிகைச் சமமான கலவையைத் தயாரிக்கவும். 1 டீஸ்பூன் எடுத்துக் கொள்ளுங்கள். கலவையின், கொதிக்கும் நீர் ஒரு கண்ணாடி ஊற்ற, அரை மணி நேரம் வலியுறுத்துகின்றனர். உணவுக்கு முன் ஒரு நாளைக்கு மூன்று முறை 50 மில்லி உட்செலுத்தலை எடுத்துக் கொள்ளுங்கள்.
- உலர்ந்த வயலட் பூக்கள், அடுத்தடுத்த இலைகள் மற்றும் உலர்ந்த கவ்பெர்ரிகளின் சமமான கலவையை தயார் செய்யவும். 2 டீஸ்பூன் ஊற்றவும். கொதிக்கும் நீர் கலவை 0.5 லிட்டர், குளிர் வரை வலியுறுத்துகின்றனர். உணவுக்கு இடையில் 50 மில்லி ஒரு நாளைக்கு 4 முறை எடுத்துக் கொள்ளுங்கள்.
- 1 டீஸ்பூன் கலக்கவும். அழியாத, வார்ம்வுட் மற்றும் elecampane, கொதிக்கும் நீர் 1 லிட்டர் ஊற்ற, இரண்டு மணி நேரம் வலியுறுத்துகின்றனர். பின்னர் உட்செலுத்துதல் வடிகட்டி மற்றும் 100 மில்லிக்கு ஒரு நாளைக்கு மூன்று முறை எடுத்துக் கொள்ளப்படுகிறது.
முடிச்சு periarteritis இல் வாஸ்குலர் சுவர்களை வலுப்படுத்த எளிய மற்றும் பயனுள்ள வழி பச்சை தேயிலை வழக்கமான நுகர்வு ஆகும். ஒவ்வொரு நாளும் நீங்கள் 3 கப் பானம் குடிக்க வேண்டும். கூடுதலாக, நீங்கள் கவரும் அல்லது ஜின்ஸெங்கின் ஆல்கஹால் டிங்க்சர்களை எடுத்துக் கொள்ளலாம், இது நோயின் தேவையற்ற வெளிப்பாடுகளிலிருந்து விடுபட உதவும். அத்தகைய டிங்க்சர்களை எந்த மருந்தகத்திலும் வாங்கலாம்.
அறுவை சிகிச்சை
பெரியார்டெரிடிஸ் நோடோசாவுக்கு அறுவை சிகிச்சை முக்கிய சிகிச்சை அல்ல. மருத்துவ ரீதியாக பிராந்திய இஸ்கெமியா அல்லது முக்கிய தமனி டிரங்குகளின் (தகாயாசுவின் தமனி அழற்சி) அடைப்பு ஆகியவற்றால் ஏற்படும் முக்கியமான ஸ்டெனோடிக் நிலைகளில் மட்டுமே அறுவை சிகிச்சை குறிக்கப்படலாம். அறுவை சிகிச்சைக்கான பிற அறிகுறிகள் பின்வருமாறு:
- அழிக்கும் த்ரோம்பாங்கிடிஸ்;
- புற குடலிறக்கம் மற்றும் பிற மாற்ற முடியாத திசு மாற்றங்கள்;
- வெஜெனரின் கிரானுலோமாடோசிஸ் (குளுக்கோகார்டிகோஸ்டீராய்டுகளின் உள்ளூர் பயன்பாட்டுடன் இணைந்து இயந்திர மூச்சுக்குழாய் விரிவாக்கம்) சப்ஃபாரிஞ்சீயல் ஸ்டெனோசிஸ்.
வயிற்று சிக்கல்களுக்கு அவசர அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது: குடல் துளைகள், பெரிட்டோனிடிஸ், குடல் அழற்சி போன்றவை.
தடுப்பு
நோடுலர் பெரியார்டெரிடிஸ் தடுப்பு பற்றிய தெளிவான கருத்து இல்லை, ஏனெனில் நோய்க்கான உண்மையான காரணங்கள் விரிவாக அறியப்படவில்லை. நோயியலின் வளர்ச்சியைத் தூண்டும் காரணிகளுக்கு வெளிப்படுவதைத் தவிர்ப்பது நிச்சயமாக அவசியம்: தாழ்வெப்பநிலை, உடல் மற்றும் மனோ-உணர்ச்சி அழுத்தத்தைத் தவிர்க்கவும், ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்தவும், சரியாக சாப்பிடவும், பாக்டீரியா மற்றும் வைரஸ் தொற்றுகளிலிருந்து உங்களைப் பாதுகாத்துக் கொள்ளவும்.
நோயின் முதல் சந்தேகத்திற்கிடமான அறிகுறிகள் தோன்றினால், விரைவில் ஒரு மருத்துவரை அணுகுவது அவசியம்: இந்த விஷயத்தில், அதன் வளர்ச்சியின் ஆரம்ப கட்டத்தில் நோடுலர் பெரியார்டெரிடிஸைக் கண்டறிந்து சிகிச்சையளிப்பதற்கான வாய்ப்புகள் அதிகரிக்கின்றன.
நோடுலர் periarteritis இன் நிவாரணம் கொண்ட நோயாளிகளுக்கு நோய் அதிகரிப்பதைத் தடுப்பது வழக்கமான மருந்தக கண்காணிப்பு, முறையான ஆதரவு மற்றும் வலுவூட்டல் சிகிச்சை, ஒவ்வாமை நீக்குதல், சுய மருந்து மற்றும் கட்டுப்பாடற்ற மருந்துகளைத் தவிர்க்கிறது. வாஸ்குலிடிஸ் அல்லது நோடுலர் பெரியார்டெரிடிஸ் நோயாளிகள் எந்த சீரம், தடுப்பூசி போடக்கூடாது.
முன்அறிவிப்பு
நோடுலர் பெரியார்டெரிடிஸ் சிகிச்சை அளிக்கப்படாவிட்டால், நூற்றில் 95 நோயாளிகள் ஐந்து ஆண்டுகளுக்குள் இறந்துவிடுவார்கள். அதே நேரத்தில், நோயாளிகளின் இறப்புகளில் பெரும்பாலானவை நோயின் முதல் 90 நாட்களில் நிகழ்கின்றன. நோயியல் தவறாக அல்லது சரியான நேரத்தில் கண்டறியப்பட்டால் இது நிகழலாம்.
முடிச்சு periarteritis இல் மரண விளைவுகளின் முக்கிய காரணங்கள் விரிவான வாஸ்குலர் அழற்சி, தொற்று நோய்களின் அணுகல், மாரடைப்பு, பக்கவாதம். [12]
குளுக்கோகார்ட்டிகாய்டுகளின் சரியான நேரத்தில் நிர்வாகம் ஐந்தாண்டு உயிர்வாழும் விகிதத்தை பாதிக்கும் மேலாக அதிகரிக்கிறது. சைட்டோஸ்டாடிக்ஸ் உடன் குளுக்கோகார்டிகோஸ்டீராய்டுகளின் கலவை இன்னும் சிறந்த விளைவைக் கொண்டுள்ளது. நோயின் அறிகுறிகளின் முழுமையான காணாமல் போனால், அதன் அதிகரிப்பின் நிகழ்தகவு சுமார் 56-58% என மதிப்பிடப்பட்டுள்ளது. முன்கணிப்புக்கு ஒரு சாதகமற்ற காரணி முதுகெலும்பு கட்டமைப்புகள் மற்றும் மூளையின் சிதைவாக கருதப்படுகிறது. [13]
குழந்தை பருவத்தில் மரபணு ரீதியாக தீர்மானிக்கப்பட்ட நோடுலர் பெரியார்டெரிடிஸ் ஒவ்வொரு இரண்டாவது வழக்கிலும் முழுமையாக குணப்படுத்தப்படுகிறது. 30% குழந்தைகளில், நிலையான மருந்து ஆதரவின் பின்னணிக்கு எதிராக அறிகுறிகளின் தொடர்ச்சியான காணாமல் போவதன் மூலம் நோய் குறிக்கப்படுகிறது. சிறு வயதிலேயே மரணம் 4%: மூளை கட்டமைப்புகள், மண்டை நரம்புகள் சேதமடைவதால் மரணம் ஏற்படுகிறது. [14]
ஒரு சாதகமான விளைவுடன் கூட, முடிச்சு பெரியார்டெரிடிஸுக்கு வழக்கமான வாத நோய் கட்டுப்பாடு தேவைப்படுகிறது. [15]மறுபிறப்புகளைத் தவிர்க்க, நோயாளி தொற்று நோய்கள், திடீர் வெப்பநிலை மாற்றங்கள், சுய மருந்துகளின் ஏதேனும் மாறுபாடுகள் குறித்து எச்சரிக்கையாக இருக்க வேண்டும். சில சந்தர்ப்பங்களில், கர்ப்பம் அல்லது கருக்கலைப்பு மூலம் மறுபிறப்புகள் தூண்டப்படலாம்.

