
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
அராக்னோடாக்டிலி
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
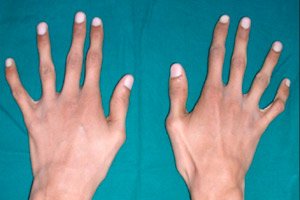
அரிதான பரம்பரை இணைப்பு திசு நோய்க்குறியீடுகளில் ஒன்று அராக்னோடாக்டிலி - விரல்களின் சிதைவு, குழாய் எலும்புகளின் நீட்சி, எலும்புக்கூடு வளைவுகள், இருதய அமைப்பு மற்றும் பார்வை உறுப்புகளின் கோளாறுகள் ஆகியவற்றுடன்.
இந்த நோயை முதலில் டாக்டர் வில்லியம்ஸ் மற்றும் பிரெஞ்சு குழந்தை மருத்துவர் மார்பன் ஆகியோர் விவரித்தனர், அவர்கள் இதை டோலிகோஸ்டெனோமெலியா என்று அழைத்தனர். பின்னர், மார்பன் நோய்க்குறி என்ற சொல் உலக மருத்துவத்தில் தோன்றியது, மேலும் 1902 முதல், அராக்னோடாக்டிலி என்ற பெயர் பயன்படுத்தப்படுகிறது. இந்த நோயியல் இணைப்பு திசுக்களின் பிறவி கோளாறுகளுடன் தொடர்புடையது, மேலும் முன்னணி அறிகுறிகளில் ஒன்று நீளமான, மெல்லிய மற்றும் வளைந்த "சிலந்தி" விரல்களாகக் கருதப்படுகிறது. [ 1 ]
நோயியல்
அராக்னோடாக்டிலி என்பது இணைப்பு திசுக்களின் பரம்பரை மோனோஜெனிக் நோயியலாகக் கருதப்படுகிறது, இது ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் மரபுரிமை, அதிக ஊடுருவல் மற்றும் மாறுபட்ட அளவிலான வெளிப்பாட்டுத்தன்மை கொண்டது.
தோராயமாக 75-80% வழக்குகளில் இந்த நோய் பரம்பரையாக உள்ளது, மீதமுள்ள நிகழ்வுகளில் இது தன்னிச்சையான பிறழ்வுகளின் விளைவாக ஏற்படுகிறது (குறிப்பாக, புள்ளி மிஸ்சென்ஸ் பிறழ்வுகள் காரணமாக). [ 2 ]
அராக்னோடாக்டிலியின் நோய்க்கிருமி அம்சங்கள் பல மரபணுக்களில் ஏற்படும் மாற்றங்களால் ஏற்படுகின்றன என்பது நிரூபிக்கப்பட்டுள்ளது (95% வழக்குகளில்):
- குரோமோசோம் 15q21.1 இல் ஃபைப்ரிலின்-1 மரபணுவில் (சுமார் ஆயிரம் பிறழ்வுகள் ஆய்வு செய்யப்பட்டுள்ளன);
- குரோமோசோம் 9 மற்றும் 3p24.2-P25 இல் உள்ள TGFβR1 அல்லது TGFβR2 மரபணு.
இந்த மாற்றங்கள் மருத்துவ வெளிப்பாடுகளின் அளவை நேரடியாக பாதிக்கின்றன.
வகை I கொலாஜனின் α-2 சங்கிலியில் ஏற்படும் பிறழ்வுகள் 5% நோயாளிகளில் விவரிக்கப்பட்டுள்ளன.
அராக்னோடாக்டிலியின் பரவல் 5 ஆயிரம் பேருக்கு சுமார் 2 வழக்குகள் ஆகும். இன அல்லது பாலின நிர்ணயம் எதுவும் இல்லை. [ 3 ]
காரணங்கள் அராக்னோடாக்டிலி
தன்னிச்சையான பிறழ்வின் விளைவாக அராக்னோடாக்டிலி ஏற்படுகிறது. இந்த நோய் பொதுவாக அறியப்பட்ட பிறவி பரம்பரை நோய்க்குறியீடுகளால் வகைப்படுத்தப்படுவதில்லை, மேலும் நீளமான விரல்கள் முக்கியமாக மார்பன் நோய்க்குறி மற்றும் ஹோமோசிஸ்டினுரியாவில் வெளிப்படுகின்றன.
இந்த நோய் அரிதானது, மேலும் கண்டறியப்பட்ட அனைத்து நோயாளிகளும் q21.1 பகுதியில் குரோமோசோம் 15 இல் அமைந்துள்ள FBN1 மரபணுவின் (ஃபைப்ரிலின் மரபணு) பிறழ்வைக் கொண்டிருந்தனர். இந்த நோய்க்குறியின் மருத்துவ பாலிமார்பிஸத்தை ஏராளமான பிறழ்வுகளால் விளக்கலாம், சுமார் 15% கருத்தரிப்பின் போது ஏற்பட்ட பிறழ்வு மாற்றங்கள் ஆகும். [ 4 ]
அராக்னோடாக்டிலியின் வித்தியாசமான வகைகள் மற்ற மரபணுக்களில் ஏற்படும் பிறழ்வுகளால் ஏற்படுகின்றன: நோயியலின் வளர்ச்சிக்கும் LTBP3, R மரபணுவில் உள்ள பிறழ்வுகளுக்கும் இடையே ஒரு உறவு கண்டறியப்பட்டுள்ளது, இது q24 பகுதியில் குரோமோசோம் 14 இல் உள்ளூர்மயமாக்கப்பட்டு வளர்ச்சி காரணியை மாற்றுகிறது.
பெரும்பாலான பிறழ்வுகள் மிஸ்சென்ஸ் பிறழ்வுகள் (தோராயமாக 57%) என்று அழைக்கப்படுகின்றன. 20% க்கும் அதிகமானவை சிறிய நீக்கங்கள், குரோமோசோமால் பாகங்களின் இழப்புடன், சுமார் 12% பிளவு தள பிறழ்வுகள், 8% முட்டாள்தனமான பிறழ்வுகள் மற்றும் 2% பெரிய அளவிலான மறுசீரமைப்புகள் மற்றும் நீக்கங்கள் ஆகும். [ 5 ]
பிறவி சுருக்க அராக்னோடாக்டிலி புரத முகவர் ஃபைப்ரிலின்-2 இன் தொகுப்பில் ஏற்படும் கோளாறால் ஏற்படுகிறது. இந்தப் பிரச்சனை q23-q31 பகுதியில் ஐந்தாவது குரோமோசோமில் அமைந்துள்ள FBN2 மரபணுவில் ஏற்படும் பிறழ்வால் ஏற்படுகிறது. அனைத்து பிறழ்வுகளும் முக்கியமாக புள்ளி பிறழ்வுகளாகும், கோடானை மற்றொரு அமினோ அமிலத்திற்கான குறியீட்டிற்கு மாற்றுகின்றன. [ 6 ]
அத்தியாவசிய அமினோ அமிலமான மெத்தியோனைனின் வளர்சிதை மாற்றக் கோளாறுகளின் பின்னணியில் ஹோமோசிஸ்டினுரியா உருவாகிறது. நோயியலின் அடிப்படையானது செயல்பாடு இழப்பு அல்லது பின்வரும் நொதிப் பொருட்களில் அதன் குறைவு ஆகும்:
- சிஸ்டாதியோனைன் பீட்டா சின்தேஸ் (CBS) நொதி. இந்த நோயியல் B 6 எதிர்ப்புத் திறன் கொண்டது மற்றும் B6 - சுயாதீன வடிவத்தின் சிறப்பியல்பு அறிகுறிகளுடன் தன்னை வெளிப்படுத்துகிறது, இருப்பினும், B 6 - வைட்டமின் தயாரிப்பை அறிமுகப்படுத்துவது முன்னேற்றத்திற்கு வழிவகுக்காது.
- என்சைம் N5, N10 மெத்திலீன்டெட்ராஹைட்ரோஃபோலேட் ரிடக்டேஸ் (MTHFR). இந்த நொதி முகவர் என்பது ஹோமோசைஸ்டீனின் டிமெதிலேஷனையும், பல புரதங்கள் மற்றும் பெப்டைட் பொருட்களின் ஒரு அங்கமான ஒரு அத்தியாவசிய அமினோ அமிலமான மெத்தியோனைனாக மாற்றுவதையும் ஏற்படுத்தும் ஒரு அடி மூலக்கூறு ஆகும்.
- என்சைம் N5 மெத்திலீன்டெட்ராஹைட்ரோஃபோலேட். வைட்டமின் பி 6 குறைபாட்டுடன் உருவாகும் நோயியலின் பி 6 சார்ந்த வடிவத்தைப் பற்றி நாங்கள் பேசுகிறோம். உடலில் வைட்டமின் தயாரிப்பை அறிமுகப்படுத்துவது நோயாளியின் நிலையை மேம்படுத்த அனுமதிக்கிறது.
- ஹோமோசைஸ்டீன் டிரான்ஸ்மெதிலேஸ் நொதி. கோபாலமின் - வைட்டமின் பி 12 இன் வளர்சிதை மாற்றக் கோளாறுகளின் பின்னணியில் உருவாகிறது.
ஆபத்து காரணிகள்
அராக்னோடாக்டிலி என்பது இணைப்பு திசுக்களுக்கு முறையான சேதத்தால் வகைப்படுத்தப்படும் ஒரு மரபணு ரீதியாக தீர்மானிக்கப்பட்ட நோயாகும். இந்த நோயியல் ஃபைப்ரிலின் 1 மரபணுவில் ஏற்படும் மாற்றங்களுடன் தொடர்புடையது, இது லோகஸ் 21.1 இல் உள்ள குரோமோசோம் 15 இன் குறுகிய கையில் உள்ளூர்மயமாக்கப்பட்டுள்ளது.
அராக்னோடாக்டிலி ஒரு தன்னியக்க ஆதிக்க முறையில் மரபுரிமையாகக் காணப்படுகிறது, அதிக ஊடுருவல் மற்றும் மாறி வெளிப்பாட்டுத்தன்மை கொண்டது. இந்த நோயியல் ஆண் மற்றும் பெண் இருவரிடமும் வெளிப்படும்.
நோய் தோன்றும்
மனித உடல் நிறைவில் 50% க்கும் அதிகமானவை இணைப்பு திசு அமைப்புகளால் ஆனவை, குறிப்பாக எலும்புக்கூடு, தோல், வாஸ்குலர் நெட்வொர்க், நிணநீர் மற்றும் இரத்தம்.
இணைப்பு திசு செல்கள் ஃபைப்ரோபிளாஸ்ட்கள் மற்றும் அவற்றின் துணை வகைகளால் குறிப்பிடப்படுகின்றன: ஆஸ்டியோபிளாஸ்ட்கள், காண்ட்ரோசைட்டுகள், கெரடோபிளாஸ்ட்கள், ஓடோன்டோபிளாஸ்ட்கள், அத்துடன் மேக்ரோபேஜ்கள் மற்றும் மாஸ்ட் செல்கள்.
கரு இணைப்பு திசு என்பது அரசியலமைப்பு, மரபணு மற்றும் எபிஜெனெடிக் கூறுகளை உருவாக்குவதற்கான பொருளாகும். இணைப்பு திசு நோய்கள் முழு உடலிலும், அதன் செயல்பாட்டு திறன் மற்றும் அரசியலமைப்பில் ஒரு பட்டம் அல்லது இன்னொரு அளவிற்கு பிரதிபலிக்கின்றன.
அராக்னோடாக்டிலியில், ஃபைப்ரிலின்-1 பெப்டைடு பற்றிய கட்டமைப்பு தகவல்களைக் கொண்ட மரபணுவில் நியூக்ளியோடைடுகளின் மாற்றீடு உள்ளது. இந்த புரதப் பொருள் கிளைகோபுரோட்டீன் குழுவிற்கு சொந்தமானது, மைக்ரோஃபைப்ரிலர் அமைப்பில் பங்கேற்கிறது மற்றும் இணைப்பு திசுக்களின் மீள் இழைகளின் அடிப்படையை உருவாக்குகிறது.
முறையான செல்லுலார் புதுப்பித்தலை உறுதி செய்யும் பல வளர்ச்சி காரணிகளைக் கொண்ட இன்டர்செல்லுலர் மேட்ரிக்ஸ் காரணமாக திசு ஒரு நிலையான கட்டமைப்பைப் பராமரிக்கிறது. பெரிய நாளங்கள் மற்றும் தசைநார்கள் ஏராளமான எலாஸ்டின் ஃபைப்ரில்களைக் கொண்டுள்ளன, இதன் சேதம் அராக்னோடாக்டிலியின் முக்கிய அறிகுறிகளை ஏற்படுத்துகிறது.
மாற்றும் வளர்ச்சி காரணி β கணிசமாக சேதமடைந்துள்ளது: அதன் செயலற்ற வடிவம் பிணைக்கப்படவில்லை, இது இந்த காரணியின் உயிரியல் செயல்பாட்டில் அதிகரிப்புக்கு வழிவகுக்கிறது.
ஃபைப்ரிலரி கோளாறுகள் அசாதாரணமான இழைகள் உருவாவதற்கு வழிவகுக்கும், இதன் விளைவாக தோல் மற்றும் பிற இணைப்பு திசு கட்டமைப்புகளின் வலிமை மற்றும் நெகிழ்ச்சி இழப்பு ஏற்படுகிறது.
கொலாஜன் அமைப்பு சீர்குலைந்தால், ஹீமோஸ்டாசிஸில் உள்ள முதன்மை இணைப்பு சீர்குலைகிறது.
அராக்னோடாக்டிலி உட்பட இணைப்பு திசு கட்டமைப்புகளில் முரண்பாடுகள் தோன்றுவதிலும் முன்னேற்றத்திலும் ஹார்மோன் ஏற்றத்தாழ்வுகள் ஈடுபடுவதை நிபுணர்கள் குறிப்பிடுகின்றனர். த்ரோம்போடிக் அறிகுறிகள் ரியாலஜிக்கல் கோளாறுகளால் தீர்மானிக்கப்படுகின்றன - குறிப்பாக, பிராச்சியோசெபாலிக் பகுதியின் மாற்றியமைக்கப்பட்ட பாத்திரங்களில் இரத்த பாகுத்தன்மையில் ஏற்படும் மாற்றங்கள்.
கொலாஜன் கோளாறுகள் காரணமாக செரிமானப் பாதை பாதிக்கப்படுகிறது: ஹைப்போமோட்டர் பிலியரி டிஸ்கினீசியா, உதரவிதானத்தின் உணவுக்குழாய் திறப்பின் குடலிறக்கங்கள், ஹெபடோபிலியரி முரண்பாடுகள், "அழிக்கப்பட்ட" காஸ்ட்ரோடூடெனிடிஸின் நாள்பட்ட வடிவம், டோலிகோசிக்மா ஆகியவை காணப்படுகின்றன.
அராக்னோடாக்டிலி எவ்வாறு மரபுரிமையாகப் பெறப்படுகிறது?
அராக்னோடாக்டைலி ஒரு தன்னியக்க ஆதிக்கப் பண்பாக மரபுரிமையாகப் பெறப்படுகிறது, ஆனால் தன்னிச்சையான பிறழ்வுகளின் விளைவாகவும் ஏற்படலாம். அதாவது, நோயியல் நெருங்கிய உறவினர்களில் ஒருவருக்கு - எடுத்துக்காட்டாக, பெற்றோர்கள், தாத்தா பாட்டிகளில் - தன்னை வெளிப்படுத்திக் கொள்ள வேண்டிய அவசியமில்லை. நோயியலுக்கு அடிப்படையான பிறழ்வுகள் தங்களைத் தாங்களே சீரற்ற முறையில் அறியச் செய்யலாம்.
அறிகுறிகள் அராக்னோடாக்டிலி
மருத்துவத்தில், மறைந்திருக்கும் மற்றும் வெளிப்படையான அராக்னோடாக்டிலிக்கு இடையில் வேறுபாடு காட்டப்படுகிறது. மறைந்திருக்கும் அராக்னோடாக்டிலியில், மாற்றங்கள் உள்ளன, ஆனால் அவை தனிமைப்படுத்தப்பட்டு ஒன்று அல்லது இரண்டு உறுப்பு அமைப்புகளுக்கு மட்டுமே. வெளிப்படையான அராக்னோடாக்டிலி அறிகுறிகளின் மாறுபட்ட தீவிரத்துடன் பல புலப்படும் கோளாறுகளில் தன்னை வெளிப்படுத்துகிறது. இந்த விஷயத்தில், நோயாளியின் நிலை பல தசாப்தங்களாக ஒப்பீட்டளவில் நிலையானதாக இருக்கலாம் அல்லது சீராக முன்னேறி, மற்ற உறுப்புகள் மற்றும் அமைப்புகளுடன் தொடர்புடையதாக வெளிப்படும்.
பெரும்பாலும், குழந்தை பிறந்த முதல் சில நாட்களுக்குள் அராக்னோடாக்டிலி நோய்க்குறியைக் கண்டறிய முடியும்.
அராக்னோடாக்டிலியின் முக்கிய வெளிப்புற அறிகுறி மெல்லிய மற்றும் நீளமான விரல்கள் ஆகும், அவை குறுகிய தசைநாண்கள் காரணமாக, ஒரு பொதுவான வளைவைப் பெறுகின்றன மற்றும் சிலந்தி கால்களை ஒத்திருக்கின்றன.
சிலந்தி விரல்கள் அல்லது அராக்னோடாக்டிலி புதிதாகப் பிறந்த காலத்திலிருந்தே தெளிவாகத் தெரியும். ஆனால் இந்த அறிகுறி சுமார் மூன்று வயதில் தெளிவாகத் தெரியும்.
வளர்ச்சி குறிகாட்டிகளும் சிறப்பியல்புகளாகும்: குழந்தைகள் பொதுவாக உயரமாக இருப்பார்கள், முன்கைகள் மற்றும் தாடைகள் நீளமாக இருக்கும், கைகால்கள் விகிதாசாரமற்றதாகவும் மெல்லியதாகவும் இருக்கும். இடுப்பு மற்றும் முழங்கால் தொப்பிகளின் உயர் உள்ளூர்மயமாக்கலில் ஏற்றத்தாழ்வு குறிப்பாகத் தெளிவாகத் தெரிகிறது. [ 7 ]
பிற எலும்பு கோளாறுகள் பின்வருமாறு:
- குறுகலான மற்றும் நீளமான மண்டை ஓடு வடிவம் (டோலிகோசெபாலிக்) அசாதாரணமாக உருவான முகப் பகுதியுடன்;
- மார்பின் புனல் வடிவ கட்டமைப்பு ("பறவை" என்று அழைக்கப்படுகிறது);
- வளைந்த முதுகெலும்பு;
- பிறவி இடுப்பு இடப்பெயர்வுகள்;
- வழக்கமான முழங்கால்-தோள்பட்டை இடப்பெயர்வுகள்;
- குதிகால் எலும்பின் வளைவு;
- ஆஸ்டியோஃபைட் வடிவங்கள் - எலும்பு வளர்ச்சிகள்;
- தட்டையான பாதங்கள்;
- கொழுப்பு அடுக்கின் போதுமான வளர்ச்சி இல்லை.
அராக்னோடாக்டிலியின் கூடுதல் அறிகுறிகள் பின்வருமாறு:
- கிட்டப்பார்வை;
- நீல நிற ஸ்க்லெரா;
- லென்ஸின் சப்லக்ஸேஷன்;
- இதயம் மற்றும் இரத்த நாளங்களின் கோளாறுகள் (இதய குறைபாடுகள், பெருநாடி அனீரிசிம்);
- உச்சரிக்கப்படும் மெல்லிய தன்மை;
- மூட்டு அதிவேக இயக்கம்;
- "வளைந்த" வானம்.
அராக்னோடாக்டிலி என்பது நீளமான குழாய் எலும்புகளால் வகைப்படுத்தப்படுகிறது, இதனால் பல்வேறு எலும்புக்கூடு வளைவுகள் ஏற்படுகின்றன. கூடுதலாக, பல நோயாளிகளுக்கு பிரமிடு கோளாறுகள், தசைநார் அனிச்சைகளின் சமச்சீரற்ற தன்மை, அனோசோகோரியா மற்றும் சாதாரண மன வளர்ச்சியின் பின்னணியில் நிஸ்டாக்மஸ் ஆகியவை உள்ளன.
ஹோமோசிஸ்டினூரியாவுடன் வரும் அராக்னோடாக்டிலி பற்றி நாம் பேசினால், நோயாளி பின்வரும் அறிகுறிகளை அனுபவிக்கலாம்:
- அவ்வப்போது வலிப்புத்தாக்கங்கள்;
- லென்ஸ் சப்லக்சேஷன் கொண்ட இரண்டாம் நிலை கிளௌகோமா;
- விழித்திரைப் பற்றின்மை, ஆஸ்டிஜிமாடிசம்;
- தமனி டிரங்குகளுக்கு சேதம் (சிறுநீரகங்கள், மூளை உட்பட);
- ஆஸ்டியோபோரோசிஸ்;
- இரத்த உறைவு;
- மனவளர்ச்சி குன்றியமை.
புதிதாகப் பிறந்த குழந்தைகளில் அராக்னோடாக்டிலி
பெரும்பாலான சந்தர்ப்பங்களில், ஒரு குழந்தையின் வாழ்க்கையின் முதல் சில நாட்களுக்குள் அராக்னோடாக்டிலியை அடையாளம் காண முடியும். இருப்பினும், வயதுக்கு ஏற்ப, அறிகுறிகள் மோசமடைகின்றன.
ஒரு நோயை சந்தேகிக்க அனுமதிக்கும் முதல் அறிகுறிகள் பொதுவாக பின்வருமாறு:
- வழக்கத்திற்கு மாறாக நீண்ட கைகால்கள் மற்றும் விரல்கள்;
- குழந்தையின் போதுமான உடல் நிலையில் எடை குறைவு;
- நீளமான, நீண்ட முகம்;
- உடல் கொழுப்பு இல்லாமை, மோசமாக வளர்ந்த தசைகள்;
- அதிகப்படியான மூட்டு நெகிழ்வுத்தன்மை.
சுமார் நான்கு வயதிலிருந்தே, அராக்னோடாக்டிலியின் பின்னணியில், மார்பு மாறத் தொடங்குகிறது, முதுகெலும்பு நெடுவரிசை வளைந்து, தட்டையான பாதங்கள் உருவாகின்றன.
பார்வை உறுப்புகளைப் பொறுத்தவரை, கிட்டப்பார்வை, லென்ஸின் எக்டோபியா, கார்னியாவின் மாற்றப்பட்ட உள்ளமைவு, ஸ்ட்ராபிஸ்மஸ், கருவிழி மற்றும் விழித்திரையில் ஹைப்போபிளாஸ்டிக் செயல்முறைகள் காணப்படுகின்றன. இத்தகைய கோளாறுகள் ஒரு குழந்தையின் வாழ்க்கையின் முதல் 2-3 ஆண்டுகளில் ஏற்கனவே கவனிக்கப்படலாம், இருப்பினும் அவை பல ஆண்டுகளாக முன்னேறுகின்றன.
இருதய அமைப்பின் கோளாறுகளால் மிகப்பெரிய ஆபத்து ஏற்படுகிறது. இதுபோன்ற கோளாறுகள் இருந்தால், பொருத்தமான சிகிச்சை இல்லாத நிலையில், குழந்தை பருவத்திலேயே நோயாளி இறக்கும் அபாயம் அதிகம். குறிப்பாக ஆபத்தான நோய்க்குறியீடுகளில், வாஸ்குலர் சுவர்களில் ஏற்படும் சேதம், இதயக் குறைபாடுகள், கரோனரி நாளங்களின் குறைபாடுகள் ஆகியவற்றை ஒருவர் தனிமைப்படுத்தலாம். சில நேரங்களில், வாழ்க்கையின் முதல் வருட குழந்தைகளில், அதிகரித்து வரும் இதயப் பற்றாக்குறை ஏற்கனவே கண்டறியப்பட்டுள்ளது.
அராக்னோடாக்டிலி மற்ற உறுப்புகளுக்கு, குறிப்பாக நரம்பு மண்டலம், மூச்சுக்குழாய் மற்றும் நுரையீரல், தோல் மற்றும் மரபணு அமைப்புக்கு சேதம் ஏற்படலாம். இத்தகைய கோளாறுகள் நோயறிதல் நடைமுறைகளின் போது கண்டறியப்படுகின்றன.
சிக்கல்கள் மற்றும் விளைவுகள்
அராக்னோடாக்டிலியின் மிகவும் பொதுவான பாதகமான விளைவுகள் இதயம் மற்றும் சுவாச உறுப்புகளுக்கு சேதம் ஏற்படுவதாகும். கூடுதலாக, பார்வை இழப்பு உட்பட பார்வை பிரச்சினைகள் தோன்றும்.
அராக்னோடாக்டிலி நோயாளிகளுக்கு தற்போதுள்ள அனைத்து நோய்க்குறியீடுகளுக்கும் சிக்கலான சிகிச்சை தேவைப்படுகிறது. அத்தகைய சிகிச்சை மேற்கொள்ளப்படாவிட்டால், நோயாளிகளின் ஆயுட்காலம் கணிசமாகக் குறைக்கப்படுகிறது: மருத்துவ தலையீடு இல்லாத அரிதான நோயாளிகள் 40 வயது வரை வாழ முடிகிறது. பல ஆண்டுகளாக, இருதய அமைப்பில் உள்ள பிரச்சினைகள் மோசமடைகின்றன, ஒரு சோகமான விளைவைக் கொண்ட விரிவான இரத்தக்கசிவுகளின் ஆபத்து அதிகரிக்கிறது.
அராக்னோடாக்டிலி நோயால் பாதிக்கப்பட்டவர்கள் வழக்கமான பரிசோதனைகளுக்கு உட்படுத்தப்பட வேண்டும் மற்றும் அதனுடன் தொடர்புடைய நோய்க்குறியீடுகளுக்கு சிகிச்சையளிக்க வேண்டும்: இந்த நிலையில் மட்டுமே கடுமையான சிக்கல்கள் இல்லாமல் நீண்ட ஆயுளை வாழ அவர்களுக்கு எல்லா வாய்ப்புகளும் உள்ளன.
பெண் நோயாளி கர்ப்பமாகிவிட்டால், மார்பன் நோய்க்குறி மற்றும் அராக்னோடாக்டிலிக்கு சிறப்பு கவனம் தேவை. இதுபோன்ற சூழ்நிலையில், நோயாளியை தவறாமல் மற்றும் முழுமையாக பரிசோதிப்பதும், அவரது இருதய அமைப்பின் நிலையை மருத்துவ ரீதியாக ஆதரிப்பதும் முக்கியம். வெற்றிகரமான கர்ப்பம் மற்றும் குழந்தையின் பாதுகாப்பான பிறப்புக்கு உத்தரவாதம் அளிப்பதற்கான ஒரே வழி இதுதான்.
பாதகமான விளைவுகளைத் தவிர்க்க, அராக்னோடாக்டிலி நோயாளிகள் மருத்துவர்களால் தொடர்ந்து பரிசோதிக்கப்பட வேண்டும், இருதய மற்றும் தசைக்கூட்டு நோய்க்குறியியல் வளர்ச்சியைத் தடுக்க வேண்டும். அவர்கள் மிதமான உடல் செயல்பாடுகளுடன் பிரத்தியேகமாக ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்த பரிந்துரைக்கப்படுகிறார்கள்.
கண்டறியும் அராக்னோடாக்டிலி
அராக்னோடாக்டிலிக்கான மருத்துவ நோயறிதலில் புகார்களைச் சேகரித்தல், குடும்ப வரலாறு, பினோடைப் மதிப்பீடு, அத்துடன் மானுடவியல் மற்றும் உடல் பரிசோதனைகள் ஆகியவை அடங்கும். நேரடி உறவினர்களில் இணைப்பு திசு நோய்க்குறியீடுகளின் வெளிப்பாடுகள் இருப்பதைத் தீர்மானிப்பது முக்கியம்: இதற்காக, ஒரு பரம்பரை ஆய்வு மேற்கொள்ளப்படுகிறது. [ 8 ]
அராக்னோடாக்டிலிக்கான ஆய்வக நோயறிதல், எலும்பு மற்றும் குருத்தெலும்பு திசுக்கள், இரத்தம் மற்றும் நிணநீர் ஆகியவற்றால் குறிப்பிடப்படும் சில வகையான இணைப்பு திசுக்களின் நிலையைப் படிப்பதை உள்ளடக்கியது. சிறுநீரின் தினசரி அளவில் ஆக்ஸிப்ரோலின் மற்றும் கிளைகோசமினோகிளைகான்களின் அளவுகள் பற்றிய ஆய்வு மிகவும் தகவலறிந்ததாகக் கருதப்படுகிறது. கூடுதலாக, இரத்தத்தில் உள்ள லைசின், புரோலின் மற்றும் ஆக்ஸிப்ரோலின் உள்ளடக்கம் மதிப்பிடப்படுகிறது. பல்வேறு வகையான கொலாஜன்களின் மாற்றப்பட்ட விகிதங்கள் மற்றும் கொலாஜன் இழைகளின் கட்டமைப்பு அசாதாரணங்களைத் தீர்மானிக்க, கொலாஜன் மற்றும் ஃபைப்ரோனெக்டினுக்கு பாலிகுளோனல் ஆன்டிபாடிகளைப் பயன்படுத்தி மறைமுக இம்யூனோஃப்ளோரசன்ஸ் முறையால் தட்டச்சு பரிந்துரைக்கப்படுகிறது. [ 9 ] அறிகுறிகளைப் பொறுத்து, இணைப்பு திசு வளர்சிதை மாற்ற செயல்முறைகளின் தரத்தை பிரதிபலிக்க பின்வரும் சோதனைகள் செய்யப்படுகின்றன:
- கிளைகோசமினோகிளைகான்கள், ஃபைப்ரில்லின், ஃபைப்ரோனெக்டின்;
- ஹைட்ராக்ஸிப்ரோலின், வகை 1 கொலாஜன் உயிரியக்கத் தொகுப்பின் குறிப்பான்கள், வகை 1 புரோகொலாஜனின் அமினோடெர்மினல் புரோபெப்டைடுகள், வகை 1 கொலாஜன் சிதைவின் குறிப்பான்கள், கேலக்டோசிலாக்ஸிலிசின், டிஆக்ஸிபிரிடினோலின் பற்றிய ஆய்வு;
- கொலாஜன் வளர்சிதை மாற்ற ஒழுங்குமுறையின் பகுப்பாய்வு (மேட்ரிக்ஸ் மெட்டாலோபுரோட்டினேஸ்கள் மற்றும் மேட்ரிக்ஸ் மெட்டாலோபுரோட்டினேஸ்களின் திசு தடுப்பான்கள் பற்றிய ஆய்வு, வளர்ச்சி காரணியை மாற்றுதல்);
- நுண் மற்றும் மேக்ரோ கூறுகளின் பகுப்பாய்வு (கால்சியம் மற்றும் மெக்னீசியம், பாஸ்பரஸ், இரும்பு, சல்பர் மற்றும் தாமிரம், கோபால்ட் மற்றும் செலினியம், துத்தநாகம் மற்றும் மாங்கனீசு, ஃப்ளோரின் மற்றும் வெனடியம், சிலிக்கான் மற்றும் போரான் ஆகியவற்றின் உள்ளடக்கம்);
- எலும்பு திசு உருவாக்கம் மற்றும் மறுவடிவமைப்பு செயல்முறைகளின் வீதத்தின் குறிப்பான்கள் பற்றிய ஆய்வு ( சிறுநீர் மற்றும் இரத்தத்தில் ஆஸ்டியோகால்சின், எலும்பு கார பாஸ்பேடேஸ், பாராதைராய்டு ஹார்மோன், சோமாடோட்ரோபிக் ஹார்மோன், புரோலாக்டின், வைட்டமின் டி3 , பென்டோசிடின், ஹோமோசிஸ்டீன் ஆகியவற்றின் உள்ளடக்கத்தின் பகுப்பாய்வு ).
கருவி நோயறிதல் என்பது ஏற்கனவே உள்ள வளர்ச்சி குறைபாடுகளைக் கண்டறிந்து உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாட்டு நிலையை மதிப்பிடுவதை நோக்கமாகக் கொண்டுள்ளது. அராக்னோடாக்டிலியில் உள்ள இருதயக் கோளாறுகள் கண்டறியும் பட்டியலில் கட்டாயமாகச் சேர்க்கப்பட வேண்டும், இது போன்ற நடைமுறைகளின் கட்டாயச் சேர்க்கை தேவைப்படுகிறது:
- எலக்ட்ரோ கார்டியோகிராபி;
- 24 மணி நேர ஈசிஜி கண்காணிப்பு;
- இதயம் மற்றும் இரத்த நாளங்களின் அல்ட்ராசவுண்ட் பரிசோதனை.
கணினி டோமோகிராபி அல்லது காந்த அதிர்வு இமேஜிங் மூலம் வாஸ்குலர் முரண்பாடுகள் ஆராயப்படுகின்றன. கூடுதல் நோயறிதல் நடைமுறைகளில் பின்வருவன அடங்கும்:
- வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட், மரபணு அமைப்பு;
- மார்பு உறுப்புகள், இடுப்பு மூட்டுகளின் எக்ஸ்ரே; [ 10 ]
- முதுகெலும்பின் CT அல்லது MRI.
தேவையான அனைத்து சோதனைகளுக்கும் பிறகு, நோயாளி மரபணு ஆலோசனைக்கு பரிந்துரைக்கப்படுகிறார்.
வேறுபட்ட நோயறிதல்
மார்பன் நோய்க்குறியில் (முறையே FBN2 மற்றும் FBN1 மரபணுக்களின் பிறழ்வுகள்) பீல்ஸ் நோய்க்குறிக்கும் அராக்னோடாக்டிலிக்கும் இடையே ஒரு பினோடைபிக் ஒற்றுமை உள்ளது, இது ஃபைப்ரிலின் 1 மற்றும் ஃபைப்ரிலின் 2 ஆகிய புரதப் பொருட்களின் கிட்டத்தட்ட முழுமையான அடையாளத்தின் காரணமாகும். பீல்ஸ் நோய்க்குறியின் இரண்டாவது பெயர் கான்ட்ராக்சர் அராக்னோடாக்டிலி என்பதில் ஆச்சரியமில்லை. [ 11 ]
இணைப்பு திசு நோய்களுடன் வேறுபடுத்தல் மேற்கொள்ளப்படுகிறது:
- ஸ்டிக்லர் நோய்க்குறி;
- எஹ்லர்ஸ்-டான்லோஸ் நோய்க்குறி;
- ஹோமோசிஸ்டினுரியா;
- மூட்டுவலி.
பீல்ஸ் நோய்க்குறி மார்பனாய்டு பினோடைப், பெரிய மற்றும் சிறிய மூட்டுகளின் பிறவி நெகிழ்வு சுருக்கங்கள், மணிக்கட்டு மற்றும் கால் அராக்னோடாக்டிலி, முதுகெலும்பின் வளைவு மற்றும் அசாதாரண காது வடிவம் ("சுருங்கிய" ஆரிக்கிள்கள் என்று அழைக்கப்படுகிறது) ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நோயறிதலை உறுதிப்படுத்த FBN2 மரபணுவின் மூலக்கூறு பகுப்பாய்வு செய்யப்படுகிறது.
மூட்டு சுருக்கம், உயரம் குறைவாக இருத்தல் மற்றும் புத்திசாலித்தனம் குறைதல் போன்ற பல காரணங்களால் ஆர்த்ரோகிரிபோசிஸ் வகைப்படுத்தப்படுகிறது. விரல்கள் மற்றும் காதுகளின் வடிவம் குறிப்பிடத்தக்கதாக இல்லை. [ 12 ]
எஹ்லர்ஸ்-டான்லோஸ் நோய்க்குறி கைபோஸ்கோலியோசிஸ், மார்பின் புனல் வடிவ வளைவு, உச்சரிக்கப்படும் தட்டையான பாதங்கள் மற்றும் பலவீனமான ஒளிவிலகல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. அதிகரித்த இயக்கம் மற்றும் மூட்டு இடப்பெயர்வுகள், அதிக தோல் நீட்டிப்பு மற்றும் உணர்திறன் ஆகியவை பொதுவானவை.
ஸ்டிக்லர் நோய்க்குறி மூட்டு அளவு மற்றும் விறைப்பில் ஏற்படும் மாற்றங்களால் வகைப்படுத்தப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை அராக்னோடாக்டிலி
அராக்னோடாக்டிலி என்பது ஒரு மரபணு நோயியல் ஆகும், மேலும் தற்போது மருத்துவத்தில் மரபணு குறைபாடுகளை சரிசெய்வதற்கான முறைகள் இல்லை. எனவே, சிகிச்சையானது நோயாளியின் நிலையை மேம்படுத்துதல், நோயியலின் மோசமடைவதைத் தடுப்பது மற்றும் அறிகுறி வெளிப்பாடுகளை நீக்குவதை நோக்கமாகக் கொண்டுள்ளது. மிகவும் உச்சரிக்கப்படும் அறிகுறிகளின் வகையைப் பொறுத்து ஒரே நேரத்தில் பல மருத்துவ நிபுணர்களை உள்ளடக்கிய சிக்கலான சிகிச்சை பரிந்துரைக்கப்படுகிறது: பெரும்பாலும் கூடுதலாக ஒரு எலும்பியல் நிபுணர், இருதயநோய் நிபுணர், கண் மருத்துவர், இரைப்பை குடல் நிபுணர் மற்றும் பிற சிறப்பு மருத்துவர்களைத் தொடர்புகொள்வது அவசியம். [ 13 ]
நோயாளிகளின் மருத்துவ மேலாண்மைக்கான பரிந்துரைகளில், பின்வருபவை பொதுவான கொள்கைகளாகக் கருதப்படுகின்றன:
- உடல் செயல்பாடுகளைக் கட்டுப்படுத்துதல், ஆனால் அதை முற்றிலுமாக நீக்குவதில்லை (இருதய அமைப்பை ஆதரிப்பதன் ஒரு பகுதியாக);
- மருந்து சிகிச்சை;
- தேவைப்பட்டால் - இதயம் மற்றும் இரத்த நாளங்களின் மிகவும் பாதிக்கப்பட்ட பகுதிகளின் அறுவை சிகிச்சை திருத்தம்;
- எலும்பியல் திருத்தம்;
- ஸ்பா சிகிச்சை, பிசியோதெரபி, சிகிச்சை உடற்பயிற்சி.
அராக்னோடாக்டிலி நோயாளிகளின் உணவில் நுண்ணூட்டச்சத்துக்கள், வைட்டமின்கள் மற்றும் கொழுப்பு அமிலங்கள் நிறைந்த உயர் புரதப் பொருட்கள் போதுமான அளவு இருக்க வேண்டும். இறைச்சி, மீன், கடல் உணவு, பீன்ஸ் மற்றும் கொட்டைகள் சாப்பிட பரிந்துரைக்கப்படுகிறது. அராக்னோடாக்டிலி ஹோமோசிஸ்டினுரியாவால் ஏற்பட்டால், விலங்கு புரதத்தின் நுகர்வு கடுமையாக குறைவாக உள்ளது.
மெல்லிய உடலமைப்பு மற்றும் உயரமான உடல் அமைப்பைக் கொண்ட குழந்தைகள் சிறு வயதிலிருந்தே பருத்தி விதை மற்றும் சோயாபீன் எண்ணெய், சூரியகாந்தி விதைகள், பன்றி இறைச்சி கொழுப்பு மற்றும் பன்றிக்கொழுப்பு ஆகியவற்றை உணவில் சேர்த்துக் கொள்ள அறிவுறுத்தப்படுகிறார்கள். கூடுதலாக, அவர்கள் ஒமேகா போன்ற பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்களைக் கொண்ட தயாரிப்புகளை வழங்குகிறார்கள், இது சோமாடோட்ரோபிக் ஹார்மோனின் உற்பத்தியைத் தடுக்கிறது.
புரத வளர்சிதை மாற்றத்தை இயல்பாக்க, பி குழுவின் வைட்டமின்கள் பரிந்துரைக்கப்படுகின்றன. அவை உணவுப் பொருட்களிலிருந்தும் பெறலாம்: பக்வீட், பட்டாணி, கல்லீரல்.
அஸ்கார்பிக் அமிலம் நோயாளியின் உடலில் உணவுடன் நுழைவது மிகவும் முக்கியம். இதற்காக, ரோஸ்ஷிப் உட்செலுத்துதல், மிளகுத்தூள், முட்டைக்கோஸ், சிட்ரஸ் பழங்கள், அத்துடன் கடல் பக்ஹார்ன் மற்றும் லீக்ஸ் ஆகியவை உணவில் அவசியம் சேர்க்கப்படுகின்றன.
தேவைப்பட்டால், நோயாளிகளுக்கு எலும்பியல் திருத்தம் வழங்கப்படுகிறது, இது முதுகெலும்பு மற்றும் மூட்டுகளில் சுமையை குறைக்க அவசியம். இந்த நோக்கத்திற்காக, எலும்பியல் காலணிகள், முழங்கால் மற்றும் பிற சாதனங்கள், இன்சோல்கள், மீள் கட்டுகள் பயன்படுத்தப்படுகின்றன.
அறிகுறிகளின்படி அறுவை சிகிச்சை செய்யப்படுகிறது.
மருந்துகள்
நோயாளியின் நிலை மற்றும் நோயியல் அறிகுறிகளின் தீவிரத்தைப் பொறுத்து, அராக்னோடாக்டிலிக்கு மருந்து சிகிச்சை வருடத்திற்கு 1-2 முறை மேற்கொள்ளப்படுகிறது. சிகிச்சைப் பாடத்தின் காலம் தனித்தனியாக தீர்மானிக்கப்படுகிறது மற்றும் சராசரியாக 4 மாதங்கள் ஆகும். [ 14 ]
கொலாஜன் உருவாவதைத் தூண்டுவதற்கு, பின்வரும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன: பியாஸ்க்லெடின் 300, எல்-லைசின் அல்லது எல்-புரோலின் ஆகியவை அஸ்கார்பிக் அமிலம், பி வைட்டமின்கள், டோகோபெரோல், மெக்னீசியம், துத்தநாகம், செலினியம், தாமிரம் ஆகியவற்றைக் கொண்ட சிக்கலான மல்டிவைட்டமின் தயாரிப்புகளுடன் இணைந்து.
காண்ட்ரோபிராக்டர்களில், காண்ட்ராய்டின் சல்பேட் மற்றும் குளுக்கோசமைன் சல்பேட் ஆகியவை மிகவும் உகந்த பயன்பாடுகளாகும் - காண்ட்ரோசைட் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துதல், நொதி தொகுப்பை அடக்குதல், நொதி நடவடிக்கைக்கு காண்ட்ரோசைட்டுகளின் உணர்திறனை அதிகரித்தல், அனபிலிஸ்டிக் செயல்முறைகளைத் தூண்டுதல் போன்றவற்றில் பங்கேற்கும் மருந்துகள். ஒருங்கிணைந்த முகவர்கள் உகந்ததாகக் கருதப்படுகின்றன அத்தகைய மருந்துகள்: டெராஃப்ளெக்ஸ், ஆர்த்ரோஃப்ளெக்ஸ், ஆர்த்ரா, முதலியன.
பாஸ்பரஸ்-கால்சியம் செயல்முறைகளை இயல்பாக்கும் மருந்துகளால் கனிம வளர்சிதை மாற்றம் தூண்டப்படுகிறது. தேர்ந்தெடுக்கப்பட்ட மருந்துகள் பெரும்பாலும் வைட்டமின் டி இன் செயலில் உள்ள வடிவங்களாகும்: ஆல்பா டி 3 - டெவா, ஆக்ஸிடெவிட், போன்விவா, முதலியன. அதே நேரத்தில், பாஸ்பரஸ், கால்சியம் மற்றும் மெக்னீசியம் தயாரிப்புகள் பயன்படுத்தப்படுகின்றன. சிகிச்சையின் போது, இரத்தம் அல்லது சிறுநீரில் கால்சியம் மற்றும் பாஸ்பரஸின் அளவு தோராயமாக ஒவ்வொரு 20 நாட்களுக்கு ஒரு முறை சரிபார்க்கப்படுகிறது, மேலும் அல்கலைன் பாஸ்பேட்டஸுக்கு இரத்த பரிசோதனை செய்யப்படுகிறது.
உடலின் உயிர் ஆற்றல் நிலையை மேம்படுத்த, பாஸ்பேடன், ரிபோக்சின், லெசித்தின், எல்கர், கோஎன்சைம் க்யூ10 ஆகியவற்றை பரிந்துரைக்க முடியும்.
தோராயமான சிகிச்சை முறை இப்படி இருக்கலாம்:
- வயதுக்கு ஏற்ற அளவிற்குள் காண்ட்ரோபுரோடெக்டர், உணவு மற்றும் போதுமான அளவு தண்ணீருடன் எடுத்துக்கொள்ளப்படுகிறது. ஒரு சிகிச்சைப் போக்கின் காலம் 3-4 மாதங்கள் ஆகும்.
- எல்-புரோலைன் 500 மி.கி (12 வயது முதல் குழந்தைகள் மற்றும் பெரியவர்களுக்கு) உணவுக்கு அரை மணி நேரத்திற்கு முன், ஒரு நாளைக்கு 1-2 முறை, ஆறு வாரங்களுக்கு எடுத்துக்கொள்ளப்படுகிறது. சுட்டிக்காட்டப்பட்டால், கூடுதலாக ஒரு அமினோ அமில வளாகத்தை பரிந்துரைக்கலாம் - எல்-புரோலைன், எல்-லைசின், எல்-லியூசின் 10-12 மி.கி / கிலோ எடையில். உட்கொள்ளல் ஒரு நாளைக்கு 1-2 முறை, இரண்டு மாதங்களுக்கு மேற்கொள்ளப்படுகிறது.
- வயதைப் பொறுத்து, வைட்டமின் மற்றும் தாது வளாக தயாரிப்புகளான சென்ட்ரம், அல்லது விட்ரம், அல்லது யூனிகாப் ஆகியவை மருந்தின் அளவுகளில் எடுக்கப்படுகின்றன. மருந்தின் காலம் 4 வாரங்கள்.
அராக்னோடாக்டிலி நோயால் பாதிக்கப்பட்ட நோயாளி தசைக்கூட்டு அமைப்பில் உள்ள பிரச்சனைகள் குறித்து புகார் அளித்தால், இந்த சிகிச்சை முறை பொருத்தமானது, மேலும் சோதனை முடிவுகள் தினசரி சிறுநீர் பரிசோதனையில் கிளைகோசமினோகிளைகான்களின் வெளியேற்றம் அதிகரிப்பதையும் இரத்தத்தில் இலவச அமினோ அமிலங்களின் அளவு குறைவதையும் குறிக்கிறது.
ஒரு விதியாக, சிகிச்சையானது நோயாளிகளால் நன்கு ஏற்றுக்கொள்ளப்படுகிறது, எந்தவொரு குறிப்பிட்ட பக்க விளைவுகளும் இல்லாமல். அதிக உணர்திறன் எதிர்வினைகள் கண்டறியப்பட்டால், மருந்துகள் மாற்றப்பட்டு சிகிச்சை முறை சரிசெய்யப்படுகிறது.
பிசியோதெரபி சிகிச்சை
அராக்னோடாக்டிலிக்கான பிசியோதெரபியூடிக் நடைமுறைகள் அறிகுறிகளின்படி பரிந்துரைக்கப்படுகின்றன. எடுத்துக்காட்டாக, போதுமான ஆஸ்டியோஜெனீசிஸ் இல்லாத நிலையில், எலும்பு முறிவுகளை குணப்படுத்துவதை மேம்படுத்த, அல்லது ஆஸ்டியோபோரோசிஸ் அறிகுறிகள் இருந்தால், 5% கால்சியம் குளோரைடு, 4% மெக்னீசியம் சல்பேட், 2% காப்பர் சல்பேட் அல்லது 2% துத்தநாக சல்பேட் ஆகியவற்றைக் கொண்ட எலக்ட்ரோபோரேசிஸ் பரிந்துரைக்கப்படுகிறது.
தாவர-வாஸ்குலர் கோளாறுகள் கண்டறியப்பட்டால், 1% சோடியம் காஃபின் பென்சோயேட், எபெட்ரின் ஹைட்ரோகுளோரைடு அல்லது மெசாடன் பயன்படுத்தப்படுகின்றன.
அட்ரீனல் கோர்டெக்ஸின் செயல்பாட்டை செயல்படுத்த, 1.5% எத்திமிசோலுடன் மருந்து எலக்ட்ரோபோரேசிஸ் மற்றும் அட்ரீனல் பகுதிக்கு டெசிமீட்டர் சிகிச்சை பரிந்துரைக்கப்படுகிறது. [ 15 ]
இரத்த நாளங்களின் தொனியை உறுதிப்படுத்த, வாஸ்குலர் "ஜிம்னாஸ்டிக்ஸ்" ஊக்குவிக்கும் நீர் நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன. கார்பன் டை ஆக்சைடு, பைன், குளோரைடு-ஹைட்ரஜன், ஹைட்ரஜன் சல்பைட் மற்றும் ரேடான் போன்ற குளியல்கள் சிறந்தவை. தேய்த்தல், டோசிங், கான்ட்ராஸ்ட் ஷவர், நுரை மற்றும் உப்பு குளியல் ஆகியவை பயிற்சி செய்யப்படுகின்றன.
குருத்தெலும்பு திசுக்களின் நிலையை மேம்படுத்த, காந்த சிகிச்சை, தூண்டல் சிகிச்சை, லேசர் சிகிச்சை மற்றும் டைமெதில் சல்பாக்சைடு (டைமெக்சைடு) உடன் எலக்ட்ரோபோரேசிஸ் ஆகியவை பயன்படுத்தப்படுகின்றன.
அறுவை சிகிச்சை
அராக்னோடாக்டிலிக்கான அறுவை சிகிச்சைகள் அறிகுறிகளின்படி கண்டிப்பாக பரிந்துரைக்கப்படுகின்றன. எடுத்துக்காட்டாக, வால்வு கஸ்ப்களின் வீழ்ச்சியின் பின்னணியில் கடுமையான ஹீமோடைனமிக் தொந்தரவுகள் கண்டறியப்பட்டால், பாரிய பெருநாடி அனீரிசம், வால்வு மாற்றுதல் மற்றும் பெருநாடியின் சேதமடைந்த பகுதி ஆகியவை செய்யப்படுகின்றன. [ 16 ]
மார்பின் கடுமையான வளைவின் விளைவாக எழும் சுவாச மற்றும் இருதய அமைப்புகளின் உச்சரிக்கப்படும் செயல்பாட்டுக் கோளாறுகள் இருந்தால், தோராகோபிளாஸ்டி செய்யப்படுகிறது.
3-4 டிகிரி கடுமையான ஸ்கோலியோசிஸால் ஏற்படும் முற்போக்கான வலி நோய்க்குறி ஏற்பட்டால், அறுவை சிகிச்சை தலையீடும் குறிக்கப்படுகிறது. கண் மருத்துவக் கண்ணோட்டத்தில், லென்ஸை அகற்றுவதற்கான முழுமையான அறிகுறிகள் இரண்டாம் நிலை கிளௌகோமாவால் சிக்கலான லென்ஸின் சப்லக்சேஷன், அத்துடன் கண்புரை மற்றும் விழித்திரையில் சிதைவு மாற்றங்கள், பற்றின்மை அதிக ஆபத்துடன்.
அராக்னோடாக்டிலி மற்றும் இணைப்பு திசு கட்டமைப்புகளை பாதிக்கும் பிற கோளாறுகள் உள்ள நோயாளிகளுக்கு எந்தவொரு அறுவை சிகிச்சையும் உறவினர் மருத்துவ மற்றும் உயிர்வேதியியல் நிவாரணத்தின் கட்டத்தில் மட்டுமே செய்யப்படுகிறது. தலையீட்டிற்குப் பிறகு, நீண்டகால மருத்துவ கண்காணிப்பு மற்றும் இணைப்பு திசு வளர்சிதை மாற்றத்தை மேம்படுத்தும் மருந்துகளுடன் தீவிர சிகிச்சை கட்டாயமாகும்.
தடுப்பு
அராக்னோடாக்டிலி என்பது ஒரு அரிய மரபணு நோயியல் ஆகும். சில நேரங்களில் இது வெளிப்படையாக ஆரோக்கியமான பெற்றோருக்கு தன்னிச்சையாக ஏற்படுகிறது. எனவே, இந்த நோயை முன்கூட்டியே தடுப்பது மிக மிக கடினம்.
சாத்தியமான பெற்றோரில் ஒருவருக்கு குடும்ப வரலாறு சுமையாக இருந்தால் - அதாவது, குடும்பத்தில் யாராவது அராக்னோடாக்டிலி நோயால் பாதிக்கப்பட்டுள்ளனர் என்பது தெரிந்தால் - பின்னர் வாழ்க்கைத் துணைவர்கள் ஒரு மரபியல் நிபுணரைச் சந்தித்து, குழந்தையைத் திட்டமிடும் கட்டத்தில் மரபணு பரிசோதனைக்கு உட்படுத்த வேண்டும். கர்ப்பத்தை உறுதிசெய்த பிறகு, மருத்துவர் கருவின் அல்ட்ராசவுண்ட் பரிசோதனை மற்றும் பல உயிர்வேதியியல் சோதனைகள் உட்பட மகப்பேறுக்கு முற்பட்ட நோயறிதல்களைச் செய்கிறார்:
- தாய்வழி இரத்த பரிசோதனை;
- அம்னோடிக் திரவ பகுப்பாய்வு;
- கோரியானிக் வில்லஸ் மாதிரி எடுத்தல்;
- நஞ்சுக்கொடி செல்கள் மற்றும் தொப்புள் கொடி இரத்தத்தின் பகுப்பாய்வு.
அராக்னோடாக்டிலி நோயாளிகள் தங்கள் வாழ்நாள் முழுவதும் மருத்துவ கண்காணிப்பில் உள்ளனர். நோயாளிகளுக்கு தடுப்பு நடவடிக்கைகள் சிக்கல்களைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளன. இந்த நோக்கத்திற்காக, இதய அறுவை சிகிச்சை திருத்தம் செய்யப்படுகிறது, இரத்த உறைவு உருவாகும் அபாயத்தை அகற்ற மருந்து சிகிச்சை பரிந்துரைக்கப்படுகிறது. ஆண்டிபயாடிக் சிகிச்சை படிப்புகள் அவ்வப்போது நிர்வகிக்கப்படுகின்றன.
முன்அறிவிப்பு
அராக்னோடாக்டிலி நோயாளிகளின் வாழ்க்கைக்கான முன்கணிப்பு முதன்மையாக இணக்கமான கோளாறுகளின் தீவிரத்தினால் தீர்மானிக்கப்படுகிறது - குறிப்பாக, இருதய, தசைக்கூட்டு அமைப்பு மற்றும் பார்வை உறுப்புகளின் நோய்கள். பெரும்பாலும், பெருநாடியின் சிதைவு மற்றும் பிரித்தெடுத்தல் மூலம் நோயியல் சிக்கலானது. இது கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும் மற்றும் சரியான நேரத்தில் இதய அறுவை சிகிச்சை திருத்தம் செய்யப்பட வேண்டும், இது நோயாளியின் ஆயுளை நீடிக்கவும் அதன் தரத்தை மேம்படுத்தவும் உதவும்.
சரியான நேரத்தில் நோயறிதல் செய்யப்பட்டிருந்தால், மருத்துவரின் பரிந்துரைகள் பின்பற்றப்பட்டால், முன்கணிப்பு நிபந்தனையுடன் சாதகமானது என்று அழைக்கப்படலாம். மருத்துவ உதவி அராக்னோடாக்டிலியின் போக்கை கணிசமாகக் குறைக்கிறது, மேலும் நோயாளிகள் கடுமையான சிக்கல்களை உருவாக்காமல் இயல்பான மற்றும் ஒப்பீட்டளவில் முழுமையான வாழ்க்கையை வாழ வாய்ப்பு உள்ளது.

