
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
லெக்-கால்வ்-பெர்தெஸ் நோய்.
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
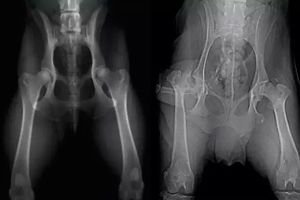
லெக்-கால்வ்-பெர்தெஸ் நோய் (அல்லது தொடை தலையின் ஆஸ்டியோகாண்ட்ரோசிஸ்) என்பது குழந்தை பருவத்தில் தொடை தலையின் அசெப்டிக் நெக்ரோசிஸின் மிகவும் பொதுவான வகையாகும். இன்றுவரை, இந்த நோய் இடுப்பு மூட்டின் உடற்கூறியல் அமைப்பு மற்றும் செயல்பாட்டில் கடுமையான இடையூறுகளுக்கு வழிவகுத்தது, இதன் விளைவாக, நோயாளிகளின் இயலாமைக்கு வழிவகுத்தது. பெர்தெஸ் நோய் கடந்த நூற்றாண்டின் தொடக்கத்தில் மட்டுமே ஒரு சுயாதீனமான நோயாகக் கண்டுபிடிக்கப்பட்டது; அதற்கு முன்பு, இது எலும்பு காசநோயாகக் கருதப்பட்டது. குழந்தை பருவத்தில் இடுப்பு மூட்டு நோய்களில், இது 25.3% குழந்தைகளில் காணப்படுகிறது.
பெர்தெஸ் நோய் பல்வேறு அளவு தீவிரத்தன்மையைக் கொண்டுள்ளது, அவை முக்கியமாக அளவு, எபிபிசிஸில் உள்ள நெக்ரோசிஸ் தளத்தின் உள்ளூர்மயமாக்கல் (சீக்வெஸ்ட்ரம் என்று அழைக்கப்படுபவை) மற்றும் நோய் தொடங்கும் போது குழந்தையின் வயது ஆகியவற்றால் தீர்மானிக்கப்படுகின்றன.
காரணங்கள் லெக்-கால்வ்-பெர்தெஸ் நோய்
லெக்-கால்வ்-பெர்தெஸ் நோயின் காரணங்கள் மற்றும் நோய்க்கிருமி உருவாக்கம் முழுமையாக தெளிவுபடுத்தப்படவில்லை. சமீபத்திய ஆய்வுகளின்படி, பெர்தெஸ் நோய்க்கான முன்னோடி காரணிகள் பிறவி முதுகெலும்பு டிஸ்ப்ளாசியா மற்றும் பிராந்திய வாஸ்குலர் அமைப்பின் உடலியல் மறுசீரமைப்பு ஆகும்.
பிறவி முதுகெலும்பு டிஸ்ப்ளாசியா (கீழ் தொராசி மற்றும் மேல் இடுப்புப் பிரிவுகளின் மட்டத்தில்) மாறுபட்ட தீவிரத்தன்மை கொண்டது, கீழ் முனைகளின் கண்டுபிடிப்பில் தொந்தரவுகளை ஏற்படுத்துகிறது. இதன் விளைவாக, இடுப்பு மூட்டு பகுதியில் உள்ள வாஸ்குலர் அமைப்பில் உடற்கூறியல் மற்றும் செயல்பாட்டு மாற்றங்கள் ஏற்படுகின்றன. உடற்கூறியல் மாற்றங்கள் மூட்டுக்கு உணவளிக்கும் அனைத்து நாளங்களின் ஹைப்போபிளாசியா மற்றும் அவற்றுக்கிடையே ஒரு சிறிய எண்ணிக்கையிலான அனஸ்டோமோஸ்களைக் கொண்டுள்ளன. செயல்பாட்டு கோளாறுகளில் அனுதாப அமைப்பின் அதிகரித்த செல்வாக்கு மற்றும் நரம்புகளின் ரிஃப்ளெக்ஸ் விரிவாக்கம் காரணமாக தமனி பிடிப்பு அடங்கும். அவை தமனி உள்வரவு குறைதல், சிரை வெளியேற்றத்தில் சிரமம் மற்றும் தொடை தலை மற்றும் கழுத்தின் எலும்பு திசுக்களின் மறைந்திருக்கும் இஸ்கெமியாவுக்கு வழிவகுக்கும்.
பியூரைல் வகை இரத்த விநியோகத்திலிருந்து வயது வந்தோருக்கான வகைக்கு தொடை தலையின் எபிபிசிஸின் வாஸ்குலர் அமைப்பின் உடலியல் மறுசீரமைப்பு இரத்த ஓட்டக் கோளாறுகளை உருவாக்கும் வாய்ப்பைக் கணிசமாக அதிகரிக்கிறது.
செயல்பாட்டு அதிக சுமைகள், மைக்ரோடேமேஜ், அதிர்ச்சி, தாழ்வெப்பநிலை மற்றும் தொற்றுகள் ஆகியவை தொடை தலைக்கு இரத்த விநியோகத்தை சிதைப்பதற்கும், எலும்பு திசு இஸ்கெமியாவை அதன் நெக்ரோசிஸுக்கு மாற்றுவதற்கும், நோயின் மருத்துவ தொடக்கத்திற்கும் வழிவகுக்கும் உற்பத்தி காரணிகளாகும்.
அறிகுறிகள் லெக்-கால்வ்-பெர்தெஸ் நோய்
பெர்தெஸ் நோயின் ஆரம்ப அறிகுறிகள் ஒரு சிறப்பியல்பு வலி நோய்க்குறி மற்றும் அதனுடன் தொடர்புடைய லேசான நொண்டித்தன்மை மற்றும் மூட்டில் குறைந்த அளவிலான இயக்கம் ஆகும்.
வலிகள் பொதுவாக இடைவிடாது மற்றும் தீவிரத்தில் மாறுபடும். பெரும்பாலும் அவை இடுப்பு அல்லது முழங்கால் மூட்டு மற்றும் தொடை முழுவதும் பரவுகின்றன. சில நேரங்களில் குழந்தை பல நாட்கள் புண் காலில் எடை போட முடியாது, எனவே படுக்கையில் இருக்கும், ஆனால் பெரும்பாலும் நொண்டி நடக்கும். நொண்டித்தனம் லேசானதாக இருக்கலாம், காலை இழுப்பது போன்ற வடிவத்தில், பல நாட்கள் முதல் பல வாரங்கள் வரை நீடிக்கும்.
மருத்துவ வெளிப்பாடுகளின் காலங்கள் பொதுவாக நிவாரண காலங்களுடன் மாறி மாறி வருகின்றன. நோயின் சில சந்தர்ப்பங்களில், வலி நோய்க்குறி முற்றிலும் இல்லை.
கண்டறியும் லெக்-கால்வ்-பெர்தெஸ் நோய்
பரிசோதனையில், லேசான வெளிப்புற சுழற்சி சுருக்கம் மற்றும் கீழ் மூட்டு தசை ஹைப்போட்ரோபி ஆகியவை குறிப்பிடப்படுகின்றன. ஒரு விதியாக, இடுப்பின் கடத்தல் மற்றும் உள் சுழற்சி குறைவாகவும் வலியுடனும் இருக்கும். லும்போசாக்ரல் முதுகெலும்பின் ஸ்போண்டிலோமைலோடிஸ்பிளாசியாவின் மருத்துவ அறிகுறிகள் பெரும்பாலும் கண்டறியப்படுகின்றன, இது பெர்தெஸ் நோயைக் குறிக்கும்.
இடுப்புப் பகுதியில் மட்டுப்படுத்தப்பட்ட கடத்தல் அல்லது உள் சுழற்சி மற்றும் சிறப்பியல்பு அனமனெஸ்டிக் தரவு இருந்தால், இடுப்பு மூட்டுகளின் ரேடியோகிராபி இரண்டு திட்டங்களில் (ஆன்டெரோபோஸ்டீரியர் ப்ரொஜெக்ஷன் மற்றும் லாயன்ஸ்டீன் ப்ரொஜெக்ஷன்) செய்யப்படுகிறது.
கருவி கண்டறியும் முறைகள்
இந்த நோயின் முதல் கதிரியக்க அறிகுறிகள் பாதிக்கப்பட்ட எபிபிசிஸின் வெளிப்புற-பக்கவாட்டு பகுதியின் லேசான சாய்வு (தட்டையானது) மற்றும் விரிவாக்கப்பட்ட கதிரியக்க மூட்டு இடத்துடன் அதன் எலும்பு அமைப்பின் அரிதான தன்மை ஆகும்.
சிறிது நேரம் கழித்து, "ஈரமான பனி" அறிகுறி வெளிப்படுகிறது, இது அதிகரித்த மற்றும் குறைக்கப்பட்ட ஆப்டிகல் அடர்த்தி கொண்ட பகுதிகளுடன் எபிபிசிஸின் எலும்பு அமைப்பில் பன்முகத்தன்மையின் தோற்றத்தைக் கொண்டுள்ளது மற்றும் ஆஸ்டியோனெக்ரோசிஸின் வளர்ச்சியைக் குறிக்கிறது.
இதைத் தொடர்ந்து இம்ப்ரெஷன் எலும்பு முறிவு நிலை வருகிறது, இது மிகவும் தனித்துவமான ரேடியோகிராஃபிக் படத்தைக் கொண்டுள்ளது மற்றும் எபிபிசிஸின் எலும்பு அமைப்பின் உயரம் குறைதல் மற்றும் சுருக்கம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது, அதன் இயல்பான கட்டமைப்பை இழக்கிறது - "சுண்ணாம்பு எபிபிசிஸ்" அறிகுறி.
பெரும்பாலும், இம்ப்ரெஷன் ஃபிராக்சர் கட்டத்தின் தொடக்கமானது பாதிக்கப்பட்ட எபிபிசிஸில் ஒரு சப்காண்ட்ரல் நோயியல் எலும்பு முறிவு கோட்டின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது - "ஆணி" அறிகுறி, அதன் உள்ளூர்மயமாக்கல் மற்றும் நீளம் நெக்ரோசிஸின் சாத்தியமான மையத்தின் அளவு மற்றும் உள்ளூர்மயமாக்கலைக் கணிக்கப் பயன்படுகிறது - சீக்வெஸ்ட்ரேஷன், மற்றும் அதன் விளைவாக, நோயின் தீவிரம்.
நோயின் முதல் நிலை - ஆஸ்டியோனெக்ரோசிஸ் நிலை - மீளக்கூடியது என்றும், விரைவாக மறுவாஸ்குலரைஸ் செய்யப்படும் நெக்ரோசிஸின் சிறிய குவியலுடன், அது இம்ப்ரெஷன் ஃபிராக்சர் நிலைக்கு முன்னேறாது என்றும் பொதுவாக ஏற்றுக்கொள்ளப்படுகிறது. எபிபிசிஸில் ஒரு சப்காண்ட்ரல் நோயியல் எலும்பு முறிவு கோட்டின் தோற்றம் நோயியல் செயல்முறையின் நீண்டகால நிலைப் போக்கின் தொடக்கத்தைக் குறிக்கிறது, இது பல ஆண்டுகள் நீடிக்கும்.
சமீபத்தில், தொடை தலையின் ஆஸ்டியோகாண்ட்ரோபதியின் ஆரம்பகால நோயறிதலுக்கு MRI அடிக்கடி பயன்படுத்தப்படுகிறது. இந்த முறை அதிக உணர்திறன் மற்றும் தனித்தன்மையைக் கொண்டுள்ளது. இது எக்ஸ்ரேயில் கண்டறியப்படுவதை விட பல வாரங்களுக்கு முன்பே தொடை தலையில் உள்ள நெக்ரோசிஸ் குவியத்தின் சரியான அளவு மற்றும் உள்ளூர்மயமாக்கலைக் கண்டறிந்து தீர்மானிக்க அனுமதிக்கிறது.
சோனோகிராஃபி நோயின் ஆரம்பகால சந்தேகத்தை அனுமதிக்கிறது, ஆனால் பெர்தெஸ் நோயைக் கண்டறிவதில் இது ஒரு துணை மதிப்பை மட்டுமே கொண்டுள்ளது. தொடை எலும்பின் அருகாமையில் உள்ள மெட்டாபிபிசிஸ் மற்றும் மூட்டு வெளியேற்றத்தின் ஒலி அடர்த்தியில் ஏற்படும் மாற்றங்களை சோனோகிராஃபி தீர்மானிக்கிறது. கூடுதலாக, இது எபிபிசிஸ் கட்டமைப்பை மீட்டெடுப்பதன் இயக்கவியலைக் கண்காணிக்க உதவுகிறது.
பெர்தெஸ் நோயின் மருத்துவ மற்றும் கதிரியக்க படம் அடுத்தடுத்த நிலைகளில் (இம்ப்ரெஷன் எலும்பு முறிவு, துண்டு துண்டாக மாறுதல், மறுசீரமைப்பு மற்றும் விளைவு) பொதுவானது, மேலும் நோயைக் கண்டறிவது கடினம் அல்ல, இருப்பினும், தாமதமாக நோயறிதல் நிறுவப்பட்டால், இடுப்பு மூட்டின் இயல்பான உடற்கூறியல் அமைப்பு மற்றும் செயல்பாட்டை மீட்டெடுப்பது தொடர்பான முன்கணிப்பு மோசமாக இருக்கும்.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை லெக்-கால்வ்-பெர்தெஸ் நோய்
தொடை தலையின் ஆஸ்டியோகாண்ட்ரோபதி நோயாளிகளுக்கு, நோயறிதல் தருணத்திலிருந்து பாதிக்கப்பட்ட காலில் சுமை முழுமையாக விலக்கப்பட்ட நிலையில், சிக்கலான நோய்க்கிருமி சிகிச்சை தேவைப்படுகிறது. நோயின் பெரும்பாலான சந்தர்ப்பங்களில், சிகிச்சை பழமைவாதமானது. இருப்பினும், 6 வயது மற்றும் அதற்கு மேற்பட்ட குழந்தைகளில் பக்கவாட்டு எபிஃபைசிஸ் சம்பந்தப்பட்ட நெக்ரோசிஸின் அதிக கவனம் ஏற்பட்டால், பழமைவாத நடவடிக்கைகளின் பின்னணியில் அறுவை சிகிச்சை செய்வது நல்லது. இது தொடை தலையின் உச்சரிக்கப்படும் சிதைவு மற்றும் நோயின் நீடித்த (டார்பிட்) போக்கின் காரணமாகும். தொடை தலையின் கடுமையான சிதைவு, பாதிக்கப்பட்ட மூட்டில் எக்ஸ்ட்ரூஷன் சப்லக்சேஷன் உருவாவதற்கு வழிவகுக்கும்.
சிக்கலான நோய்க்கிருமி சிகிச்சைக்கு தேவையான நிபந்தனைகள்:
- இடுப்பு மூட்டு அதன் காப்ஸ்யூலர்-லிகமென்டஸ் கருவியின் பதற்றம் மற்றும் சுற்றியுள்ள தசைகளின் பதற்றம், அத்துடன் மூட்டு மீது தொடர்ச்சியான அச்சு சுமை ஆகியவற்றால் ஏற்படும் சுருக்கத்தை நீக்குதல்;
- பாதிக்கப்பட்ட மூட்டின் இடுப்பு மற்றும்/அல்லது தொடை எலும்பு கூறுகளின் இடஞ்சார்ந்த நிலையை மாற்றுதல் (பழமைவாத அல்லது அறுவை சிகிச்சை முறைகளைப் பயன்படுத்தி) தொடை எலும்பு தலையை அசிடபுலத்தில் முழுமையாக மூழ்கடித்து, ஒன்றுக்கு சமமான எலும்பு கவரேஜை உருவாக்கும் நோக்கத்துடன்;
- மறுசீரமைப்பு செயல்முறைகளின் தூண்டுதல் (மறுவாழ்வு மற்றும் மறுஉருவாக்கம்) மற்றும் தொடை தலையில் உள்ள நெக்ரோடிக் எலும்பு திசுக்களின் மறுஉருவாக்கம், அழுத்த தாக்கங்களிலிருந்து விடுபட்டு அசிடபுலத்தில் மூழ்கியது.
பழமைவாத சிகிச்சை
படுக்கை ஓய்வு நிலைமைகளின் கீழ் பழமைவாத சிகிச்சை மேற்கொள்ளப்படுகிறது, பாதிக்கப்பட்ட கீழ் மூட்டு கடத்தல் மற்றும் உள் சுழற்சி நிலையில் வைக்கப்படுகிறது, இது தொடை தலையை அசிடபுலத்தில் முழுமையாக மூழ்கடிக்க உதவுகிறது. இந்த நிலை மிர்சோவா ஸ்பிளிண்டால் ஆதரிக்கப்படுகிறது. லாங்கேவின் படி முழங்கால் மூட்டுகளில் ஒரு பிளாஸ்டர் பேண்டேஜ்-ஸ்பேசர், தொடை மற்றும் தாடைக்கு கஃப் அல்லது பிசின் பிளாஸ்டர் இழுவை, அத்துடன் ஒரு ஒழுங்குமுறை செயல்பாட்டைச் செய்யும் வேறு சில சாதனங்கள்.
இடுப்பு மூட்டில் தேவைப்படும் கடத்தல் மற்றும் உள் சுழற்சி பொதுவாக 20-25° ஆகும். மருத்துவ மற்றும் சுகாதார நடவடிக்கைகளின் காலத்திற்கு மிர்சோவா பிளவு மற்றும் சுற்றுப்பட்டை இழுவை அகற்றப்படும் - பொதுவாக ஒரு நாளைக்கு 6 மணி நேரத்திற்கு மேல் இல்லை. இழுவை 4-6 வாரங்கள் நீடிக்கும் படிப்புகளில் 24 மணி நேரமும் செய்யப்படுகிறது, பிசியோதெரபி படிப்புகளுடன் இணைந்து, வருடத்திற்கு குறைந்தது 3-4 படிப்புகள்.
நீக்கக்கூடிய சாதனங்களின் நன்மைகள் முழு அளவிலான சிகிச்சை ஜிம்னாஸ்டிக்ஸ் மற்றும் பிசியோதெரபி நடைமுறைகளின் சாத்தியமாகும். கூடுதலாக, புண் காலில் ஆதரவு இல்லாமல் அல்லது மீட்பு கட்டத்தில் பழுதுபார்க்கும் செயல்முறையைத் தூண்ட உதவும் அளவிடப்பட்ட சுமையுடன் வரையறுக்கப்பட்ட அடிப்படையில் ஊன்றுகோல்களில் நடப்பது சாத்தியமாகும், மேலும் இது நோயாளியைப் பராமரிப்பதை எளிதாக்குகிறது. இருப்பினும், அத்தகைய சாதனங்களில் குழந்தையின் தங்குதலில் சரியான கட்டுப்பாடு இல்லாத நிலையில், லாங்கே நிலையில் ஒரு பிளாஸ்டர் வார்ப்பைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. ஊன்றுகோல்களுடன் நகரும் குழந்தையின் திறன் நோயாளியின் வயது, மோட்டார் ஒருங்கிணைப்பு வளர்ச்சி மற்றும் ஒழுக்கத்தைப் பொறுத்தது. காயத்தின் தன்மையும் முக்கியமானது - ஒருதலைப்பட்சம் அல்லது இருதரப்பு.
பெரும்பாலும், மையப்படுத்தும் சாதனத்தின் நிலைமைகளின் கீழ் சிகிச்சையின் ஆரம்பம் இடுப்பு மூட்டு நாள்பட்ட மந்தமான சினோவிடிஸ் மூலம் தடுக்கப்படுகிறது, இது பெர்தெஸ் நோயுடன் சேர்ந்துள்ளது - கடத்தல் மற்றும் (அல்லது) இடுப்பின் உள் சுழற்சியின் வலிமிகுந்த வரம்பு, மற்றும் சில சந்தர்ப்பங்களில் - நெகிழ்வு மற்றும் சேர்க்கையின் உருவான தீய நிலை.
பாதிக்கப்பட்ட மூட்டு வீக்கம் ஏற்பட்டால், வயதுக்கு ஏற்ற அளவுகளில் NSAID களுடன் மருந்து சிகிச்சை - டைக்ளோஃபெனாக் மற்றும் இப்யூபுரூஃபன் மற்றும் அழற்சி எதிர்ப்பு பிசியோதெரபி ஆகியவை இடுப்பின் இயக்க வரம்பை மீட்டெடுக்கப் பயன்படுத்தப்படுகின்றன. அத்தகைய சிகிச்சையின் காலம் பொதுவாக 2 வாரங்கள் ஆகும். எந்த விளைவும் இல்லை என்றால், பிளாஸ்டர் வார்ப்பு அல்லது கடத்தல் ஸ்பிளிண்டைப் பயன்படுத்துவதற்கு முன்பு, இடுப்பின் சுருக்கப்பட்ட சப்ஸ்பைனல் மற்றும்/அல்லது அடிக்டர் தசைகளின் டெனோமயோடோமி செய்யப்படுகிறது.
சிகிச்சை ஜிம்னாஸ்டிக்ஸ் சிகிச்சையின் ஒரு முக்கிய பகுதியாகும், மேலும் இது இடுப்பு (வளைவு, கடத்தல் மற்றும் உள் சுழற்சி) மற்றும் முழங்கால் மூட்டுகளில் செயலற்ற மற்றும் செயலில் உள்ள இயக்கங்களைக் கொண்டுள்ளது. முழு அளவிலான இடுப்பு அசைவுகளை அடைந்த பிறகும் இது தொடர்கிறது. உடல் பயிற்சிகளின் போது, குழந்தை குறிப்பிடத்தக்க வலியையோ அல்லது சோர்வையோ உணரக்கூடாது.
பிசியோதெரபியூடிக் நடைமுறைகள் - குளுட்டியல் தசைகள் மற்றும் தொடை தசைகளின் மின் தூண்டுதல், பல்வேறு வகையான எலக்ட்ரோபோரேசிஸ், விட்டாஃபோன் வைப்ரோஅகோஸ்டிக் சாதனத்துடன் இடுப்பு மூட்டுப் பகுதிக்கு வெளிப்பாடு, சூடான (கனிம) சேறு. இடுப்பு மூட்டுப் பகுதியில் வெப்ப நடைமுறைகள் (சூடான சேறு, பாரஃபின் மற்றும் ஓசோகரைட்) முற்றிலும் விலக்கப்பட்டுள்ளன.
இடுப்பு மூட்டுகளின் தசைகளை மசாஜ் செய்வதோடு இணைந்து, வருடத்திற்கு குறைந்தது 3-4 முறை 8-12 நடைமுறைகளின் படிப்புகளில் பிசியோதெரபி மேற்கொள்ளப்படுகிறது.
முதுகெலும்பு பகுதியில் உள்ள ஆஞ்சியோபுரோடெக்டர்களின் எலக்ட்ரோபோரேசிஸ், இடுப்பு மூட்டு பகுதியில் உள்ள ஆஞ்சியோபுரோடெக்டர்கள் மற்றும் மைக்ரோலெமென்ட்களின் எலக்ட்ரோபோரேசிஸுடன், அதே போல் ஆஸ்டியோ- மற்றும் காண்ட்ரோபுரோடெக்டர்களின் வாய்வழி நிர்வாகத்துடன் இணைக்கப்படுகிறது. தோரகொலும்பர் முதுகெலும்புக்கு (Th11-12 - L1-2) கேங்க்லியன் பிளாக்கர் அசாமெத்தோனியம் புரோமைடு (பென்டமைன்) எலக்ட்ரோபோரேசிஸ், லும்போசாக்ரல் முதுகெலும்புக்கு அமினோபிலின் (யூபிலின்) மற்றும் இடுப்பு மூட்டு பகுதிக்கு நிகோடினிக் அமிலம் பரிந்துரைக்கப்படுகிறது. இடுப்பு மூட்டு பகுதிக்கு கால்சியம்-பாஸ்பரஸ்-சல்பர், கால்சியம்-சல்பர்-அஸ்கார்பிக் அமிலம் (ட்ரிபோலார் முறையைப் பயன்படுத்தி) அல்லது கால்சியம்-பாஸ்பரஸின் எலக்ட்ரோபோரேசிஸ் பரிந்துரைக்கப்படுகிறது.
இடுப்பு மூட்டுகளின் கட்டுப்பாட்டு ரேடியோகிராபி, ஆன்டிரோபோஸ்டீரியர் ப்ரொஜெக்ஷன் மற்றும் லான்ஸ்டீன் ப்ரொஜெக்ஷன் ஒவ்வொரு 3-4 மாதங்களுக்கும் ஒரு முறை செய்யப்படுகிறது. துணை வழிமுறைகள் இல்லாமல் குழந்தையை காலில் வைப்பது பற்றிய கேள்வி, மீட்சியின் கதிரியக்க நிலை முடிந்ததும் முடிவு செய்யப்படுகிறது.
6 வயதுக்குட்பட்ட குழந்தைகளில் இந்த நோயின் கிட்டத்தட்ட எல்லா நிகழ்வுகளிலும், பழமைவாத சிகிச்சையுடன் கூடிய முன்கணிப்பு சாதகமானது - பாதிக்கப்பட்ட தொடை தலையில் புதிய எலும்பு திசு உருவாவதற்கான குறிப்பிடத்தக்க சாத்தியக்கூறு மற்றும் அதன் குருத்தெலும்பு மாதிரியின் வளர்ச்சி, அசிடபுலத்தின் வடிவம் மற்றும் அளவிற்கு ஏற்ப தொடை தலையின் வடிவம் மற்றும் அளவை (மறுவடிவமைப்பு) முழுமையாக மீட்டெடுப்பதை உறுதி செய்கிறது. இந்த வயதில் பழமைவாத சிகிச்சையின் காலம் 2-3 ஆண்டுகளுக்கு மேல் இல்லை.
அறுவை சிகிச்சை
பெர்தெஸ் நோயால் பாதிக்கப்பட்ட குழந்தைகளுக்கு சிகிச்சையளிப்பதற்கான மறுசீரமைப்பு அறுவை சிகிச்சை தலையீடுகள்:
- தொடை எலும்பின் இடைநிலை மற்றும் சரிசெய்தல் ஆஸ்டியோடமி;
- அசிடபுலத்தின் சுழற்சி இடமாற்றம், இது ஒரு சுயாதீனமான தலையீடாகவும், தொடை எலும்பின் மத்தியஸ்த ஆஸ்டியோடமியுடன் இணைந்தும் செய்யப்படுகிறது.
அசிடபுலத்தின் சுழற்சி இடமாற்ற வகைகளில், மிகவும் பிரபலமானது சால்டர் செயல்பாடு ஆகும்.
அறுவை சிகிச்சை தலையீடு, தொடை எலும்புத் தலையை அசிடபுலத்தில் மையப்படுத்துதல் (முழுமையாக மூழ்கடித்தல்), இடுப்பு மூட்டு தசைகளின் சுருக்க விளைவைக் குறைத்தல் மற்றும் பழுதுபார்க்கும் செயல்முறையைத் தூண்டுதல் ஆகியவற்றை நோக்கமாகக் கொண்டு செய்யப்படுகிறது.
பெர்தெஸ் நோயின் மிகக் கடுமையான நிகழ்வுகளில் மறுவடிவமைப்பு நடவடிக்கைகளின் உயர் செயல்திறன் - எபிபிசிஸின் கூட்டுத்தொகை மற்றும் மொத்தப் புண் - விரிவான மருத்துவ அனுபவத்தால் நிரூபிக்கப்பட்டுள்ளது. அறுவை சிகிச்சை தலையீடு தொடை தலையின் வடிவம் மற்றும் அளவை முழுமையாக மீட்டெடுப்பதை உறுதி செய்கிறது, அத்துடன் நோயின் கால அளவைக் கணிசமாகக் குறைக்கிறது - நோயின் கட்டத்தைப் பொறுத்து, நோயாளி சராசரியாக 12±3 மாதங்களுக்குப் பிறகு துணை வழிமுறைகள் இல்லாமல் அவரது காலில் வைக்கப்படுகிறார்.


 [
[