
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
பார்கின்சன் நோய்
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
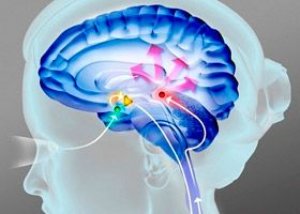
பார்கின்சோனிசம் என்பது மெதுவான ஆனால் முற்போக்கான போக்கால் வகைப்படுத்தப்படும் ஒரு நோயியல் நிலை மற்றும் இயக்கத்தின் வேகம் குறைதல், தசை விறைப்பு மற்றும் கைகால்களின் நடுக்கம் ஆகியவற்றால் வெளிப்படுகிறது.
19 ஆம் நூற்றாண்டின் 80 களில், ஜேம்ஸ் பார்கின்சனின் கண்டுபிடிப்புக்குப் பிறகு, இந்த நோய் நடுங்கும் வாதம் என்று அழைக்கப்பட்டது. பார்கின்சோனிசம் நோய்க்குறி அதிக எண்ணிக்கையிலான நரம்பியல் நோய்களின் முக்கிய மருத்துவ அறிகுறியாகும் என்பது நிரூபிக்கப்பட்டுள்ளது.
நோயியல்
பார்கின்சன் நோய் தோராயமாக 0.6-1.4% வழக்குகளில் ஏற்படுகிறது, பெரும்பாலான வழக்குகள் வயதானவர்களுக்கு ஏற்படுகின்றன, மேலும் வயதான நபருக்கு நோய் வருவதற்கான வாய்ப்பு அதிகமாகும்.
இதனால், 60 வயது வரை, இந்த கோளாறின் சதவீதம் 1 ஐ தாண்டாது, மேலும் 60 வயதிற்குப் பிறகு, நோயின் நிகழ்வு 5% ஐ அடைகிறது. கூடுதலாக, மக்கள்தொகையில் ஆண் பாதி பேர் பெண்ணை விட பெரும்பாலும் நோயியலால் பாதிக்கப்படுகிறார்கள் என்பது கவனிக்கத்தக்கது.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
காரணங்கள் பார்கின்சோனிசம்
தசை விறைப்பு, கைகால்கள் நடுங்குதல் மற்றும் மெதுவான அசைவுகளுக்கான உண்மையான காரணத்தை இன்றுவரை கண்டறிய முடியவில்லை. இருப்பினும், பார்கின்சன் நோய் வளர்ச்சிக்கு பங்களிக்கும் சில காரணிகளை அடையாளம் காண வேண்டும்.
பார்கின்சோனிசத்தின் காரணங்கள் எண்டோ- மற்றும் எக்ஸோஜெனஸ் ஆக இருக்கலாம். பெரும்பாலும், இந்த நோயியல் உறவினர்களிடம் வெளிப்படுகிறது, ஏனெனில் இது ஒரு மரபணு பரிமாற்ற வழியைக் கொண்டிருப்பதால், பிறழ்ந்த மரபணு ஒரு ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் முறையில் பரவுகிறது.
அதிர்ச்சிகரமான காயங்கள், பல்வேறு போதைப்பொருட்கள், தொற்று நோய்கள் அல்லது பெருந்தமனி தடிப்பு வாஸ்குலர் புண்கள் ஆகியவற்றால் தூண்டப்படும் கேடகோலமைன்களின் வளர்சிதை மாற்ற செயல்முறைகளில் தோல்வியின் விளைவாக பார்கின்சோனிசம் ஏற்படுகிறது.
காரணங்கள் நரம்பு மண்டலத்தின் முந்தைய தொற்று நோயியலாக இருக்கலாம், டிக்-பரவும் என்செபாலிடிஸ் போன்றவை. பெருமூளைச் சுற்றோட்டக் கோளாறுகள், பெருமூளை நாளங்களின் பெருந்தமனி தடிப்புத் தோல் அழற்சி, வாஸ்குலர் தோற்ற நோய்கள், நரம்பு திசு மற்றும் மூளையின் நியோபிளாம்கள் மற்றும் டிபிஐ ஆகியவற்றை முன்னிலைப்படுத்துவதும் மதிப்புக்குரியது.
டிரிஃப்டாசின், அமினாசின் போன்ற பினோதியாசின் மருந்துகளை நீண்டகாலமாகப் பயன்படுத்துவதன் பின்னணியில் நச்சு சேதத்தின் விளைவாக பார்கின்சோனிசம் ஏற்படலாம். மெத்தில்டோபா மற்றும் போதைப்பொருள் குழுவின் சில மருந்துகளின் நீண்ட படிப்பு நரம்பு மண்டலத்தில் எதிர்மறையான விளைவைக் கொண்டிருக்கிறது.
நரம்பு திசுக்களுக்கு சேதம் மற்றும் உந்துவிசை போக்குவரத்தை சீர்குலைப்பதன் விளைவாக பல்வேறு தோற்றங்களின் போதைப்பொருள் இந்த கோளாறின் வளர்ச்சியைத் தூண்டுகிறது. கார்பன் மோனாக்சைடு அல்லது மாங்கனீசுக்கு நீண்டகால வெளிப்பாடு நரம்பு திசுக்களின் கட்டமைப்புகளை படிப்படியாக அழிக்கிறது.
நோய் தோன்றும்
பார்கின்சோனிசத்தின் வளர்ச்சிக்கான அடிப்படையானது, சப்ஸ்டான்ஷியா நிக்ராவின் நரம்பு செல்களின் எண்ணிக்கையில் குறைவு மற்றும் அவற்றில் லூயி உடல்கள் என்று அழைக்கப்படுபவை தோன்றுவது ஆகும். பார்கின்சோனிசத்தின் நோய்க்கிருமி உருவாக்கம் நியூரான்களில் வயது தொடர்பான மாற்றங்கள், பரம்பரை காரணிகள் மற்றும் வெளிப்புற காரணங்களின் செல்வாக்கு காரணமாகும்.
மூளை திசுக்களில் உள்ள கேடகோலமைன்களின் வளர்சிதை மாற்ற செயல்முறைகளில் தோல்வி அல்லது இந்த செயல்முறைகளை பாதிக்கும் நொதி அமைப்புகளின் செயலிழப்பு ஆகியவற்றின் விளைவாக மோட்டார் செயல்பாடு பலவீனமடைதல், நடுக்கம் மற்றும் தசை விறைப்பு ஏற்படலாம்.
டோபமைன் மற்றும் நோர்பைன்ப்ரைனின் சமநிலையின்மையின் விளைவாக நடுக்கம் உருவாகிறது. இதனால், பொதுவாக டோபமைனின் உள்ளடக்கம் ஒரு குறிப்பிட்ட மட்டத்தில் இருக்கும், இது அசிடைல்கொலினின் செயல்பாட்டை அடக்க அனுமதிக்கிறது, இது உற்சாக செயல்முறையின் செயல்படுத்தியாகும்.
இதனால், சப்ஸ்டான்ஷியா நிக்ரா மற்றும் குளோபஸ் பாலிடஸ் போன்ற கட்டமைப்புகள் சேதமடையும் போது, டோபமைன் செறிவு குறைவது காணப்படுகிறது, இது முன்புற கொம்புகளுக்கு நரம்பு சமிக்ஞைகளை கடத்துவதில் தோல்விக்கு வழிவகுக்கிறது.
நோய்க்கிருமி உருவாக்கம், மோட்டார் நியூரான்களில் தூண்டுதல்களின் செயலில் சுழற்சியை உறுதி செய்கிறது - காமா மற்றும் ஆல்பா ஆகியவை பிந்தையவற்றின் ஆதிக்கத்துடன், இது தசை விறைப்பு மற்றும் நடுக்கம் ஏற்படுவதற்கு பங்களிக்கிறது.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
படிவங்கள்
பார்கின்சன் நோய் என்று வரும்போது இடியோபாடிக் வடிவத்திற்கும், நரம்பு செல்கள் மற்றும் இழைகளில் பல சிதைவு செயல்முறைகளுடன் சேர்ந்து பல்வேறு காரணங்களைக் கொண்ட பார்கின்சன் நோய்க்குறிக்கும் இடையில் வேறுபாடு காண்பது வழக்கம்.
பார்கின்சோனிசம் நோய்க்குறி
நரம்பு மண்டல நோய்களில் குறிப்பிடத்தக்க பகுதி பார்கின்சன் நோய்க்குறியின் தோற்றத்துடன் சேர்ந்துள்ளது. இது நோயியலின் பல மருத்துவ வெளிப்பாடுகளில் ஒன்றாகும்.
நடுங்கும் வாதம் என்பது ஹைப்போ- மற்றும் அகினீசியாவால் வகைப்படுத்தப்படுகிறது. இதன் விளைவாக, ஒரு பொதுவான தோரணை காணப்படுகிறது - தலை தாழ்த்தப்பட்டுள்ளது, முதுகு வளைந்துள்ளது, கைகள் முழங்கைகள் மற்றும் அதிக தூர மூட்டுகளில் அரை வளைந்த நிலையில் உள்ளன. கூடுதலாக, முகபாவனைகளின் வறுமையைக் குறிப்பிடுவது மதிப்பு.
பார்கின்சோனிசம் நோய்க்குறி தன்னார்வ இயக்கங்களை படிப்படியாகக் குறைக்கிறது, நடை "குழப்புகிறது", மேலும் நடக்கும்போது கைகள் மற்றும் கால்களின் ஒருங்கிணைந்த வேலை இல்லை.
பேச்சு மிகவும் அமைதியாகிவிடும், உள்ளுணர்வு அல்லது உணர்ச்சிகளின் வெளிப்பாடு இல்லாமல், ஒரு வாக்கியத்தின் முடிவில் மறைந்துவிடும். நடுக்கம் என்பது அடிக்கடி ஏற்படும் ஆனால் நோய்க்குறியின் கட்டாயக் கூறு அல்ல. இது கைகால்கள், முகத் தசைகள், நாக்கு மற்றும் கீழ் தாடையின் நடுக்கமாக வெளிப்படும், இதன் தீவிரம் ஓய்வில் அதிகரிக்கிறது.
விரல் அசைவுகள் "நாணயங்களை எண்ணுதல்" என்று வகைப்படுத்தப்படுகின்றன. தூக்கத்தின் போது நடுக்கம் நடைமுறையில் இல்லை, ஆனால் உற்சாகமாக இருக்கும்போது கணிசமாக அதிகரிக்கிறது. பார்கின்சோனிசம் நோய்க்குறி மனநல கோளாறுகளால் வகைப்படுத்தப்படுகிறது, இது முன்முயற்சி இழப்பு, ஆர்வம், எல்லைகள் குறுகுதல், மெதுவான சிந்தனை மற்றும் அதன் சில மேலோட்டமான தன்மை போன்ற வடிவங்களில் காணப்படுகிறது. அதிகப்படியான உற்சாகத்தின் தருணங்கள் அடிக்கடி சந்திக்கப்படுகின்றன.
தாவர கோளாறுகள் செபோரியா, எண்ணெய் பசை சருமம் மற்றும் கூந்தல், அதிகரித்த உமிழ்நீர், ஹைப்பர்ஹைட்ரோசிஸ் மற்றும் கீழ் முனைகளில் டிராபிக் மாற்றங்கள் போன்ற தோற்றங்களாகத் தோன்றும்.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ]
பார்கின்சன் நோய் மற்றும் பார்கின்சோனிசம்
ஒவ்வொரு இயக்கமும் மத்திய நரம்பு மண்டலத்திலிருந்து, குறிப்பாக மூளை மற்றும் முதுகுத் தண்டுவடத்திலிருந்து வரும் சமிக்ஞைகளால் ஏற்படுகிறது. பார்கின்சன் நோய் போன்ற ஒரு நோயியல், மோட்டார் செயல்பாட்டின் மீதான கட்டுப்பாட்டை படிப்படியாக இழப்பதன் மூலம் வெளிப்படுகிறது.
பார்கின்சன் நோய் மற்றும் பார்கின்சோனிசம் ஆகியவை நரம்பு மண்டலத்தின் கட்டமைப்புகளுக்கு ஏற்படும் சேதத்தை அடிப்படையாகக் கொண்டவை, இது சில மருத்துவ வெளிப்பாடுகளால் வெளிப்படுகிறது.
பார்கின்சோனிசம் என்பது ஒரு முற்போக்கான நோயியல் ஆகும், இது விரைவான சோர்வு, இயக்கத்தைத் தடுப்பது, நடுக்கம் மற்றும் அதிகரித்த தசை தொனி ஆகியவற்றின் தோற்றத்தால் வெளிப்படுத்தப்படுகிறது.
நிகழ்வதற்கான காரணத்தைப் பொறுத்து, வயது தொடர்பான மாற்றங்களின் விளைவாக நியூரான்கள் பாதிக்கப்படும்போது, u200bu200bஇரண்டாம் நிலை - தீங்கு விளைவிக்கும் காரணியின் வெளிப்பாடு அல்லது அதனுடன் தொடர்புடைய நோயியலின் சிக்கலாக, அத்துடன் மரபணுவின் மரபணு மாற்றங்கள் காரணமாக இந்த கோளாறு முதன்மையாக இருக்கலாம்.
"பார்கின்சோனிசம்" என்ற சொல் பார்கின்சன் நோயின் சிறப்பியல்பு மருத்துவ அறிகுறிகளை உள்ளடக்கியது, ஆனால் அவை மற்றொரு நோயியலின் நோய்க்குறிகளில் ஒன்றாகும்.
பெரும்பாலும், முதல் வெளிப்பாடுகள் 60 ஆண்டுகளுக்குப் பிறகு கவனிக்கப்படலாம், ஆனால் இளம்பருவ வடிவத்தைப் பொறுத்தவரை, மருத்துவ வெளிப்பாடுகள் 40 ஆண்டுகளுக்கு முன்பே தோன்றக்கூடும். இந்த விஷயத்தில், மெதுவான போக்கைக் கொண்ட ஹண்டின் பார்கின்சோனிசத்தைக் கருத்தில் கொள்ள வேண்டும்.
நரம்பு மண்டலத்திற்கு ஏற்படும் சேதம் பல்வேறு தீவிர அறிகுறிகளைக் கொண்டிருக்கலாம், ஆனால் நோயியல் முன்னேறும்போது மற்றும் நோய்க்கிருமி சிகிச்சை இல்லாத நிலையில், வாழ்க்கைத் தரம் கணிசமாக பாதிக்கப்படும் அளவுக்கு தீவிரம் அதிகரிக்கிறது.
கடுமையான நரம்பியல் கோளாறுகள் விழுங்கும் செயலிழப்பு வளர்ச்சிக்கு பங்களிக்கின்றன, இதன் விளைவாக ஒரு நபர் விரைவாக எடை இழக்கிறார். கூடுதலாக, குறைந்தபட்ச மோட்டார் செயல்பாடு மற்றும் நீடித்த அசையாமை காரணமாக, சுவாசக் கோளாறுகள் மற்றும் படுக்கைப் புண்களின் ஆபத்து அதிகரிக்கிறது. இது சுவாச அளவு குறைதல் மற்றும் சுற்றோட்டக் கோளாறுகளால் விளக்கப்படுகிறது.
பார்கின்சோனிசத்தின் மருத்துவ வடிவங்களாக நோயியலை ஒரு குறிப்பிட்ட பிரிவு உள்ளது. இதனால், ரிஜிட்-பிராடிகினெடிக், ட்ரெமிங்-ரிஜிட் மற்றும் ட்ரெமிங் வகைகள் வேறுபடுகின்றன.
திடமான-பிராடிகினெடிக் வடிவத்தில், பிளாஸ்டிக் வடிவத்தில் தசை தொனியில் அதிகரிப்பு காணப்படுகிறது, இது செயலில் உள்ள இயக்கங்களைத் தடுப்பதன் மூலம் முன்னேறி, முழுமையான அசையாமையுடன் முடிவடைகிறது. கூடுதலாக, தசை சுருக்கங்களின் தோற்றம் மற்றும் பாதி வளைந்த கைகள், கால்கள், தாழ்ந்த தலை மற்றும் வளைந்த முதுகுடன் நோயாளியின் வழக்கமான தோரணை ஆகியவற்றில் கவனம் செலுத்துவது மதிப்பு.
இந்த வடிவம் சாதகமற்றதாகக் கருதப்படுகிறது மற்றும் பெருந்தமனி தடிப்பு மாற்றங்களின் விளைவாகவும், மூளையழற்சிக்குப் பிறகும் தோன்றுகிறது.
மற்றொரு வடிவம் நடுக்கம்-கடுமையானது, இது தொலைதூர மூட்டுகளில் நடுக்கம் இருப்பதன் மூலம் வகைப்படுத்தப்படுகிறது. கூடுதலாக, தன்னார்வ மோட்டார் செயல்களின் செயல்திறனில் விறைப்பு கூடுதலாக உள்ளது.
அடுத்த வடிவம் (நடுக்கம்) நடுத்தர மற்றும் பெரிய வீச்சுகளின் நிலையான அல்லது அவ்வப்போது ஏற்படும் நடுக்கங்களால் வகைப்படுத்தப்படுகிறது, இது நாக்கு, கீழ் தாடை மற்றும் முகபாவனைகளை பாதிக்கிறது.
தன்னார்வ இயக்கங்கள் முழுமையாகவும் சாதாரண வேகத்திலும் செய்யப்படுகின்றன. இந்த வடிவம் அதிர்ச்சி அல்லது மூளையழற்சிக்குப் பிறகு பார்கின்சனிசத்தில் காணப்படுகிறது.
ஒரு நபர் இயக்கங்கள், தசைகள் மற்றும் ஒட்டுமொத்த உடலின் மீதும் ஓரளவு கட்டுப்பாட்டை இழக்கிறார். இது சப்ஸ்டான்ஷியா நிக்ராவுக்கு சேதம் விளைவிப்பதன் விளைவாக நிகழ்கிறது, அங்கு இரண்டு அரைக்கோளங்களுக்கும் இடையிலான இணைப்பு ஏற்படுகிறது மற்றும் விண்வெளியில் நோக்குநிலை உறுதி செய்யப்படுகிறது.
வாஸ்குலர் பார்கின்சோனிசம்
பெருமூளை திசுக்களின் இரண்டாம் நிலை காயமாக வாஸ்குலர் பார்கின்சோனிசம் ஒரு அரிய நோயியல் வடிவமாகும். இந்த நோய்க்கான காரணம், பாசல் கேங்க்லியா, மிட்பிரைன் மற்றும் ஃப்ரண்டல் லோப்களுக்கு இடையிலான தொடர்பில் ஏற்படும் தொந்தரவுகளின் இஸ்கிமிக் அல்லது ரத்தக்கசிவு தோற்றமாகக் கருதப்படுகிறது.
இந்த கோளாறின் பரவல் அனைத்து நோயியல் நிகழ்வுகளிலும் 15% ஐ விட அதிகமாக இல்லை. மிகவும் பொதுவான காரணம் உயர் இரத்த அழுத்தம் காரணமாக ஏற்படும் தமனி நோய் ஆகும்.
சிறிய அளவிலான பெருமூளை வாஸ்குலர் புண்களில் உயர் இரத்த அழுத்தம், முதுமை நுண்ஆஞ்சியோபதி, அமிலாய்டு ஆஞ்சியோபதி, வாஸ்குலிடிஸ் மற்றும் வாஸ்குலோபதி (SLE, பாலிஆர்டெரிடிஸ் நோடோசா), அத்துடன் பரம்பரை வாஸ்குலர் புண்கள் ஆகியவை அடங்கும்.
பெருமூளை தமனிகள் பெருந்தமனி தடிப்பு அல்லது மெனிங்கோவாஸ்குலர் சிபிலிஸால் பாதிக்கப்படலாம். கூடுதலாக, கார்டியோஜெனிக் எம்போலிசம், ஹைபோக்சிக் என்செபலோபதி, தமனி சிதைவு, கோகுலோபதி மற்றும் ஆன்டிபாஸ்போலிப்பிட் நோய்க்குறி ஆகியவையும் பெருமூளை நாளங்களில் எதிர்மறையான விளைவை ஏற்படுத்தக்கூடும்.
வாஸ்குலர் வடிவம் சில தனித்தன்மைகளைக் கொண்டுள்ளது. இது இருதரப்பு புண்கள், சமச்சீர் அறிகுறிகள், ஓய்வில் நடுக்கம் இல்லாதது, டோபமினெர்ஜிக் முகவர்களின் பயனற்ற தன்மை, அச்சு பாகங்கள் மற்றும் கால்களில் உச்சரிக்கப்படும் மருத்துவ வெளிப்பாடுகள், நடைப்பயணத்தில் ஆரம்பகால மாற்றங்கள் மற்றும் லெவோடோபாவை நீண்டகாலமாகப் பயன்படுத்தும்போது டிஸ்கினீசியா இல்லாதது ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
அதனுடன் வரும் அறிகுறிகளில், கடுமையான சூடோபல்பார் நோய்க்குறி, நியூரோஜெனிக் சிறுநீர் கழித்தல் கோளாறு, டிமென்ஷியா, சிறுமூளை அட்டாக்ஸியா மற்றும் குவிய அறிகுறிகளின் ஆரம்ப கட்டங்களில் தோற்றத்தை முன்னிலைப்படுத்துவது மதிப்பு.
போதைப்பொருளால் தூண்டப்பட்ட பார்கின்சோனிசம்
மருந்தால் தூண்டப்பட்ட பார்கின்சோனிசத்திற்கு காரணம் மருந்துகள் - நியூரோலெப்டிக்ஸ் மற்றும் டோபமைன் ஏற்பிகளைத் தடுக்கும் திறன் கொண்ட பிற முகவர்கள் (சின்னாரிசைன், மெட்டோகுளோபிரமைடு), மற்றும் சிம்பதோலிடிக்ஸ் (ரெசர்பைன்), இது ப்ரிசினாப்ஸில் டோபமைன் இருப்புகளைக் குறைக்கும்.
மருந்தின் வடிவம் விரைவான முன்னேற்றம், ஒரு குறிப்பிட்ட மருந்தை உட்கொண்ட வரலாறு மற்றும் உடலின் சமச்சீர் பகுதிகளில் குறிப்பிடப்படும் இருதரப்பு மருத்துவ அறிகுறிகள் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
கூடுதலாக, ஓய்வில் வழக்கமான நடுக்கம் காணப்படவில்லை, ஆனால் தோரணை நடுக்கம் உள்ளது. மேலும் மருந்து நிர்வாகம் நிறுத்தப்பட்ட பிறகு மருத்துவ வெளிப்பாடுகளின் பின்னடைவு ஒரு முக்கிய அம்சமாகும்.
இருப்பினும், அறிகுறிகளின் தீவிரத்தை குறைக்கும் செயல்முறை பல மாதங்களுக்குள் நிகழலாம், சில சந்தர்ப்பங்களில் பல ஆண்டுகள் ஆகும் என்பதைப் புரிந்துகொள்வது மதிப்பு.
வெளிப்பாடுகள் மிகவும் தீவிரமாக இல்லாவிட்டால், நோயியல் படிப்படியாக முன்னேறி, அதிகரித்து வரும் நியூரான்களை அழிக்கக்கூடும். இந்த நிலையில், மருந்து நிறுத்தப்பட்ட பிறகும், நோயின் அறிகுறிகள் தொடர்ந்து இருக்கலாம்.
இடியோபாடிக் பார்கின்சோனிசம்
நாள்பட்ட போக்கில் டோபமைன் நியூரான்களின் நீண்டகால அழிவு, முதன்மை அல்லது வேறுவிதமாகக் கூறினால், இடியோபாடிக் பார்கின்சோனிசம் போன்ற நோயியலின் வளர்ச்சியைத் தூண்டும்.
இந்த நோயியல் 60 ஆண்டுகளுக்குப் பிறகு காணப்படுகிறது மற்றும் இது குணப்படுத்த முடியாதது என்ற உண்மையைக் கருத்தில் கொண்டு, நிலையான மருத்துவ உதவி தேவைப்படுகிறது.
இந்த வடிவத்தின் பொதுவான அறிகுறிகள் அறிகுறிகளின் சமச்சீரற்ற தன்மையாகக் கருதப்படுகின்றன, மருத்துவ வெளிப்பாடுகள் ஒரு பக்கத்தில் காணப்படும்போது. வெளிப்பாடுகளின் தொடக்கமானது விரல்களின் லேசான நடுக்கம், பேச்சு செயல்பாட்டில் சற்று குறிப்பிடத்தக்க தடுப்பு மற்றும் நடக்கும்போது தன்னிச்சையான இயக்கங்கள் இல்லாதது ஆகியவற்றால் குறிக்கப்படலாம்.
இடியோபாடிக் வடிவம் வலிமை மற்றும் ஆற்றல் இல்லாமை, சோர்வு, மனோ-உணர்ச்சி கோளாறுகள் மற்றும் தூக்கமின்மை ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. கூடுதலாக, முன்பு பழக்கமான செயல்கள் அவற்றை செயல்படுத்துவதில் சிரமங்களை ஏற்படுத்துகின்றன.
கைகளில் நடுக்கம் விரல்களில் தொடங்கி கீழ் மூட்டுகளுக்கு நகரலாம். விரல்களின் "அசைவுகள்" ஏதோ ஒன்றை உருட்டுவது போல இருக்கும், மேலும் கால்களில், நடுக்கம் ஒரு மூட்டுக்கு மட்டுமே தொந்தரவாக இருக்கும்.
மன-உணர்ச்சி சமநிலை தொந்தரவு செய்யும்போது, பதட்டம் மற்றும் உற்சாக உணர்வு தோன்றும் போது நடுக்கம் அதிகரிக்கிறது. மாறாக, தூக்கத்தின் போது நடுக்கத்தின் தீவிரம் குறைவது குறிப்பிடப்படுகிறது. மோட்டார் செயல்பாடு கணிசமாக பாதிக்கப்படுவதில்லை, ஆனால் நிகழ்த்தும்போது சில அசௌகரியங்களை ஏற்படுத்துகிறது.
இரண்டாம் நிலை பார்கின்சோனிசம்
பார்கின்சோனிசம் ஒரு குறிப்பிட்ட நோயியலின் சிக்கலாக மாறும் சந்தர்ப்பங்களில், வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் கட்டமைப்பு மாற்றங்கள் காணப்பட்ட நோய்க்கிருமி உருவாக்கத்தின் செயல்பாட்டில், இரண்டாம் நிலை வடிவம் சந்தேகிக்கப்பட வேண்டும்.
அதன் வளர்ச்சிக்கான காரணம் மூளை திசுக்களின் வாஸ்குலர் மற்றும் தொற்று புண்கள், அதிர்ச்சிகரமான மூளை காயம், மருந்துகளின் நீண்டகால பயன்பாட்டினால் ஏற்படும் போதை, ஹைட்ரோகெபாலஸ், அத்துடன் மூளையின் புற்றுநோயியல் நியோபிளாம்கள் ஆகியவையாக இருக்கலாம்.
இரண்டாம் நிலை வடிவம் பார்கின்சன் நோயை விட மிகக் குறைவாகவே காணப்படுகிறது மற்றும் சில தனித்துவமான அம்சங்களைக் கொண்டுள்ளது. இதில் ஓய்வில் நடுக்கம் இல்லாதது, லெவோடோபா போன்ற மருந்தின் போதுமான விளைவு இல்லாதது, அறிவாற்றல் குறைபாடு விரைவாகத் தொடங்குதல் மற்றும் பிரமிடு மற்றும் சிறுமூளை தோற்றத்தின் மருத்துவ அறிகுறிகள் இருப்பது ஆகியவை அடங்கும்.
இரண்டாம் நிலை பார்கின்சோனிசத்தின் மருத்துவ படம் அதன் வளர்ச்சிக்கான காரணத்தால் தீர்மானிக்கப்படுகிறது, இது வாழ்க்கைக்கான முன்கணிப்பை மோசமாக்குகிறது. கருப்புப் பொருளின் நரம்பு செல்களுக்கு சேதம் ஏற்படுவதோடு, கார்டிகல், சப்கார்டிகல் மற்றும் ஸ்டெம் கட்டமைப்புகளின் இணைப்பில் சில இணைப்புகளின் செயலிழப்பும் குறிப்பிடப்பட்டுள்ளது, இதன் காரணமாக மோட்டார் செயல்பாடு உறுதி செய்யப்படுகிறது.
நோயறிதலுக்கு கவனமாக பரிசோதனை செய்து நோய்க்கான உண்மையான காரணத்தை அடையாளம் காண வேண்டும் என்பது கவனிக்கத்தக்கது. எனவே, இரண்டாம் நிலை பார்கின்சோனிசம் மண்டை ஓட்டில் ஒரு நியோபிளாசம் தோன்றுவதன் விளைவாக இருக்கலாம், இது அறுவை சிகிச்சைக்குப் பிறகு நோயாளியின் நிலையை மேம்படுத்தும்.
மேலும், நீண்ட காலத்திற்கு சில மருந்துகளை (நியூரோலெப்டிக்ஸ்) எடுத்துக் கொண்டால், இந்த கோளாறு படிப்படியாகத் தொடங்குவதை ஒருவர் சந்தேகிக்கலாம்.
நோயறிதலின் செயல்பாட்டில், கடந்த காலத்தில் ஏற்பட்ட அதிர்ச்சி அல்லது மூளையழற்சிக்குப் பிறகு பார்கின்சன் நோய் உருவாகலாம் என்பதை நினைவில் கொள்வது அவசியம். இது சம்பந்தமாக, நோயியலுக்கு மருத்துவ வெளிப்பாடுகள் மற்றும் நோயாளியின் நிலையை கணக்கில் எடுத்துக்கொண்டு, முழுமையான வரலாறு தேவைப்படுகிறது.
நச்சு பார்கின்சோனிசம்
கார்பன் மோனாக்சைடு, பாதரசம், ஆர்கனோபாஸ்பேட்டுகள், மெத்தனால், ஈயம் மற்றும் பல போன்ற பல்வேறு பொருட்களால் நீண்டகாலமாக நச்சுத்தன்மை அடைவதால் மூளையில் உள்ள நியூரான்களுக்கு சேதம் ஏற்படலாம். மாங்கனீசு, கார்பன் டைசல்பைடு மற்றும் களைக்கொல்லிகளால் ஏற்படும் நச்சுத்தன்மைகள் மிகவும் பொதுவானவை.
ஹெராயின் மற்றும் எக்ஸ்டசி ஆகியவற்றை நீண்டகாலமாகப் பயன்படுத்திய பிறகும் நச்சு பார்கின்சோனிசம் உருவாகலாம், இவை போதைப்பொருள் விளைவைப் பெறப் பயன்படுகின்றன. கூடுதலாக, மெத்தில் ஆல்கஹாலின் செல்வாக்கின் கீழ் ஸ்ட்ரைட்டமுக்கு சேதம் ஏற்படுகிறது என்பதையும், MPTP, ஹெக்ஸேன் மற்றும் ஈயத்தின் செல்வாக்கின் கீழ் கருப்புப் பொருள் அழிக்கப்படுகிறது என்பதையும் கணக்கில் எடுத்துக்கொள்வது அவசியம். கார்பன் மோனாக்சைடு, சயனைடுகள் அல்லது மாங்கனீசு ஆகியவற்றின் விளைவாக வெளிர் பூகோளத்திற்கு சேதம் ஏற்படுவது குறைவாகவே காணப்படுகிறது.
மூளையின் பாதிக்கப்பட்ட பகுதியின் இருப்பிடத்தைப் பொறுத்து, குறிப்பிட்ட மருத்துவ அறிகுறிகள் உருவாகின்றன மற்றும் லெவோடோபாவிற்கு வேறுபட்ட எதிர்வினை காணப்படுகிறது.
நோயியல் காரணி இனி அதைப் பாதிக்கவில்லை என்றால், நச்சு வடிவம் பின்வாங்கலாம் அல்லது ஒரு கட்டத்தில் அப்படியே இருக்கலாம். இருப்பினும், மாங்கனீஸின் செல்வாக்கின் கீழ், அதே போல் அது நின்ற பிறகு, பார்கின்சோனிசத்தின் மெதுவான முன்னேற்றம் மற்றும் அறிகுறிகளில் அதிகரிப்பு காணப்படுகிறது.
இளம் பருவ பார்கின்சோனிசம்
பரம்பரை தோற்றத்தின் முதன்மை பார்கின்சோனிசத்தின் ஒரு தனி வடிவம் இளம் வடிவம் ஆகும். இது கடந்த 10-15 ஆண்டுகளில் மட்டுமே மிக விரிவாக ஆய்வு செய்யப்பட்டுள்ளது.
பெண்கள் அடிக்கடி பாதிக்கப்படுகின்றனர். சிறப்பியல்பு என்னவென்றால், இந்த நோயியல் ஒரு ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் வகையால் பரவுவதால் உறவினர்களைப் பாதிக்கிறது. முதல் மருத்துவ வெளிப்பாடுகள் 15-35 வயதில் காணப்படுகின்றன, அரிதான சந்தர்ப்பங்களில், முந்தைய வயது குழந்தைகள் பார்கின்சனிசத்தால் பாதிக்கப்படுகின்றனர்.
இளம் பார்கின்சோனிசம் பல அம்சங்களைக் கொண்டுள்ளது, அவற்றில் நீண்ட போக்கில் கூட பிற மனநல கோளாறுகள் இல்லாததை முன்னிலைப்படுத்துவது அவசியம். இருப்பினும், நோயியல் பிரமிடு அறிகுறிகளுடன் இணைந்து அதிகரித்த தசைநார் நிர்பந்தத்தின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது.
இந்த நோய் பல தசாப்தங்களாக முன்னேறக்கூடும், மேலும் முன்கணிப்பு ஒப்பீட்டளவில் சாதகமானது என்பதையும் கவனத்தில் கொள்ள வேண்டும்.
இளம் வடிவத்தின் வளர்ச்சிக்கு காரணமான மரபணு, 20 ஆம் நூற்றாண்டின் கடைசி ஆண்டுகளில் கண்டுபிடிக்கப்பட்டது. இந்த மரபணு சைட்டோசோல் மற்றும் கோல்கியில் அமைந்துள்ள புரத பார்கினைக் குறிக்கிறது. இளம் வடிவ நோயியலில், அனைத்து பெருமூளை செல்லுலார் கட்டமைப்புகளிலும் பார்கின் இல்லை.
மாங்கனீசு பார்கின்சோனிசம்
"மாங்கனிசம்" என்பது மாங்கனீஸின் உயர்ந்த அளவுகளால் வகைப்படுத்தப்படும் ஒரு மருத்துவ நோய்க்குறி ஆகும். இது முதன்முதலில் 19 ஆம் நூற்றாண்டின் நடுப்பகுதியில் விவாதிக்கப்பட்டது, தாது சுரங்கத் தொழிலாளர்கள் நடை தொந்தரவுகள், பேச்சுப் பிரச்சினைகள், அதிகரித்த உமிழ்நீர் மற்றும் மோசமான முகபாவனைகளை உருவாக்கியபோது.
மாங்கனீசு பார்கின்சோனிசம் மாங்கனீசு சேர்மங்களை நீண்ட காலமாக உள்ளிழுப்பதால் ஏற்படுகிறது. இது வெல்டர்கள், எஃகு மற்றும் பேட்டரி உற்பத்தியாளர்கள், பாக்டீரிசைடு முகவர்கள் மற்றும் பெட்ரோல் உற்பத்தியாளர்களில் காணப்படலாம்.
கூடுதலாக, நீண்டகால பெற்றோர் ஊட்டச்சத்து, சிறுநீரக அல்லது கல்லீரல் பற்றாக்குறை, அத்துடன் வழக்கமான ஹீமோடையாலிசிஸ் அமர்வுகள் ஆகியவற்றுடன் மாங்கனீசு போதை அதிகரிக்கக்கூடும் என்பதைக் கருத்தில் கொள்வது மதிப்பு.
இந்த நோயியலின் முக்கிய மருத்துவ வெளிப்பாடுகள் மெதுவான அசைவுகள், தசை விறைப்பு, "மெல்லும்" நடை, விழுதல் மற்றும் பேச்சு செயலிழப்பு ஆகும்.
எம்ஆர்ஐ பரிசோதனையின் போது, அடித்தள முனைகளின் பகுதியில் மாங்கனீசு குவிப்பு காட்சிப்படுத்தப்படுகிறது. மாங்கனீசு பார்கின்சோனிசம் லெவோடோபாவின் சிகிச்சை விளைவுக்கு ஏற்றதாக இல்லை, எனவே சிகிச்சையில் செலேட்டிங் முகவர்கள் பயன்படுத்தப்படுகின்றன. உடலில் மாங்கனீசு வெளிப்பாடு நிறுத்தப்பட்ட பிறகும், இந்த கோளாறு பல ஆண்டுகளுக்கு தொடர்ந்து முன்னேறக்கூடும் என்பதை நினைவில் கொள்வது மதிப்பு.
மூளைக்கு பிந்தைய பார்கின்சோனிசம்
லேசான தொற்றுநோய் மூளைக்காய்ச்சல் கூட மெதுவாக அதிகரிக்கும் இயக்கக் குறைவு, நடுக்கம் மற்றும் தசை விறைப்பு போன்ற வடிவங்களில் மத்திய நரம்பு மண்டலக் கோளாறுகளின் மருத்துவ வெளிப்பாடுகளைக் கொண்டிருக்கலாம்.
போஸ்டென்செபாலிடிக் பார்கின்சோனிசம் எண்டோகிரைன், வாஸ்குலர் அல்லது சைக்கோஜெனிக் அறிகுறிகளால் வெளிப்படுத்தப்படலாம். அவை மூளையழற்சியின் கடுமையான கட்டத்திலும் கோமாடோஸ் வடிவத்திலும் கூட காணப்படுகின்றன. கூடுதலாக, மூளையழற்சி காய்ச்சல் போன்ற வடிவமான ஓக்குலோதெர்ஜிக், சைக்கோசென்சரி அல்லது ஹைபர்கினெடிக் வடிவங்களில் வெளிப்படுகிறது என்பதை மறந்துவிடக் கூடாது, இது அறிகுறிகளுடன் இணைந்து குணமடைவதற்கான வாய்ப்பைக் கணிசமாகக் குறைக்கிறது.
போஸ்டென்செபாலிடிக் வடிவத்தில், அதிகரித்த தசைநார் அனிச்சைகள் மற்றும் பிரமிடு பற்றாக்குறையின் பிற அறிகுறிகள் காணப்படுகின்றன.
இந்த வகையான நோயியல் கண் நெருக்கடிகளால் வகைப்படுத்தப்படுகிறது என்பதைக் கவனத்தில் கொள்ள வேண்டும், பார்வை நிமிடங்கள் அல்லது மணிநேரம் மேல்நோக்கி நிலைநிறுத்தப்பட்டு, தலையை பின்னால் எறியும்போது.
கூடுதலாக, நெருக்கடியின் அறிகுறிகள் முற்போக்கான சூப்பர்நியூக்ளியர் பால்சியின் விளைவாக, ஒருங்கிணைவு மற்றும் தங்குமிடத்தின் தோல்வியுடன் சேர்ந்து இருக்கலாம்.
வித்தியாசமான பார்கின்சோனிசம்
பிற வகையான நோயியலில் உள்ளார்ந்ததாக இல்லாத மருத்துவ அறிகுறிகள் தோன்றும் ஒரு வித்தியாசமான பார்கின்சோனிசம் உள்ளது. எனவே, "பார்கின்சோனிசம் பிளஸ் சிண்ட்ரோம்" என்பது சூப்பர்நியூக்ளியர் பால்சியின் முன்னேற்றத்தை அடிப்படையாகக் கொண்டது.
80% வழக்குகளில், நடுக்கம், தலை நீட்டிப்பு, ஹைபோகினீசியாவின் தனித்துவமான அறிகுறிகள், கைகால்களின் தசை விறைப்பு மற்றும் லெவோடோபாவை எடுத்துக்கொள்வதால் குறைந்தபட்ச சிகிச்சை விளைவு இல்லாமல் இந்த கோளாறின் சமச்சீர் நோய்க்குறியாக இது வெளிப்படுகிறது.
கூடுதலாக, வித்தியாசமான வடிவம், செயலற்ற தலை இயக்கத்தின் போது ("பொம்மையின் கண்கள்" நிகழ்வு) அதன் நிலையை மாற்றும்போது, "கீழ்நோக்கிய" நிலையில், மாணவனின் செங்குத்து முடக்கத்தால் வகைப்படுத்தப்படுகிறது.
பார்கின்சன் நோய், அடிக்கடி விழுதல், பேச்சுக் கோளாறுடன் கூடிய சூடோபல்பார் கோளாறுகள் மற்றும் குரலின் ஒலியில் ஏற்படும் மாற்றங்கள், குறிப்பாக நோயின் தொடக்கத்தில் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
சூப்பர்நியூக்ளியர் பால்சி முன்னேறும்போது, கண் திறப்பு அப்ராக்ஸியா, புருவங்களை உயர்த்துவது போன்ற முகபாவனைகளில் ஏற்படும் மாற்றங்கள், சற்று திறந்த வாய் மற்றும் குழிவான நாசோலாபியல் மடிப்புகள் காணப்படுகின்றன. முன்பக்க டிமென்ஷியா என்பது உந்துதல் குறைதல், அடிக்கடி மனச்சோர்வுடன் கூடிய பலவீனமான மனோ-உணர்ச்சி நிலை, கவனம் குறைதல் மற்றும் குறிப்பாக நினைவாற்றல் ஆகியவற்றால் வெளிப்படுத்தப்படுகிறது.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
அறிகுறி பார்கின்சன் நோய்
பல்வேறு தீங்கு விளைவிக்கும் காரணிகளின் வெளிப்பாட்டின் விளைவாக அறிகுறி பார்கின்சோனிசம் காணப்படலாம். இவற்றில் லித்தியம், சோடியம் வால்ப்ரோயேட் போன்ற மருந்துகள், இரத்த அழுத்தத்தைக் குறைத்து காக் ரிஃப்ளெக்ஸை அடக்கும் மருந்துகள், ஃப்ளூக்ஸெடின் மற்றும் நியூரோலெப்டிக்ஸ் ஆகியவை அடங்கும்.
MPTP, மெத்தனால், மாங்கனீசு அல்லது கார்பன் மோனாக்சைடு போன்ற நச்சுப் பொருட்கள் உடலில் செயல்படும்போது பார்கின்சோனிச மருத்துவப் படத்தைக் காணலாம்.
இரத்தத்தில் உள்ள ஹார்மோன்கள் அவற்றின் தரமான மற்றும் அளவு கலவையை மாற்றும் போது, அதே போல் வளர்சிதை மாற்றக் கோளாறுகளிலும், நாளமில்லா சுரப்பி நோயியலில் அறிகுறி வடிவம் காணப்படுகிறது. இவை அடித்தள முனைகளின் கால்சிஃபிகேஷன்கள் அல்லது தைராய்டு சுரப்பியின் செயலிழப்பு என இருக்கலாம்.
ஒரு குறிப்பிட்ட மரபணுவின் பிறழ்வு குறிப்பிடப்பட்டால், அது கோளாறுகள் மற்றும் நோய்களுக்கு வழிவகுக்கும் போது, மரபணு முன்கணிப்பு பற்றி ஒருவர் மறந்துவிடக் கூடாது. இந்த குழுவில் ஹாலர்வோர்டன்-ஸ்பாட்ஸ் நோய்க்குறி, ஹண்டிங்டனின் கோரியா மற்றும் பிற அடங்கும்.
மருத்துவ அறிகுறிகளின் தோற்றத்திற்கான காரணம் நரம்பு மண்டலத்தில் எதிர்மறையான தாக்கத்தை ஏற்படுத்தக்கூடிய முந்தைய தொற்று நோய்களாக இருக்கலாம், எடுத்துக்காட்டாக, நியூரோசிபிலிஸ், மூளையழற்சி அல்லது எய்ட்ஸ்.
கண்டறியும் பார்கின்சோனிசம்
பார்கின்சோனிசம் வளர்ச்சியின் ஒவ்வொரு நிகழ்விலும், ஒரு தனிப்பட்ட பரிசோதனைத் திட்டத்தைத் தேர்ந்தெடுப்பது அவசியம், இதன் மூலம் நோய்க்கான காரணமும் முக்கிய மையமும் அடையாளம் காணப்படுகின்றன.
முதுகெலும்பு பஞ்சரின் போது அதிர்ச்சிகரமான பார்கின்சோனிசத்தில் செரிப்ரோஸ்பைனல் திரவம் அடிக்கடி சொட்டுகளில் வெளியேறுகிறது, இது அதிகரித்த அழுத்தத்தைக் குறிக்கிறது. கூடுதலாக, அதன் ஆய்வு செல்கள் மற்றும் புரதங்களின் உடலியல் கலவையை வெளிப்படுத்துகிறது.
இரத்தம் மற்றும் பிற திரவங்களை ஆய்வகப் பரிசோதனை மூலம் பார்கின்சன் நோய் கண்டறியப்படுகிறது. இதனால், இரத்தத்தில் கார்பாக்சிஹீமோகுளோபின் இருப்பதைக் கண்டறிவது கார்பன் மோனாக்சைடு நச்சுத்தன்மையைக் குறிக்கிறது. சிறுநீர், மூளைத் தண்டுவட திரவம் அல்லது இரத்தத்தில் மாங்கனீஸின் தடயங்கள் கண்டறியப்பட்டால், மாங்கனீசு போதைப்பொருளை சந்தேகிக்க வேண்டும்.
எலக்ட்ரோமோகிராஃபி நடத்தும்போது, u200bu200bதசை கட்டமைப்புகளின் எலக்ட்ரோஜெனீசிஸின் மீறல் காணப்படுகிறது, இது ஓய்வு நேரத்தில் தசைகளின் உயிர் மின் செயல்பாட்டின் அதிகரிப்பு மற்றும் சாத்தியமான கட்டணங்களின் தாள குவிப்புகளின் தோற்றத்தால் வெளிப்படுகிறது.
நோயறிதல் என்பது எலக்ட்ரோஎன்செபலோகிராஃபியையும் பயன்படுத்துகிறது, இது மூளையின் உயிர் மின் செயல்பாட்டில் ஏற்படும் பொதுவான, சிறிய இடையூறுகளை வெளிப்படுத்துகிறது.
நிச்சயமாக, முன்னணி அறிகுறிகள் மற்றும் நோய்க்குறிகள் தீர்மானிக்கப்படும்போது, u200bu200bஅத்துடன் அனமனெஸ்டிக் அம்சங்கள் (நோயின் போக்கு, தொழில்முறை அனுபவம் அல்லது இணக்கமான நோயியலின் இருப்பு) ஒரு புறநிலை பரிசோதனையைப் பற்றி ஒருவர் மறந்துவிடக் கூடாது.
கூடுதல் பரிசோதனைக்கு, கர்ப்பப்பை வாய் மற்றும் பெருமூளை நாளங்களின் அல்ட்ராசவுண்ட், செயல்பாட்டு சோதனைகளுடன் கர்ப்பப்பை வாய் முதுகெலும்பின் எக்ஸ்ரே பரிசோதனை, மூளையின் டோமோகிராபி, நாளங்கள் மற்றும் முதுகெலும்பு நெடுவரிசை ஆகியவை பயன்படுத்தப்படுகின்றன.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை பார்கின்சோனிசம்
விரும்பிய முடிவை அடைய, பார்கின்சோனிசத்திற்கான சிகிச்சையானது நீண்டகாலமாக ஒருங்கிணைந்து, அறிகுறிகளின் தீவிரத்தையும், நோயியலின் சாத்தியமான பின்னடைவையும் படிப்படியாகக் குறைக்க வேண்டும்.
இந்த நோக்கத்திற்காக, சிகிச்சையில் சிக்கலான மருந்துகள் (ஆன்டிபார்கின்சோனியன்), மயக்க மருந்துகள், பிசியோதெரபி நடைமுறைகள், மன நிலையை சரிசெய்தல் மற்றும் சிகிச்சை உடற்பயிற்சி ஆகியவற்றைச் சேர்ப்பது அவசியம், இந்த கோளாறின் காரணம், வடிவம், நிலை மற்றும் வயது, நோயாளியின் இணக்கமான நோயியல் ஆகியவற்றைக் கணக்கில் எடுத்துக்கொள்வது அவசியம்.
சிகிச்சை மிகவும் சிக்கலானது, ஏனெனில் நரம்பு மண்டலத்திற்கு சேதம் சப்ஸ்டாண்டியா நிக்ராவின் மட்டத்தில் ஏற்படுகிறது, இதன் விளைவாக மருத்துவ அறிகுறிகளின் தீவிரத்தை குறைப்பது ஒரு நீண்ட செயல்முறையாகும்.
பார்கின்சோனிசம் வளர்ச்சியின் நோய்க்கிருமி உருவாக்கம் நோயியல் உருவவியல் மற்றும் உயிர்வேதியியல் மாற்றங்களால் வகைப்படுத்தப்படுகிறது, அதனால்தான் நோயின் மேலும் முன்னேற்றத்தைத் தடுக்க லெவோடோபா மாற்று சிகிச்சை அவசியம். இருப்பினும், பல மருந்துகளைப் போலவே லெவோடோபாவின் பக்க விளைவுகளும் நோயாளியின் நிலையை மோசமாக்கும் என்பதை புரிந்து கொள்ள வேண்டும்.
பார்கின்சன் நோய்க்கு சிகிச்சையளிக்கும் ஒரு நரம்பியல் நிபுணர், பக்க விளைவுகள் மற்றும் பொதுவான நிலை மோசமடைவதைத் தவிர்க்க மருந்துகள் மற்றும் அளவுகளை சரியாகத் தேர்ந்தெடுப்பதில் விரிவான அனுபவத்தையும் திறமையையும் கொண்டிருக்க வேண்டும். கூடுதலாக, ஒரு சிகிச்சைத் திட்டத்தை உருவாக்கி நோயின் இயக்கவியலைக் கண்காணிப்பது அவசியம்.
பார்கின்சன் நோய்க்கு மருந்துகளுடன் சிகிச்சை
நோயின் லேசான வடிவங்கள் அமன்டடைன் (மிடான்டன்) மற்றும் பாராசிம்பத்தோலிடிக் மருந்துகள் போன்ற மருந்துகளைப் பயன்படுத்துவதை உள்ளடக்கியது, அவை குறைந்தபட்ச பக்க விளைவுகளைக் கொண்டுள்ளன.
அவற்றில், சைக்ளோடோன் மற்றும் நர்கோபன், டோபமைன் ஏற்பி அகோனிஸ்டுகள் (புரோமோக்ரிப்டைன், லிசுரைடு), பைரிடாக்சின் மற்றும் அமன்டடைன் போன்ற மைய செயல்பாட்டு பொறிமுறையைக் கொண்ட முகவர்களைக் குறிப்பிடுவது மதிப்பு.
கடுமையான மருத்துவ அறிகுறிகள் ஏற்பட்டால், டெகார்பாக்சிலேஸ் தடுப்பானின் ஒருங்கிணைந்த பயன்பாட்டுடன் லெவோடோபாவைப் பயன்படுத்தி மருந்து சிகிச்சை மேற்கொள்ளப்படுகிறது. சிகிச்சையானது குறைந்தபட்ச அளவுகளுடன் தொடங்கப்பட வேண்டும், சிகிச்சை விளைவை அடையும் வரை படிப்படியாக அவற்றை அதிகரிக்க வேண்டும்.
லெவோடோபா டிஸ்டோனிக் கோளாறுகள் மற்றும் மனநோய் வடிவில் சில பக்க விளைவுகளைக் கொண்டுள்ளது. மருந்தின் செயல்பாட்டின் வழிமுறை, அது மத்திய நரம்பு மண்டலத்திற்குள் நுழையும் போது டோபமைனாக அதன் டிகார்பாக்சிலேஷனை அடிப்படையாகக் கொண்டது. இதனால், உருவாகும் டோபமைன் பாசல் கேங்க்லியாவின் இயல்பான செயல்பாட்டிற்குப் பயன்படுத்தப்படுகிறது.
இந்த மருந்து அகினீசியா (முக்கியமாக) மற்றும் பிற அறிகுறிகளில் விளைவைக் கொண்டுள்ளது. இதை ஒரு டெகார்பாக்சிலேஸ் தடுப்பானுடன் இணைப்பதன் மூலம், பக்க விளைவுகளின் அபாயத்தைக் குறைக்க லெவோடோபாவின் அளவைக் குறைக்கலாம்.
முக்கிய மருந்துக்கு கூடுதலாக, ஆன்டிகோலினெர்ஜிக்ஸ் பயன்படுத்தப்படுகின்றன, அவை கோலினெர்ஜிக் ஏற்பிகளைத் தடுக்கும் மற்றும் தசைகளை தளர்த்தும் திறன் கொண்டவை, இதன் மூலம் பிராடிகினீசியாவைக் குறைக்கின்றன, அத்துடன் அட்ரோபின் போன்ற மருந்துகள் மற்றும் பினோதியாசின் வகை மருந்துகளும் உள்ளன.
பல்வேறு மருந்தியல் குழுக்களின் மருந்துகளுடன் பார்கின்சோனிசத்திற்கு சிகிச்சையளிப்பது அவற்றின் போதுமான சிகிச்சை விளைவு இல்லாதது, பக்க விளைவுகள் இருப்பது மற்றும் அவற்றுக்கு அடிமையாதல் காரணமாகும்.
பார்கின்சோனிசத்திற்கான மருந்துகள்
பார்கின்சன் நோய்க்கான சிகிச்சை தந்திரோபாயங்களில் உடலை அதன் இயல்பான நிலைக்குத் திரும்பச் செய்தல், தோரணை, கைகால்களின் உடலியல் நெகிழ்வு மற்றும் நோயியல் நிலையின் மருத்துவ வெளிப்பாடுகளை நீக்குதல் ஆகியவை அடங்கும்.
மருந்துகளில் பல்வேறு மருந்தியல் குழுக்களின் மருந்துகள் அடங்கும். அவற்றின் ஒருங்கிணைந்த பயன்பாடு மற்றும் சிகிச்சை விளைவுக்கு நன்றி, பெரும்பாலான சந்தர்ப்பங்களில் அறிகுறிகளின் தீவிரத்தை குறைத்து ஒரு நபரின் வாழ்க்கைத் தரத்தை மேம்படுத்த முடியும்.
மருந்துகளுக்கு கூடுதலாக, பிசியோதெரபி நடைமுறைகள், மசாஜ் மற்றும் உடற்பயிற்சி சிகிச்சையைப் பயன்படுத்துவது அவசியம், இதன் நடவடிக்கை சாதாரண தசை தொனியை மீட்டெடுப்பதையும் பழக்கமான இயக்கங்களின் செயல்திறனை உறுதி செய்வதையும் நோக்கமாகக் கொண்டிருக்கும்.
சிகிச்சையின் ஒரு சிறப்பு அங்கம் நோயாளியின் மனோ-உணர்ச்சி நிலையுடன் இணைந்து செயல்படுவதாகும், ஏனெனில் அறிகுறிகளின் தீவிரம் பெரும்பாலும் உள் மன சமநிலையைப் பொறுத்தது. இதனால், நடுக்கத்தின் தீவிரம் பெரும்பாலும் நரம்பு மண்டலத்தின் நிலையைப் பொறுத்தது, இது உற்சாகம், மன அழுத்தம், பதட்டம் அல்லது பதற்றம் போன்ற தருணங்களில் அதிகரித்த நடுக்கங்களால் வெளிப்படுகிறது.
ஆரம்ப கட்ட பார்கின்சோனிசத்திற்கான சிகிச்சையில் பிரமிபெக்ஸோல் (மிராபெக்ஸ்) பயன்பாடு அடங்கும், இது ஒப்பீட்டளவில் குறைவான பக்க விளைவுகளுடன் பயனுள்ளதாக நிரூபிக்கப்பட்டுள்ளது.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
பாரம்பரிய மருத்துவத்துடன் பார்கின்சன் நோய் சிகிச்சை
பாரம்பரிய சிகிச்சை முறைகள் எப்போதும் விரும்பிய விளைவை அளிக்காது, எனவே நாட்டுப்புற மருத்துவத்திற்கு திரும்புவது மதிப்பு. இது சிகிச்சை விளைவை மேம்படுத்தும் மற்றும் மருந்தியல் மருந்துகளின் பக்க விளைவுகளின் தீவிரத்தை குறைக்கும்.
பாரம்பரிய மருத்துவத்துடன் சிகிச்சையானது மருத்துவ மூலிகைகளின் உட்செலுத்துதல் மற்றும் காபி தண்ணீரைப் பயன்படுத்துவதை உள்ளடக்கியது, இதன் உதவியுடன் மூளையின் பாதிக்கப்பட்ட பகுதிகளில் முழு இரத்த ஓட்டம் மீட்டெடுக்கப்படுகிறது மற்றும் நோயியல் செயல்முறையின் செயல்பாடு குறைகிறது.
குலுக்கல் வாதம் பெரும்பாலும் பெல்லடோனாவுடன் சிகிச்சையளிக்கப்படுகிறது. மருந்தைத் தயாரிக்க, வேரை அரைத்து, வெள்ளை ஒயினை ஊற்றி, தீயில் சூடாக்கவும். குறைந்த வெப்பத்தில் 5-10 நிமிடங்கள் கொதித்த பிறகு, குளிர்ந்து, 5 மில்லி ஒரு நாளைக்கு மூன்று முறை எடுத்துக் கொள்ளுங்கள். இருண்ட, குளிர்ந்த இடத்தில் சேமிக்கவும்.
நாட்டுப்புற மருத்துவத்தால் பார்கின்சோனிசத்திற்கு சிகிச்சையளிப்பது ஹென்பேன், காக்கைக் கண் மற்றும் முனிவர் ஆகியவற்றாலும் மேற்கொள்ளப்படுகிறது. பேச்சு செயல்பாடு பலவீனமடைந்து, வலிப்பு தோன்றும் ஒரு உச்சரிக்கப்படும் ஸ்பாஸ்டிக் நோய்க்குறியின் முன்னிலையில், டதுரா விதைகளின் டிஞ்சரைப் பயன்படுத்துவது அவசியம்.
சிகிச்சை முறைகளில் ஒன்று கிழக்கு குத்தூசி மருத்துவமாகக் கருதப்படுகிறது, இது மூட்டுகளின் கடுமையான நடுக்க சிகிச்சையில் தன்னை நிரூபித்துள்ளது. சில நேரங்களில் ஊசிகள் மிளகு பிளாஸ்டர் துண்டுகளால் மாற்றப்பட்டு மூட்டுகளின் சிறப்பு ஆற்றல் பகுதிகளில் ஒட்டப்படுகின்றன.
உடல் ரீதியான கோளாறுகளுக்கு மேலதிகமாக, நோயாளி உளவியல் ரீதியான அசௌகரியத்தால் தொந்தரவு செய்யப்படுகிறார். இது சம்பந்தமாக, மனோ-உணர்ச்சி நிலையை இயல்பாக்குவது இந்த கோளாறுக்கான சிகிச்சையில் முக்கிய பகுதிகளில் ஒன்றாகும்.
இதற்காக, வலேரியன், புதினா, எலுமிச்சை தைலம் மற்றும் தாய்வார்ட் ஆகியவற்றுடன் கூடிய பல்வேறு மூலிகைக் கஷாயங்கள் பயன்படுத்தப்படுகின்றன. இந்த வழியில், எரிச்சல் நீங்கி, நடுக்கம் குறைகிறது.
பார்கின்சன் நோய் சிகிச்சையில் புதியது
மருத்துவத்தில் முன்னேற்றம் இருந்தபோதிலும், பார்கின்சோனிச சிகிச்சை எப்போதும் நல்ல பலனைத் தருவதில்லை. பொதுவாகப் பயன்படுத்தப்படும் மருந்து லெவோடோபா ஆகும், இது அகினீசியா மற்றும் பொதுவான விறைப்பைச் சமாளிக்க உதவுகிறது. தசை விறைப்பு மற்றும் நடுக்கம் தொடர்பாக இது குறைவான செயலில் உள்ளது.
இந்த மருந்து கால் பகுதியிலும் முற்றிலும் பயனற்றது மற்றும் பெரும்பாலும் பக்க விளைவுகளை ஏற்படுத்துகிறது என்பதைக் கருத்தில் கொள்வது மதிப்பு. இந்த வழக்கில், சப்கார்டிகல் கேங்க்லியாவில் ஸ்டீரியோடாக்டிக் அறுவை சிகிச்சை செய்வது பகுத்தறிவு.
அறுவை சிகிச்சையின் போது, வென்ட்ரோலேட்டரல் நியூக்ளியஸ், குளோபஸ் பாலிடஸ் மற்றும் சப்தாலமிக் கட்டமைப்புகளின் உள்ளூர் அழிவு செய்யப்படுகிறது. அறுவை சிகிச்சை தலையீட்டின் விளைவாக, தசை தொனியில் குறைவு, ஹைபோகினீசியா மற்றும் நடுக்கம் குறைதல் அல்லது முழுமையாக நீக்குதல் போன்ற வடிவங்களில் ஒரு நேர்மறையான விளைவு காணப்படுகிறது.
மருத்துவ வெளிப்பாடுகள் இல்லாத பக்கத்தில் அறுவை சிகிச்சை செய்யப்படுகிறது. அறிகுறிகள் இருந்தால், இருபுறமும் உள்ள துணைக் கார்டிகல் கட்டமைப்புகள் அழிக்கப்படுகின்றன.
சமீபத்திய ஆண்டுகளில், பார்கின்சோனிச சிகிச்சையில் புதிதாக ஒன்று தோன்றியுள்ளது. இதனால், அட்ரீனல் சுரப்பியில் இருந்து கரு செல்களை கார்பஸ் ஸ்ட்ரைட்டமில் பொருத்துதல் செய்யப்படுகிறது. தொலைதூர மருத்துவ முடிவுகளை இன்னும் மதிப்பிட முடியாது. இந்த வகையான அறுவை சிகிச்சை கொரியோஅதெடோசிஸ், டார்டிகோலிஸ் மற்றும் ஹெமிபாலிசம் ஆகியவற்றிற்கு செய்யப்படுகிறது.
பார்கின்சன் நோய்க்கான பயிற்சிகள்
நோயியல் சிகிச்சையின் சிக்கலானது பார்கின்சோனிசத்திற்கான பயிற்சிகளை உள்ளடக்கியிருக்க வேண்டும், ஆனால் சுருக்கங்கள், டிஸ்டோனியா மற்றும் குறைந்த சகிப்புத்தன்மை முன்னிலையில் அவை விரும்பிய முடிவை வழங்க முடியாது என்பதை நினைவில் கொள்வது அவசியம். நோயின் ஆரம்ப கட்டத்தில் பயிற்சிகள் உதவுகின்றன மற்றும் நல்ல பலனை அளிக்கின்றன.
இவை படுத்து, உட்கார்ந்து அல்லது நின்று கொண்டு அனைத்து தசைக் குழுக்களுக்கும் பயிற்சி அளிக்கப்படுகின்றன. பயிற்சிகள் விறைப்பைக் குறைக்க தளர்வை அளிக்க வேண்டும், மெதுவான தாள சுழற்சி இயக்கங்கள், உடற்பகுதியை வளைத்தல் மற்றும் நீட்டித்தல், ஐசோமெட்ரிக் பயிற்சிகள் மற்றும் நீட்சி ஆகியவை அடங்கும்.

கூடுதலாக, சரியான உட்கார்ந்த நிலை மற்றும் இயக்கங்களைக் கட்டுப்படுத்துதல் (செயலற்ற மற்றும் சுறுசுறுப்பான) ஆகியவற்றைக் கற்பிப்பது அவசியம். சமநிலைப் பயிற்சிகள், இயக்கங்களின் ஒருங்கிணைப்பு, அத்துடன் நீச்சல் அல்லது பயிற்சி நடைபயிற்சி வடிவத்தில் இதயம் மற்றும் வாஸ்குலர் அமைப்பின் செயல்பாட்டைச் செயல்படுத்த காற்றில்லா உடற்பயிற்சி ஆகியவை அவசியம்.
முக தசைகளைப் பற்றியும், ஒவ்வொரு சொற்றொடருக்கும் முன்பு ஆழ்ந்த மூச்சை எடுக்கக் கற்றுக்கொள்வதையும் மறந்துவிடாதீர்கள், அதில் சுவாசப் பயிற்சிகள் செய்வதும் அடங்கும். சைக்கிள் எர்கோமீட்டரில் பயிற்சி மற்றும் செயல்பாட்டு செயல்பாடுகளுக்கான பயிற்சிகள் (உடலை படுத்த நிலையில் இருந்து உட்கார்ந்த நிலைக்கு மாற்றுதல்) ஆகியவற்றில் குறிப்பாக கவனம் செலுத்தப்பட வேண்டும்.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ]
பார்கின்சன் நோய்க்கான மசாஜ்
சிகிச்சை முறைகளில் ஒன்று மசாஜ் ஆகும். பார்கின்சனிசத்திற்கு இது மிகவும் முக்கியமானது, ஏனெனில் அதன் சிகிச்சை திறன்கள் ஒரு நபரின் சாதாரணமாக நகரும் திறனை மீட்டெடுப்பதை நோக்கமாகக் கொண்டுள்ளன.
மசாஜ் தசை இயக்கத்தை அதிகரிக்க உதவுகிறது மற்றும் மத்திய நரம்பு மண்டலத்தில் அற்புதமான விளைவைக் கொண்டுள்ளது. ஒவ்வொரு நாளும் அல்லது ஒவ்வொரு நாளும் மசாஜ் செய்ய பரிந்துரைக்கப்படுகிறது, இது மருந்துகள், பிசியோதெரபி நடைமுறைகள் மற்றும் உடல் பயிற்சிகளுடன் இணைந்து நல்ல விளைவை அளிக்கிறது.
பணிகளை முடிக்க, மசாஜின் தொடக்கத்தில் ஸ்ட்ரோக்கிங்கைப் பயன்படுத்துவது அவசியம். இது நேரடி, ஒருங்கிணைந்த, ஜிக்ஜாக், வட்ட அல்லது மாறி மாறி இருக்கலாம். இது தசைகளை நிதானப்படுத்தவும், மிகவும் கணிசமான நுட்பங்களுக்கு தயார்படுத்தவும் உங்களை அனுமதிக்கும். பின்னர் பிசைதல், தேய்த்தல் மற்றும் தாள நுட்பங்கள் பயன்படுத்தப்படுகின்றன, இதன் காரணமாக தசைகள் வலுவடைகின்றன, அதே போல் அதிர்வுகளும் ஏற்படுகின்றன.
பார்கின்சன் நோய்க்கான மசாஜ் காலர் மண்டலம், முதுகு, குறிப்பாக பாராவெர்டெபிரல் மண்டலம் மற்றும் கைகால்களில் செய்யப்படுகிறது. மசாஜின் காலம் கால் மணி நேரம் ஆகும். நடைமுறைகளின் எண்ணிக்கை 15-20 ஐ அடைகிறது, அவை தொடர்ந்து மேற்கொள்ளப்பட்டால்.
ஹைட்ரஜன் சல்பைடு குளியல், சிகிச்சை உடற்பயிற்சி, கடல் நீரில் குளியல், மின் தூண்டல் சிகிச்சை மற்றும் மருந்து தயாரிப்புகளுடன் எலக்ட்ரோபோரேசிஸ் ஆகியவற்றுடன் இணைந்தால் மசாஜ் மிகவும் பயனுள்ளதாக இருக்கும்.
பார்கின்சன் நோய்க்கான உடல் சிகிச்சை
முக்கிய மருந்து சிகிச்சைக்கு கூடுதலாக, பார்கின்சோனிசத்திற்கு உடற்பயிற்சி சிகிச்சை பயன்படுத்தப்படுகிறது, இது நோயியலின் மருத்துவ வெளிப்பாடுகளின் தீவிரத்தை குறைக்கிறது.
சிகிச்சை உடற்பயிற்சியின் செயல்திறன் நோயின் அளவு மற்றும் செயல்பாட்டைப் பொறுத்தது. சிகிச்சை உடற்பயிற்சியின் பயன்பாடு விரைவில் தொடங்கப்பட்டால், அதிகபட்ச முடிவுகளை அடைவதற்கான நிகழ்தகவு அதிகமாகும்.
உடற்பயிற்சி சிகிச்சையால் நோயியல் செயல்முறையின் முன்னேற்றத்தை முற்றிலுமாகத் தடுக்க முடியாது, ஆனால் அதன் உதவியுடன், சப்ஸ்டாண்டியா நிக்ராவின் அழிவில் மந்தநிலை மற்றும் அறிகுறிகளின் தீவிரத்தில் அதிகரிப்பு குறிப்பிடப்படுகிறது.
கூடுதலாக, நோயாளியின் முழு உடல் செயல்பாடு இல்லாததால், இயலாமை, தசை மற்றும் எலும்பு கட்டமைப்புகளுக்கு சேதம் ஏற்படுவதைத் தடுக்கவும், நபரின் பொதுவான நிலையை மேம்படுத்தவும் உடற்கல்வி பயன்படுத்தப்படுகிறது.
சிகிச்சை உடற்பயிற்சியை ஒழுங்கற்ற முறையில் பயன்படுத்துவதால், நோய்க்கிருமி மருந்து சிகிச்சையுடன் கூட கடுமையான சுருக்கங்கள் காணப்படுகின்றன. இந்த வழக்கில், நோயியல் செயல்முறையின் முன்னேற்றத்தைத் தடுக்க எலும்பியல் திருத்தம் தேவைப்படலாம்.
 [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 52 ], [ 53 ], [ 54 ], [ 55 ]
பார்கின்சன் நோய்க்கான ஊட்டச்சத்து
பார்கின்சோனிச சிகிச்சைக்கான ஒரு விரிவான அணுகுமுறை மாற்று மருந்து சிகிச்சை, பிசியோதெரபி, உடற்பயிற்சி சிகிச்சை மற்றும் மசாஜ் ஆகியவற்றைப் பயன்படுத்துவதை உள்ளடக்கியது. இருப்பினும், ஒரு நபரின் ஊட்டச்சத்தையும் நிறைய சார்ந்துள்ளது என்பதைப் புரிந்துகொள்வது அவசியம்.
இந்த நோக்கத்திற்காக, பார்கின்சோனிசம் நோயால் கண்டறியப்பட்ட நோயாளிகள் ஒரு குறிப்பிட்ட விதிமுறையை கடைபிடிக்க வேண்டும் - ஒரு உணவுமுறை. எனவே, ஊட்டச்சத்து என்பது பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியையும் மூளை நாளங்களுக்கு கூடுதல் சேதத்தையும் தவிர்க்க குறைந்த கலோரி உணவை உட்கொள்வதைக் குறிக்கிறது.
பழங்கள், காய்கறிகள், தாவர எண்ணெய், குறைந்த கொழுப்புள்ள இறைச்சி மற்றும் மீன் வகைகள், புளிக்க பால் பொருட்கள் ஆகியவற்றின் நுகர்வு அதிகரிப்பது அவசியம். மதுபானங்கள் மற்றும் புகைபிடிப்பது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது, ஏனெனில் இந்த கெட்ட பழக்கங்கள் நோயின் போக்கை மோசமாக்கும். கூடுதலாக, இந்த வகை உணவைப் பின்பற்றுவது உடலின் முக்கிய செயல்பாடுகளுக்கு வைட்டமின்கள் மற்றும் முக்கியமான தாதுக்களின் முழுமையான விநியோகத்தை உறுதி செய்கிறது. ஆரோக்கியமான உணவு பல பிற தொடர்புடைய நோய்கள் அதிகரிப்பதைத் தவிர்க்க உதவும்.
பார்கின்சன் நோய்க்கு சரியான ஊட்டச்சத்து மூலம், நோயின் மருத்துவ அறிகுறிகளின் தீவிரத்தை குறைக்கவும், மோசமடைவதைத் தடுக்கவும், வாழ்க்கைத் தரத்தை மேம்படுத்தவும் முடியும்.
தடுப்பு
பார்கின்சோனிசம் ஏற்படுவதற்கான முக்கிய காரணிகளைக் கருதி, சில பரிந்துரைகளைப் பின்பற்றுவதன் மூலம் வளர்ச்சியின் அபாயத்தைக் குறைக்க முயற்சி செய்யலாம். இதனால், பெர்ரி, ஆப்பிள், ஆரஞ்சு, அத்துடன் ஃபிளாவனாய்டுகள் கொண்ட பொருட்கள் நோயியலை உருவாக்கும் வாய்ப்பைக் குறைக்கின்றன.
ஃபிளாவனாய்டுகள் தாவரங்கள், பழங்கள் (திராட்சைப்பழம்), சாக்லேட் ஆகியவற்றில் காணப்படுகின்றன, மேலும் அவை வைட்டமின் பி மற்றும் சிட்ரின் என்று அழைக்கப்படுகின்றன. தடுப்புக்கான ஒரு முக்கியமான பகுதி நாள்பட்ட நோயியல், தொற்று நோய்கள் மற்றும் உடலின் போதை ஆகியவற்றைக் கட்டுப்படுத்துவதாகும்.
பார்கின்சன் நோயைத் தடுப்பது என்பது ஒரு குறிப்பிட்ட உணவைப் பின்பற்றுவது, கொழுப்பு நிறைந்த உணவுகள், வறுத்த உணவுகள் மற்றும் மாவு, இனிப்புப் பொருட்களை உட்கொள்வதைக் குறைப்பதாகும். அதே நேரத்தில், பழங்கள், காய்கறிகள், பால் பொருட்கள், தாவர எண்ணெய் மற்றும் குறைந்த கொழுப்பு வகை இறைச்சி மற்றும் மீன்களை சாப்பிட பரிந்துரைக்கப்படுகிறது.
கூடுதலாக, உங்கள் மனோ-உணர்ச்சி நிலையை இயல்பாக்குவது, மன அழுத்த சூழ்நிலைகள் மற்றும் கவலைகளைத் தவிர்ப்பது அவசியம். உடற்கல்வி இந்த கோளாறைத் தடுப்பது உட்பட பல நோய்களுக்கான சிகிச்சை மற்றும் தடுப்புக்கு உதவுகிறது.
போதுமான உடல் செயல்பாடு தசைகளை உறுதியாக வைத்திருக்க உதவுகிறது, விறைப்புத்தன்மை ஏற்படுவதைத் தடுக்கிறது. தினசரி நடைபயிற்சி, நீச்சல் மற்றும் காலை உடற்பயிற்சி ஆகியவை சிறந்த தேர்வுகள்.
கூடுதலாக, வழக்கமான மன மற்றும் உடல் செயல்பாடு டோபமைன் உற்பத்தியை செயல்படுத்துகிறது என்று ஆராய்ச்சி காட்டுகிறது, இது தடுப்புக்கு அவசியமானது.
முன்அறிவிப்பு
நோயியலின் வளர்ச்சிக்கான காரணத்தைப் பொறுத்து, எதிர்காலத்திற்கான முன்கணிப்பைத் தீர்மானிப்பது வழக்கம். பெரும்பாலான சந்தர்ப்பங்களில், மாற்று சிகிச்சை மற்றும் பல்வேறு சிகிச்சை முறைகளைப் பயன்படுத்தினாலும், நோய் முன்னேறுகிறது.
போதைப்பொருள் போதை அல்லது மாங்கனீசு மற்றும் பிற பொருட்களுடன் விஷம் காரணமாக நோயியல் வளர்ச்சி ஏற்பட்டால், பார்கின்சோனிசத்திற்கான முன்கணிப்பு மிகவும் சாதகமானது. மருந்தை நிறுத்திய பிறகு அல்லது தீங்கு விளைவிக்கும் காரணியின் வெளிப்பாட்டை நிறுத்திய பிறகு மருத்துவ அறிகுறிகள் பின்னடைவு ஏற்படுவதற்கான சாத்தியக்கூறு இதற்குக் காரணம்.
வளர்ச்சியின் ஆரம்ப கட்டத்தில், சிகிச்சையானது நல்ல முடிவுகளை அடைய அனுமதிக்கிறது, ஆனால் மிகவும் கடுமையான கட்டங்களில், சிகிச்சை முறைகள் குறைவான செயல்திறன் கொண்டவை. இறுதியில், இது சில ஆண்டுகளுக்குப் பிறகு இயலாமைக்கு வழிவகுக்கிறது.
மிக முக்கியமான விஷயம் என்னவென்றால், நோயை சரியான நேரத்தில் கண்டறிந்து நோய்க்கிருமி சிகிச்சையைத் தொடங்குவதாகும். நவீன முறைகளுக்கு நன்றி, பார்கின்சன் நோயை பழமைவாதமாகவும் அறுவை சிகிச்சை மூலமாகவும் சிகிச்சையளிக்க முடியும், இது நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துகிறது.
பார்கின்சன் நோய் என்பது நரம்பு மண்டலத்தின் ஒரு நோயியல் ஆகும், இதில் மூளையின் சில கட்டமைப்புகள் அழிக்கப்பட்டு, ஒரு பொதுவான மருத்துவ படம் உருவாகிறது. நோய்க்கான காரணத்தைப் பொறுத்து, முதல் வெளிப்பாடுகள் 20 வயதில் தோன்றக்கூடும். இருப்பினும், தடுப்புக்கான பரிந்துரைகளைப் பின்பற்றுவதன் மூலம், இந்த கோளாறு ஏற்படுவதைத் தவிர்க்க முயற்சி செய்யலாம் மற்றும் கைகால்கள் நடுங்குதல் மற்றும் தசை விறைப்புத்தன்மையால் பாதிக்கப்படக்கூடாது.

