
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
தோலின் நிறமியற்ற மெலனோமா: அறிகுறிகள், குழப்பம், முன்கணிப்பு
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
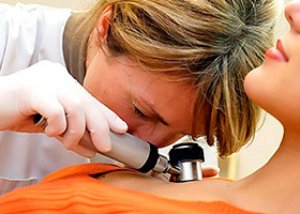
மெலனோமா அல்லது தோல் புற்றுநோய் மிகவும் பொதுவான மற்றும் மிகவும் ஆபத்தான புற்றுநோய் வகைகளில் ஒன்றாகும். இந்த நோய் மெட்டாஸ்டாஸிஸ் செய்ய முனைகிறது, மேலும் மெட்டாஸ்டாஸிஸ்கள் மிக விரைவாக தோன்றும், மற்ற வகை புற்றுநோய்களைப் போலல்லாமல், மக்கள் பல ஆண்டுகளாக வாழ்கிறார்கள். மேலும் இதனால் ஏற்படும் இறப்பு விகிதங்கள் வெறுமனே தரவரிசையில் இல்லை. மேலும் மோசமான விஷயம் என்னவென்றால், இந்த நோய் முதன்மையாக 25-45 வயதுடைய இளைஞர்களைப் பாதிக்கிறது. மெலனோமா விஷயத்தில் வெற்றிகரமான சிகிச்சைக்கான திறவுகோல் அதன் ஆரம்பகால நோயறிதல் ஆகும். ஆனால், அனுபவம் வாய்ந்த கண்ணுக்குக் கூட எப்போதும் தெரியாத, நிறமியற்ற மெலனோமா நமக்கு இருந்தால், நோயை எவ்வாறு முளையிலேயே கிள்ளி எறிய முடியும்?
நோயியல்
வீரியம் மிக்க நியோபிளாம்கள் கண்டறியப்பட்ட அனைத்து நோயாளிகளிலும், மெலனோமா நோயாளிகள் மிகவும் அரிதான வகையாகக் கருதப்படுகிறார்கள், ஏனெனில் தோல் புற்றுநோய் மற்ற புற்றுநோய்களை விட 10 மடங்கு குறைவாகவே ஏற்படுகிறது.
அக்ரோமாடிக் மெலனோமா என்பது மிகவும் அரிதான தோல் புற்றுநோயாகும். இது ஒரு நல்ல செய்தி, ஏனென்றால் இந்த வகை புற்றுநோயியல் உடல் முழுவதும் மெட்டாஸ்டேஸ்கள் விரைவாகப் பரவுவதால் மிகவும் ஆபத்தானதாகக் கருதப்படுகிறது. புள்ளிவிவரங்களின்படி, ஆண்கள் அல்லது குழந்தைகளை விட பெண்களில் அக்ரோமாடிக் மெலனோமா அடிக்கடி உருவாகிறது.
இந்த வகை மெலனோமாவும் ஆபத்தானது, ஏனெனில் 20 சதவீத நிகழ்வுகளில் நோய் தாமதமான கட்டங்களில் கண்டறியப்படுகிறது, அதாவது மெட்டாஸ்டாஸிஸ் செயல்முறை பொதுவான வடிவங்களை எடுக்கும் போது. நிறமியற்ற மெலனோமா நோயாளிகளின் உயிர்வாழ்வு விகிதம் 50 சதவீதத்தை விட சற்று அதிகமாக உள்ளது, அதே நேரத்தில் நிறமி மெலனோமாவை 70 சதவீதத்திற்கும் அதிகமாக குணப்படுத்த முடியும்.
காரணங்கள் நிறமியற்ற மெலனோமா
நாம் ஏற்கனவே அறிந்தபடி, மெலனோமா மச்சங்கள் உள்ள இடத்திலோ அல்லது அவற்றின் அருகிலோ தோன்றும். இது மச்சத்தின் தோற்றத்தில் ஏற்படும் மாற்றங்களால் அதை எளிதாகக் கவனிக்க உதவுகிறது: அதன் நிறம், விளிம்பு, தோல் பண்புகள். நாம் தினமும் மரபுரிமையாகப் பெற்ற அடையாளங்களை ஆய்வு செய்து, அவற்றில் ஏதேனும் மாற்றங்களைக் குறிப்பிட்டு, அதிக எண்ணிக்கையிலான மச்சங்கள் இருந்தால், ஆண்டுதோறும் பரிசோதனை மற்றும் டெர்மடோஸ்கோபிக்கு உட்படுத்த தோல் மருத்துவர்கள் பரிந்துரைப்பது வீண் அல்ல.
அமெலனோடிக் மெலனோமாவுடன் நிலைமை சற்று வித்தியாசமானது, இது ஒரு அரிதான நிகழ்வாக இருந்தாலும், நோயின் ஆரம்ப கட்டங்களில் கூட மெட்டாஸ்டாசிஸ் செய்யும் விரும்பத்தகாத அம்சம் காரணமாக குறைவான ஆபத்தானது அல்ல. ஆனால் சாதாரண நிறமி மெலனோமாவின் விஷயத்தில், ஆரம்பத்தில் இதற்கு ஆளாகக்கூடிய ஒரு மச்சத்தின் செல்கள் சிதைவடைவதைப் பற்றி நாம் பேசுகிறோம் என்றால், அமெலனோடிக் மெலனோமாவின் விஷயத்தில் சாதாரண தோல் செல்களில் நோயியல் மாற்றங்கள் எதனால் ஏற்படுகின்றன?
ஆபத்து காரணிகள்
நிறமி (அக்ரோமாடிக்) மெலனோமா பற்றிய ஆய்வுகளில் கூட "கருந்துளைகள்" காணப்படுவதால், மருத்துவர்களால் இன்னும் இந்தக் கேள்விக்கு துல்லியமாக பதிலளிக்க முடியவில்லை. தோலின் அதிகமாகவோ அல்லது குறைவாகவோ நிறமி உள்ள பகுதியின் சிதைவுக்கு என்ன காரணம் என்று குறிப்பாகச் சொல்வது நடைமுறையில் சாத்தியமற்றது. இந்த நோயியலின் வளர்ச்சிக்கான ஆபத்து காரணிகளைப் பற்றி மட்டுமே நாம் பேச முடியும்.
சாதாரண மெலனோமாவைப் போலவே, இத்தகைய காரணிகளும் பின்வருமாறு:
- தோல் வகை. மெலனோமா பெரும்பாலும் வெளிர் நிற சருமம், நீல நிற கண்கள், வெளிர் முடி மற்றும் பெரும்பாலும் முகப்பரு உள்ளவர்களுக்கு கண்டறியப்படுகிறது.
- புற ஊதா கதிர்வீச்சு. இதில் சூரிய ஒளியில் அதிகமாக வெளிப்படுவதும், சூரிய ஒளி குளியல் இல்லங்களுக்கு தொடர்ந்து செல்வதும் அடங்கும். அழகான, பணக்கார பழுப்பு நிறத்தை விரும்புவோர், தங்கள் இயற்கையான சரும நிறத்தில் திருப்தி அடைந்தவர்களை விட, தோல் புற்றுநோயால் பாதிக்கப்படுவதற்கான வாய்ப்புகள் அதிகம் என்பது தெரியவந்துள்ளது.
- அதிகரித்த சூரிய செயல்பாடு. இந்த நேரத்தில் வெளியில் இருப்பதும், சூரியனின் கதிர்கள் உடலின் திறந்த பகுதிகளில் படுவதும் அமெலனோடிக் அல்லது நிறமி மெலனோமாவின் வளர்ச்சிக்கு ஒரு காரணமாக இருக்கலாம் என்று கருதப்படுகிறது.
- வெயிலில் எரிதல். திரவத்தால் நிரப்பப்பட்ட கொப்புளங்களுடன் கூடிய கடுமையான வெப்ப தீக்காயங்களைப் பற்றி நாங்கள் பேசவில்லை, ஆனால் கடுமையான தோல் எரிச்சல், சிவத்தல், அரிப்பு, உரித்தல் மற்றும் சில சந்தர்ப்பங்களில் கொப்புளங்கள் தோன்றுதல், தோலின் மேல் அடுக்குகள் மந்தமாகுதல் ஆகியவற்றைப் பற்றி பேசுகிறோம். கிட்டத்தட்ட அனைவருக்கும் இந்த நிகழ்வு தெரிந்திருக்கும், குறிப்பாக கடற்கரை பருவத்தின் தொடக்கத்தில், சூரியனின் கதிர்களின் தீவிரத்தை கணக்கிடாமல், பலர் "பாந்தெனோல்" வாங்க மருந்தகத்திற்கு அல்லது புளிப்பு கிரீம் வாங்க கடைக்கு ஓடும்போது. ஆனால் மெலனோமா புதிய தீக்காயங்களின் விளைவாக மட்டுமல்ல, குழந்தை பருவத்தில் பெறப்பட்டவற்றின் விளைவாகவும் இருக்கலாம்.
- தோலில் வடுக்கள் மற்றும் ட்ரோபிக் புண்கள். இத்தகைய வடிவங்கள் சாதாரண தோல் செல்களை விட வீரியம் மிக்க நியோபிளாம்களின் தோற்றத்திற்கு மிகவும் எளிதில் பாதிக்கப்படுகின்றன.
- புற ஊதா கதிர்களுக்கு பிறவி உணர்திறன். ஜெரோடெர்மா பிக்மென்டோசம் எனப்படும் ஒரு அரிய மரபுவழி கோளாறு, தோலில் அதிக நிறமி கொண்ட, அடர் பழுப்பு நிற திசுக்களின் பெரிய பகுதிகள் தோன்றுவதன் மூலம் வகைப்படுத்தப்படுகிறது, இது சாதாரண நிறமி கொண்ட தோலை விட சிதைவுக்கு அதிக வாய்ப்புள்ளதாகக் கருதப்படுகிறது.
- இன்ட்ராபிடெர்மல் கார்சினோமா அல்லது போவன்ஸ் நோய்.
- பேஜெட்டின் புற்றுநோய், இது வீக்கமடைந்த, சிவப்பு புள்ளியாகத் தோன்றும்.
- பார்டர்லைன் நெவி (கருமையான எல்லைகளைக் கொண்ட மச்சங்கள், ஒழுங்கற்ற வடிவம், மங்கலான விளிம்புகள், தோலின் மேற்பரப்பிற்கு மேலே உயர்ந்து இருப்பது போன்றவை). அத்தகைய மச்சங்களுக்கு அருகில் அமெலனோடிக் மெலனோமா உருவாகலாம்.
- நாளமில்லா சுரப்பி அமைப்பில் ஏற்படும் இடையூறுகள். அதிக அளவு பாலியல் ஹார்மோன்கள், குறிப்பாக ஈஸ்ட்ரோஜன், செல்களில் நோயியல் மாற்றங்களையும் அவற்றின் கட்டுப்பாடற்ற வளர்ச்சியையும் தூண்டும்.
- பெரிய உடல் அமைப்பு. உயரமான, அதிக எடை கொண்டவர்களுக்கு சருமத்தின் பரப்பளவு அதிகமாக இருக்கும், மேலும் சருமத்தின் பரப்பளவு அதிகமாக இருந்தால், அதன் ஒரு பகுதி சிதைவடையும் வாய்ப்பு அதிகம். குழந்தைகளில் மெலனோமா மிகவும் அரிதாகவே கண்டறியப்படுவது வீண் அல்ல.
- இளம் மற்றும் முதிர்ந்த வயது.
- பலவீனமான நோய் எதிர்ப்பு சக்தி.
- கர்ப்பம் மற்றும் பாலூட்டும் காலங்கள். இந்த நேரத்தில், தோல் மற்றும் முழு உடலும் புற ஊதா கதிர்வீச்சு உள்ளிட்ட எரிச்சலூட்டும் பொருட்களின் விளைவுகளுக்கு அதிக உணர்திறன் கொண்டதாக மாறும்.
- அதிக கதிர்வீச்சு பின்னணி. கதிர்வீச்சு பல்வேறு பிறழ்வுகளுக்கு முக்கிய காரணங்களில் ஒன்றாக அறியப்படுகிறது, இதில் உயிரணுக்களுக்குள் ஏற்படும் பிறழ்வுகளும் அடங்கும்.
- மின்காந்த புலங்கள் அல்லது இரசாயனங்களுக்கு சருமம் தொடர்ந்து வெளிப்படுதல். தங்கள் தொழில் காரணமாக, தொடர்ந்து இத்தகைய எதிர்மறை விளைவுகளை அனுபவிக்கும் நபர்களுக்கு, மற்றவர்களை விட மெலனோமா வருவதற்கான வாய்ப்புகள் அதிகம்.
- பரம்பரை முன்கணிப்பு. தங்கள் குடும்பத்தில் (தோல் புற்றுநோய் மட்டுமல்ல) புற்றுநோயால் பாதிக்கப்பட்டவர்களுக்கு உயிரணுக்களின் வீரியம் மிக்க (வீரியம் மிக்க மாற்றம்) நிகழ்தகவு அதிகமாக உள்ளது.
பொதுவாக, அக்ரோமேடிக் மெலனோமாவின் வளர்ச்சியில் பல காரணிகள் ஈடுபட்டுள்ளன. இதனால், வெளிர் நிற சருமம் மற்றும் கண்கள் கொண்ட ஒருவர், சூரிய ஒளியை நீண்ட நேரம் தொடர்பு கொள்ளாமல் இருந்தால், அவருக்கு மெலனோமா என்றால் என்ன என்று தெரியாது. அதே சமயம், அழகான பழுப்பு நிறத்திலும், தோலில் ஒரு சிறிய வடுவிலும் ஆர்வம் கொண்ட அவரது கருமையான சரும நண்பர், திடீரென அறுவை சிகிச்சை நிபுணரின் மேஜையில் மெலனோமாவுடன் வரக்கூடும்.
மெலனோமா வளர்ச்சிக்கான காரணங்களைப் பொறுத்தவரை, மெலனோமாவாக சிதைவடையும் அபாயத்தைக் கொண்ட மச்சங்களை முன்கூட்டியே அகற்றுவது போன்ற ஒரு விஷயத்தில் நாம் கவனம் செலுத்தாமல் இருக்க முடியாது. மேற்கண்ட செயல்முறைக்குப் பிறகு, அதே இடத்தில் மெலனோமா உருவாகும் ஆபத்து அதிகரிக்கிறது என்று பல வாசகர்கள் தவறாக நினைக்கிறார்கள். உண்மையில், இது உண்மையல்ல. மாறாக, ஆபத்து காரணியை அகற்றுவது ஆரோக்கியமான வாழ்க்கைக்கான வாய்ப்புகளை மட்டுமே அதிகரிக்கிறது.
மச்சம் அகற்றப்பட்ட பிறகு அமெலனோடிக் மெலனோமா அறுவை சிகிச்சை செய்யப்பட்ட இடத்திற்கு அருகில் அல்லது அதிலிருந்து வெகு தொலைவில் தோன்றலாம் அல்லது தோன்றவே இல்லை. இந்த வழக்கில் தோல் புற்றுநோயின் வளர்ச்சி நெவஸை அகற்றும் அறுவை சிகிச்சையுடன் தொடர்புடையதாக இருக்காது.
அறுவை சிகிச்சையின் போது பார்டர் நெவஸின் ஒரு சிறிய பகுதி அகற்றப்படாவிட்டால் அது வேறு விஷயம். அகற்றப்பட்ட இடத்தில் செல் சிதைவு ஏற்படும் அபாயம் அதிகமாகிறது என்று நம்பப்படுகிறது, ஆனால் மச்சங்களை அகற்றுவது தொடர்பாக வீரியம் மிக்க கட்டிகள் எதுவும் இல்லை.
சுத்தமான ஹிஸ்டாலஜி மூலம் மச்சங்களை அகற்றுவது பற்றி நாங்கள் பேசுகிறோம், அதாவது புற்றுநோய் செல்களைக் கொண்டிருக்கவில்லை. இல்லையெனில், நூறு சதவீத உத்தரவாதங்களை வழங்க முடியாது.
நோய் தோன்றும்
நிறமி மெலனோமாவைப் போலவே, தோல் புற்றுநோயின் நிறமி வடிவத்தின் நோய்க்கிருமி உருவாக்கம் நன்கு புரிந்து கொள்ளப்படவில்லை. சாராம்சத்தில், தோலில் ஏற்படும் உயர்வு என்பது போதுமான அளவு மெலனின் உற்பத்தி செய்ய முடியாத மெலனோசைட்டுகளின் தொகுப்பாகும். மரபணு-மூலக்கூறு மட்டத்தில் நிகழும் செல் பிறழ்வுகள் தான் காரணம் என்று நம்பப்படுகிறது. மேலே பட்டியலிடப்பட்டுள்ள சில காரணிகளின் செல்வாக்கின் கீழ், டிஎன்ஏவின் அமைப்பு மற்றும் அதன் நொதி அமைப்பு மாறுகிறது, குரோமோசோம்களில் விதிமுறையிலிருந்து விலகல்கள் காணப்படுகின்றன, மரபணுக்களின் எண்ணிக்கை மற்றும் அவற்றின் பண்புகள் மாறுகின்றன.
மூலம், விஞ்ஞானிகள் நீண்ட காலமாக செல்களின் வீரியம் மிக்க தன்மை முறையற்ற ஊட்டச்சத்து மற்றும் சில மருந்துகளின் பயன்பாடு (ஹார்மோன் மருந்துகள், வாய்வழி கருத்தடைகள்) மூலமாகவும் ஊக்குவிக்கப்படலாம் என்பதைக் கவனித்து வருகின்றனர். உணவைப் பொறுத்தவரை, தோல் புற்றுநோயின் வளர்ச்சி விலங்கு கொழுப்புகள் மற்றும் புரதங்கள் (முக்கியமாக இறைச்சி) அதிகமாக உள்ள உணவால் ஊக்குவிக்கப்படுகிறது. வைட்டமின் ஏ மற்றும் சி மூலங்களான தாவரப் பொருட்களின் உணவில் குறைபாட்டுடன் இதே போன்ற நிலைமை காணப்படுகிறது.
அறிகுறிகள் நிறமியற்ற மெலனோமா
அக்ரோமேடிக் மெலனோமாவின் முதல் அறிகுறிகள் தோலில் ஒரு சிறிய உயரம் (டியூபர்கிள்) தோன்றுவதும் அதன் விரைவான வளர்ச்சியும் ஆகும். வெளிப்புறமாக, டியூபர்கிள் ஒரு சிறிய மருவை ஒத்திருக்கிறது, எனவே அது நீண்ட நேரம் கவனத்தை ஈர்க்காமல் போகலாம். மேலும், அதன் நிறம் தோலின் நிறத்திலிருந்து மிகவும் வேறுபட்டதல்ல.
நிறமற்ற மெலனோமாக்கள் சதை நிறமாகவும், சற்று இளஞ்சிவப்பு அல்லது வெண்மை நிறமாகவும் இருக்கலாம். நியோபிளாசம் வளரத் தொடங்கும் போது, தோலின் எபிதீலியல் அடுக்கின் கரடுமுரடான தன்மை மற்றும் உரிந்த செதில்கள் அதன் மேற்பரப்பில் தோன்றும், தோல் கரடுமுரடாகிறது. சில சந்தர்ப்பங்களில், மென்மையான விளிம்புகள் இல்லாததால், அது ஒரு வடு போல் தெரிகிறது. அழுத்தும் போது, முத்திரை அசௌகரியத்தையோ அல்லது வலியையோ ஏற்படுத்தாது, எனவே நோயாளிகள் உடலில் உள்ள புரிந்துகொள்ள முடியாத கண்டுபிடிப்பை விரைவில் மறந்துவிடுவார்கள்.
தோற்றத்திலும் வடிவத்திலும், நிறமி இல்லாத மெலனோமா ஒரு சிறிய, கிட்டத்தட்ட தட்டையான உயரத்தை ஒத்திருக்கலாம், நிறமற்ற மச்சத்தை ஒத்திருக்கலாம், அல்லது அது ஒரு குவிமாடம் வடிவ அமைப்பைக் கொண்டிருக்கலாம் (முடிச்சு அல்லது முடிச்சு நிறமி இல்லாத மெலனோமா). இரண்டாவது வழக்கில், செல் வளர்ச்சி செங்குத்தாக நிகழ்கிறது, அதாவது மெலனோமா அகலத்தில் வளராது, ஆனால் உயரத்தில் வளரும். வழக்கமான தட்டையான மெலனோமாக்கள் அளவில் சிறியவை, அதே சமயம் முடிச்சு மெலனோமா அதிக அளவு மற்றும் பெரியதாக இருக்கலாம்.
நிறமியற்ற மெலனோமாவின் ஒரு தனித்துவமான அம்சம் அதன் பாகங்களின் சீரற்ற வளர்ச்சியாகும், இதன் காரணமாக வெளியில் இருந்து சுருக்கத்தின் குறிப்பிடத்தக்க சமச்சீரற்ற தன்மை காணப்படுகிறது. ஒரு தட்டையான நியோபிளாஸின் விளிம்புகள் பொதுவாக சீரற்றதாக இருக்கும், மேலும் நிறமி சீரற்றதாக இருக்கும்.
விதிவிலக்கு என்பது நிறமி மெலனோமாவின் முடிச்சு வடிவமாகும், இது ஒரு குவிமாடம் வடிவ, லேசான, சற்று கரடுமுரடான அல்லது மருக்கள் நிறைந்த நியோபிளாசம் ஆகும், இது சமச்சீர் வடிவம் மற்றும் சீரான நிறத்தைக் கொண்டுள்ளது.
மெலனோமா வளரும்போது, அது அசௌகரியத்தை ஏற்படுத்தத் தொடங்குகிறது. அது வலிக்கவும் அரிப்பு ஏற்படவும் தொடங்கலாம். முடிச்சு இருக்கும் இடத்திலும் அதைச் சுற்றியும் திசுக்களின் சிவத்தல் மற்றும் வீக்கம் காணப்படுகிறது. மெலனோமாவின் மேற்பரப்பு பெரும்பாலும் விரிசல் மற்றும் இரத்தப்போக்கு ஏற்படத் தொடங்குகிறது, மேலும் அதன் மீது சிறிய புண்கள் உருவாகின்றன. இது நோயின் முன்னேற்றத்தையும், சிகிச்சையளிப்பது மிகவும் கடினமான பிந்தைய நிலைகளுக்கு மாறுவதையும் குறிக்கிறது.
ஆரம்பத்தில் கட்டியில் முடிகள் இருந்து, பின்னர் அவை உதிரத் தொடங்கினால், இதுவும் ஒரு ஆபத்தான அறிகுறியாகும், இது செயல்முறையின் வீரியம் மிக்க தன்மையைக் குறிக்கிறது. பெரும்பாலும், நியோபிளாஸத்திற்கு அருகில் நிணநீர் முனைகளின் அதிகரிப்பும் குறிப்பிடப்படுகிறது.
நிலைகள்
மெலனோமாவின் வகை மற்றும் நோயாளியின் நிலை ஆகியவை வீரியம் மிக்க செயல்முறையின் வளர்ச்சியின் கட்டத்தைப் பொறுத்தது. தோல் புற்றுநோயின் 4 நிலைகளை வேறுபடுத்துவது வழக்கம்:
- மெலனோமாவின் முதல் அல்லது ஆரம்ப கட்டம், மேல்தோலின் மேல் அடுக்குகளில் அமைந்துள்ள, 2 மிமீக்கு மேல் தடிமன் இல்லாத குவிந்த, வலியற்ற கட்டியின் தோலில் தோன்றுவதன் மூலம் வகைப்படுத்தப்படுகிறது.
- இரண்டாவது கட்டம், நியோபிளாசம் தடிமனாகி, சருமத்தின் மேல் அடுக்குகளில் ஆழமாக ஊடுருவி, ஆனால் மெட்டாஸ்டேஸ்கள் கண்டறியப்படவில்லை.
- மூன்றாவது கட்டத்தில், டியூபர்கிளின் மேற்பரப்பில் உள்ள தோல் உரிக்கவும், விரிசல் ஏற்படவும், இரத்தப்போக்கு ஏற்படவும் தொடங்குகிறது, மேலும் நிணநீர் முனைகளின் அதிகரிப்பு குறிப்பிடப்படுகிறது, இது புற்றுநோய் செல்கள் நிணநீர் மண்டலத்தில் ஊடுருவுவதைக் குறிக்கிறது.
- மெலனோமாவின் கடைசி நான்காவது நிலை, உடலின் பல்வேறு உறுப்புகள் மற்றும் அமைப்புகளுக்கு மெட்டாஸ்டேஸ்கள் பரவுவதாகும். நிறமியற்ற மெலனோமா கடைசி கட்டத்தில் எப்படி இருக்கும்? இது ஒரு சீரற்ற மருக்கள் நிறைந்த மேற்பரப்பைக் கொண்ட ஒரு முத்திரை, சில நேரங்களில் 3 அல்லது அதற்கு மேற்பட்ட சென்டிமீட்டர்களை எட்டும், துல்லியமான இரத்தக்கசிவுகள் மற்றும் புண்களுடன் ஒரு செதில் மேலோட்டத்தால் மூடப்பட்டிருக்கும். அதைச் சுற்றி ஆரோக்கியமான தோலின் ஒரு ஹைபர்மிக் பகுதி உள்ளது. முத்திரை நிலையான அசௌகரியத்தை ஏற்படுத்துகிறது: இது வலிக்கிறது மற்றும் அரிப்பு ஏற்படுகிறது. நிறத்தில், அது இளஞ்சிவப்பு நிறமாக இருக்கலாம் அல்லது, முடிச்சு வடிவத்தில், கிட்டத்தட்ட கருப்பு நிறத்தைப் பெறலாம்.
பெரும்பாலும், நிறமியற்ற மெலனோமா நோயின் 3 அல்லது 4 ஆம் கட்டத்தில் கூட கண்டறியப்படுகிறது, ஏனெனில் அதற்கு முன்பு அது எந்த வகையிலும் தன்னை வெளிப்படுத்தாமல் போகலாம், பாதிப்பில்லாத மருவைப் போன்றது. நோயின் 4 ஆம் கட்டத்தில் உயிர்வாழ்வது கிட்டத்தட்ட பூஜ்ஜியமாகும். ஆனால் முந்தைய கட்டத்தில் மெலனோமாவை அகற்றுவது கூட சிறிது நேரத்திற்குப் பிறகு நோய் திரும்பாது, ஆனால் வேறு இடத்தில் இருக்கும் என்று உத்தரவாதம் அளிக்காது.
படிவங்கள்
நாம் ஏற்கனவே புரிந்து கொண்டபடி, அக்ரோமாடிக் மெலனோமா வெவ்வேறு வடிவங்களைக் கொண்டிருக்கலாம், மேலும் அதன் அறிகுறிகள் நோயின் கட்டத்தைப் பொறுத்தது. அக்ரோமாடிக் மெலனோமாவின் 2 பொதுவான வகைகளைக் கருத்தில் கொள்வோம்:
- மேலோட்டமாக பரவும் வகை. நிறமி நியோபிளாம்கள் மற்றும் தீவிர நிறமி இல்லாமல் தோலில் எழுந்தவை ஆகிய இரண்டிற்கும் பொதுவான மெலனோமா வடிவம். இது மெலனோமாவின் 4 நிகழ்வுகளில் தோராயமாக 3 இல் கண்டறியப்படுகிறது.
இந்த மெலனோமா, சீரற்ற நிறம் மற்றும் அமைப்பு, சீரற்ற விளிம்புகள் மற்றும் ஒப்பீட்டளவில் மெதுவான வளர்ச்சியுடன் ஒரு தகடு போல் தெரிகிறது. இது தோலின் மேலோட்டமான அடுக்குகளில் சுமார் 4-5 ஆண்டுகள் இருக்கலாம், பின்னர் ஆழமாகச் சென்று, பல்வேறு உறுப்புகளுக்கு மெட்டாஸ்டாசிஸைஸ் செய்யலாம்.
ஆண்களில், இத்தகைய மெலனோமாக்கள் முக்கியமாக கைகளில், பெண்களில் - கால்களில் தோன்றும்.
- முடிச்சு வகை. இது மிகவும் குறைவாகவே காணப்படுகிறது, ஆனால் விரைவாக வளரும் தன்மை காரணமாக இது மிகவும் ஆக்ரோஷமாகக் கருதப்படுகிறது. இது பெரும்பாலும் மச்சங்கள் இல்லாத இடங்களில் தோன்றும். நோய் முன்னேறும்போது பப்புல் வடிவ நியோபிளாசம் லேசானதாக இருக்கலாம், ஆனால் பெரும்பாலும் அது கருமையான நிறமாக மாறும். இது விரைவாக அளவு அதிகரிக்கிறது (சில மாதங்களில்), புண்கள் மற்றும் இரத்தப்போக்கு தொடங்குகிறது.
மெலனோமாவின் முடிச்சு வடிவம் முகம், கழுத்து, முதுகு மற்றும் உடலின் பிற பகுதிகளிலும் ஏற்படலாம். இந்த நோயின் வடிவம் பெண்களை விட ஆண்களில் சற்று அதிகமாகவே காணப்படுகிறது.
முடிச்சு மெலனோமாவின் துணை வகை அதன் டெஸ்மோபிளாஸ்டிக் மாறுபாடு ஆகும், இது ஒரு கடினமான, ஒழுங்கற்ற வடிவ முனை போல தோற்றமளிக்கிறது, இது ஒரு வடு அல்லது சிகாட்ரைஸை வலுவாக ஒத்திருக்கிறது. இந்த வகையான மெலனோமாவைக் கண்டறிவது மிகவும் கடினம், ஏனெனில் மேலோட்டமான பயாப்ஸி கூட ஒரு கெலாய்டு அல்லது டெர்மடோஃபைப்ரோமாவை நோக்கிச் சாய்ந்துவிடும், அவை புற்றுநோயியல் உடன் எந்த தொடர்பும் இல்லை.
சிக்கல்கள் மற்றும் விளைவுகள்
அமெலனோடிக் மெலனோமா மிகவும் நயவஞ்சகமான புற்றுநோயியல் நோய்களில் ஒன்றாகும். மற்ற தோல் நோய்களைப் போல மாறுவேடமிட்டு, நோயாளியின் உடலை முற்றிலுமாக முடக்கும் வரை, பல்வேறு உறுப்புகள் மற்றும் அமைப்புகளைப் பாதிக்கும் வரை, சந்தேகத்திற்கு இடமில்லாத நபரின் உடலில் ஒட்டுண்ணியாகி, நோய் எதிர்ப்பு சக்தியைக் குறைத்து, நபருக்கு எந்த வாய்ப்பும் இல்லாமல் போகும்.
ஆரம்ப கட்டங்களில் நோயின் வெளிப்படையான அறிகுறிகள் இல்லாததால், மெலனோமா அமைதியாக முன்னேறி, வளர்ந்து, அதன் நோயியல் ரீதியாக மாற்றப்பட்ட செல்கள் உடல் முழுவதும் பரவுகின்றன, அங்கு அவை மீண்டும் கட்டுப்பாடில்லாமல் பிரிந்து பல்வேறு உறுப்புகளின் செயல்பாட்டை சீர்குலைக்கின்றன. நிறமியற்ற மெலனோமாவின் மெட்டாஸ்டேஸ்கள், அதன் இருப்பிடத்தைப் பொறுத்து, நிணநீர் மண்டலம், மூளை, கர்ப்பப்பை வாய்ப் பகுதி, நுரையீரல், எலும்புகள் மற்றும் பிற மனித உறுப்புகள் மற்றும் அமைப்புகளில் காணப்படுகின்றன.
புற்றுநோய் செல்கள் உடல் முழுவதும் நிணநீர் மண்டலத்தால் கொண்டு செல்லப்படுகின்றன. அசாதாரண சுருக்கத்தின் பின்னணியில் பெரிதாக்கப்பட்ட நிணநீர் முனையங்கள் மெட்டாஸ்டாஸிஸ் செயல்முறையின் தொடக்கத்தைக் குறிக்கின்றன. மெட்டாஸ்டேஸ்கள் இல்லாத கட்டியை முழுவதுமாக அகற்ற முடிந்தால், மெட்டாஸ்டேஸ்கள் மூலம் புற்றுநோயை சிகிச்சையளிப்பது மிகவும் கடினம், ஏனெனில் புற்றுநோய் செல்கள் எந்த நேரத்திலும் வெவ்வேறு உறுப்புகளில் தோன்றக்கூடும்.
இந்த விஷயத்தில் கதிர்வீச்சு மற்றும் கீமோதெரபி மிகவும் பயனுள்ளதாக இல்லை. பெரும்பாலான சந்தர்ப்பங்களில், அவை செயல்முறையை சிறிது மெதுவாக்க அனுமதிக்கின்றன, ஆனால் முழுமையான சிகிச்சை பற்றிய பேச்சு எதுவும் இல்லை. நோயாளி விரைவில் அல்லது பின்னர் இறந்துவிடுகிறார்.
கண்டறியும் நிறமியற்ற மெலனோமா
தோல் புற்றுநோயைக் கண்டறிவது அவ்வளவு எளிதானது அல்ல, மேலும் மெலனோமா நிறமி நெவஸின் பின்னணியில் உருவாகிறதா அல்லது மாறாத திசுக்களின் மேற்பரப்பில் உருவாகிறதா என்பது முக்கியமல்ல. முதல் வழக்கில், நோயின் ஆரம்ப கட்டத்தில், இது ஒரு பொதுவான மச்சத்தை ஒத்திருக்கிறது, இரண்டாவது கட்டத்தில் - ஒரு மரு அல்லது லிபோமா. இந்த காரணத்திற்காகவே, மாற்றப்பட்ட திசுக்களின் பகுதிகளைக் கண்டறிந்த பிறகு, மக்கள் மருத்துவரிடம் ஓட அவசரப்படுவதில்லை மற்றும் அவர்களின் தோற்றத்தை புற்றுநோயுடன் தொடர்புபடுத்துவதில்லை.
மெலனோமாவின் ஆபத்துகள் குறித்து இணையத்தில் எவ்வளவு சொன்னாலும், நிஜ வாழ்க்கையில் இந்த நோய் மிகவும் அரிதானது. நோய்வாய்ப்படும் நிகழ்தகவு குறைவாக இருந்தால், அவர்களின் தீய விதி நிச்சயமாக அவர்களை கடந்து செல்லும் என்று நம்பும் மக்களை இது இன்னும் நிம்மதியாக்குகிறது.
மெலனோமாவை உடனடியாக அடையாளம் காணும் வாய்ப்புகள் மிகக் குறைவு. உதாரணமாக, ஒரு நோயாளியின் தோலில் ஒரு சிறிய சதை நிற கட்டியைக் காணும் ஒரு சிகிச்சையாளர், அந்த நபரை எந்த வகையிலும் தொந்தரவு செய்யாத நிலையில், அதன் தோற்றத்தை புற்றுநோயின் தொடக்கத்துடன் ஒப்பிட வாய்ப்பில்லை. நோயாளி கட்டி வளரத் தொடங்கியிருப்பதை வலியுறுத்தவில்லை என்றால், ஒரு தோல் மருத்துவர் கூட நிறமற்ற கட்டியை மருவுடன் குழப்பக்கூடும்.
தோலில் சந்தேகத்திற்கிடமான முத்திரைகள் அதிகரிக்கும் போக்கைக் கொண்டிருந்தால், உடனடியாக ஒரு தோல்-புற்றுநோய் நிபுணரைத் தொடர்புகொள்வது மிகவும் தர்க்கரீதியானது. இந்த விஷயத்தில் ஆபத்தான அறிகுறிகள் (FIGARO விதி):
- வடிவம். ஒரு தட்டையான நியோபிளாசம் தோலின் மேற்பரப்பிற்கு மேலே உயர்கிறது, அதாவது வடிவத்தை மாற்றுகிறது.
- அளவு மற்றும் பிற அளவுருக்களில் மாற்றம். கட்டி வளர்ந்து அதன் தோற்றத்தை மாற்றுகிறது.
- எல்லைகள். முத்திரை ஆரம்பத்தில் மென்மையான வெளிப்புறங்களைக் கொண்டிருந்தால், காலப்போக்கில் எல்லைகள் மங்கலாகி, விளிம்புகள் ஒழுங்கற்ற மற்றும் தெளிவற்ற வடிவத்தைப் பெறுகின்றன.
- சமச்சீரற்ற தன்மை. உடலில் உள்ள ஒரு வீக்கத்தை நீங்கள் மனதளவில் பாதியாகப் பிரித்தால், ஒரு பாதி தடிமன் மற்றும் வடிவத்தில் மற்றொன்றிலிருந்து குறிப்பிடத்தக்க அளவில் வேறுபடும்.
- அளவு. கட்டி வளர்வது மட்டுமல்லாமல், அது மிகப் பெரியதாகவும் மாறும்.
- நிறம். பின்வருபவை ஆபத்தானதாக இருக்க வேண்டும்: நியோபிளாஸின் சீரற்ற நிறம், பிற வண்ணங்களின் சேர்க்கைகளின் தோற்றம், சிவப்பு அல்லது அடர் விளிம்பு உருவாக்கம்.
உங்கள் பிரச்சினையுடன் ஒரு மருத்துவரைத் தொடர்பு கொள்ளும்போது, விசித்திரமான கட்டி எப்போது தோன்றியது, அது எவ்வாறு நடந்துகொண்டது, எப்போது, எவ்வளவு சுறுசுறுப்பாக வளரத் தொடங்கியது, குடும்பத்தில் புற்றுநோய் வழக்குகள் இருந்ததா போன்றவற்றை நீங்கள் அவரிடம் சொல்ல வேண்டும். மருத்துவர் நிச்சயமாக இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகளை பரிந்துரைப்பார், இது நோயாளியின் உடல் நிலை மற்றும் இரத்தத்தில் கட்டி குறிப்பான்கள் (புரத மூலக்கூறுகள், புற்றுநோய் செல்களின் கழிவுப்பொருட்கள்) இருப்பதைப் பற்றிய தகவல்களை வழங்கும். நியோபிளாஸின் மேற்பரப்பில் புண்கள் இருந்தால், சேதமடைந்த மேற்பரப்பில் இருந்து ஒரு ஸ்மியர் சைட்டோலாஜிக்கல் பகுப்பாய்விற்கு எடுக்கப்படும்.
நிறமியற்ற மெலனோமாவின் விஷயத்தில், நிர்வாணக் கண்ணால் நியோபிளாஸின் தன்மையைக் கண்டறிவது மிகவும் கடினம். கணினித் திரையில் சந்தேகிக்கப்படும் மெலனோமாவின் பெரிதாக்கப்பட்ட படத்தின் வெளியீட்டைக் கொண்டு டெர்மடோஸ்கோப்பைப் பயன்படுத்தி சுருக்கத்தை ஆராய்வதன் மூலம் நோயின் கருவி நோயறிதல் தொடங்குகிறது. சில நேரங்களில் இந்த நோக்கங்களுக்காக ஒரு எபிலுமினசென்ட் நுண்ணோக்கி பயன்படுத்தப்படுகிறது, இது மேல்தோலின் கீழ் உள்ள நியோபிளாஸின் நிலையைப் பார்க்க அனுமதிக்கிறது.
பெரிதாக்கப்பட்ட நிணநீர் முனையங்கள் காணப்பட்டால், சிண்டிகிராபி அல்லது ரேடியோஐசோடோப் பரிசோதனை, மற்றும் சில சந்தர்ப்பங்களில், நிணநீர் முனையின் அறுவை சிகிச்சை பயாப்ஸி, புற்றுநோய் செல்களின் ஊடுருவல் மற்றும் பிரிவுடன் அதன் தொடர்பை அடையாளம் காண உதவும்.
கட்டி திசுக்களின் பயாப்ஸி கூடுதல் தகவல்களை வழங்கக்கூடும், ஆனால் அது எப்போதும் சாத்தியமில்லை. உதாரணமாக, தோல் புற்றுநோயின் தீவிரமான முடிச்சு வடிவத்தின் விஷயத்தில், அறுவை சிகிச்சைக்கு முன் பயாப்ஸி செய்ய முடியாது, ஏனெனில் இது ஏற்கனவே வேகமாக வளர்ந்து வரும் கட்டியின் விரைவான வளர்ச்சியை ஏற்படுத்தும். பெரும்பாலும், ஒரு பயாப்ஸி, பின்னர் பாதிக்கப்பட்ட பகுதியிலிருந்து எடுக்கப்பட்ட திசுக்களின் ஹிஸ்டாலஜிக்கல் பகுப்பாய்வு, கட்டியை அகற்ற அறுவை சிகிச்சைக்குப் பிறகு செய்யப்படுகிறது. அறுவை சிகிச்சையின் போது ஆய்வுக்கான பொருள் உடனடியாக எடுக்கப்படுகிறது.
நோயறிதல் நியோபிளாஸில் புற்றுநோய் செல்கள் இருப்பதை உறுதிசெய்தால், பல்வேறு உறுப்புகளில் மெட்டாஸ்டேஸ்கள் உள்ளதா எனப் பரிசோதிப்பது அவசியமாகிறது. இந்த நோக்கத்திற்காக, பின்வருவனவற்றை பரிந்துரைக்கலாம்:
- அல்ட்ராசவுண்ட் பரிசோதனை,
- கணக்கெடுப்பு ரேடியோகிராபி,
- மூளையின் கணினி அல்லது காந்த அதிர்வு இமேஜிங் போன்றவை.
வீரியம் மிக்க செல்கள் பரவும் அனைத்து வழிகளையும் அடையாளம் கண்டு, நோயின் கட்டத்தை துல்லியமாக தீர்மானிப்பது முக்கியம். இந்த அளவுருக்களின் அடிப்படையில் தேர்ந்தெடுக்கப்பட்ட சிகிச்சை திட்டத்தை இது தீர்மானிக்கிறது.
மெலனோமாவைக் கண்டறிவதற்கான கூடுதல் குறிப்பிட்ட முறைகள் பின்வருமாறு:
- லிம்போகிராபி மற்றும் தெர்மோகிராபி (ஒரு தெர்மோகிராமில், நோயின் பகுதியில் அதிகரித்த வளர்சிதை மாற்ற செயல்முறைகளால் ஏற்படும் திசுக்களுக்குள் அதிகரித்த வெப்பநிலை காரணமாக மெலனோமா ஒரு ஒளி இடமாகத் தோன்றும்),
- கதிரியக்க பாஸ்பரஸைப் பயன்படுத்தி கதிரியக்க ஐசோடோப்பு கண்டறிதல் (செயலில் உள்ள செல் பிரிவின் பகுதியில் பாஸ்பரஸ் அதிகமாகக் குவிகிறது),
- யக்ஷா எதிர்வினைக்கான சிறுநீர் பகுப்பாய்வை நடத்துதல் (புற்றுநோய் நோயாளிகளில், ஐந்து சதவீத இரும்பு குளோரைடு கரைசலின் வடிவத்தில் சிறுநீரில் ஒரு ஆக்ஸிஜனேற்றியைச் சேர்ப்பது சோதனைக் குழாயின் அடிப்பகுதியில் ஒரு சாம்பல் நிற மேகத்தின் தோற்றத்தை ஏற்படுத்துகிறது).
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
நிறமியற்ற மெலனோமாவிற்கான வேறுபட்ட நோயறிதல் பொதுவான மருக்கள் மற்றும் பிற தீங்கற்ற தோல் நியோபிளாம்களுடன் மேற்கொள்ளப்படுகிறது. ஆனால் பொதுவாக அனைத்து புள்ளிகளும் அறுவை சிகிச்சை தலையீட்டிற்கு முன் அல்லது பின் மேற்கொள்ளப்பட்ட ஹிஸ்டாலஜிக்கல் பரிசோதனையின் விளைவாக வைக்கப்படுகின்றன.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை நிறமியற்ற மெலனோமா
மெலனோமாவின் வகையைப் பொருட்படுத்தாமல், அதன் சிகிச்சைக்கு மருத்துவர்களின் போதுமான திறமையும் எச்சரிக்கையும் தேவை. நிறமியற்ற மெலனோமா, குறிப்பாக அதன் முடிச்சு வடிவம், மெட்டாஸ்டேஸ்கள் வேகமாக வளர்ச்சி மற்றும் பரவுவதற்கு வாய்ப்புள்ளது என்பதால், இந்த விஷயத்தில் தாமதம் ஏற்றுக்கொள்ள முடியாதது. தோல் புற்றுநோய்க்கான சிகிச்சையானது மருத்துவ நிபுணர்களின் பங்கேற்புடன் ஒரு சிறப்பு மருத்துவ நிறுவனத்தில் மட்டுமே மேற்கொள்ளப்பட வேண்டும்.
நோயறிதல் சோதனைகள் தோல் கட்டியில் உள்ள வீரியம் மிக்க செல்களைக் கண்டறியவில்லை என்றால், ஆயினும்கூட, நியோபிளாசம் சாத்தியமான சிதைவின் அடிப்படையில் மருத்துவருக்கு ஆபத்தானதாகத் தோன்றினால், தோல்வியுற்ற மெலனோமாவை அகற்றுவது பின்வரும் முறைகளில் ஒன்றைப் பயன்படுத்தி பரிந்துரைக்கப்படலாம்:
- தெர்மோ- மற்றும் எலக்ட்ரோகோகுலேஷன் (அதிக வெப்பமான உலோக வளையம் அல்லது மின்னோட்டத்துடன் நியோபிளாஸை காடரைசேஷன் செய்தல்),
- லேசர் மற்றும் வேதியியல் அழிவு (லேசர் அல்லது ஆக்கிரமிப்பு இரசாயனங்கள் பயன்படுத்தி தோல் குறைபாடுகளை நீக்குதல்)
- கிரையோடெஸ்ட்ரக்ஷன் (திரவ நைட்ரஜனைப் பயன்படுத்தி மெலனோமா போன்ற அமைப்புகளை உறைய வைப்பது)
- கதிரியக்க அறுவை சிகிச்சை முறை - 10 ஹெர்ட்ஸ் மற்றும் அதற்கு மேற்பட்ட அலைகளைப் பயன்படுத்தி நியோபிளாம்களை ஆக்கிரமிப்பு இல்லாமல் அகற்றுதல்.
நோயின் ஆரம்ப கட்டங்களில் மெலனோமாவை எதிர்த்துப் போராடவும் அதே முறைகளைப் பயன்படுத்தலாம். துரதிர்ஷ்டவசமாக, நிறமியற்ற மெலனோமா இந்த கட்டத்தில் மிகவும் அரிதாகவே கண்டறியப்படுகிறது, எனவே அறுவை சிகிச்சை சிகிச்சை மெலனோமாவை அகற்றுவதற்கான மிகவும் பிரபலமான முறையாகக் கருதப்படுகிறது.
நோயியலின் 1 மற்றும் 2 நிலைகளில் ஸ்கால்பெல் அல்லது மின்சார கத்தியைப் பயன்படுத்தி மெலனோமாவை அகற்றலாம். அறுவை சிகிச்சையின் போது, அறுவை சிகிச்சை நிபுணர் நியோபிளாசம் பகுதியில் தோலை வெட்டி, குறைந்தது 5 செ.மீ ஆரோக்கியமான திசுக்களைப் பிடிக்கிறார். நிணநீர் நாளங்கள் மெலனோமா பகுதி வழியாகச் சென்றால், நிணநீர் ஓட்டத்தின் திசையில் உள்ள உள்தள்ளல் குறைந்தது 7 செ.மீ இருக்க வேண்டும். முகத்தில் மெலனோமா கண்டறியப்பட்டால், கீறல் அவ்வளவு பெரியதாக இருக்காது, நோயால் பாதிக்கப்படாத தோலில் சுமார் 3 செ.மீ மட்டுமே பிடிக்கப்படும்.
மெலனோமாவின் விளிம்பிலிருந்து வரும் விளிம்பின் அளவு அறுவை சிகிச்சைக்குப் பிறகு உயிர்வாழும் விகிதத்தைப் பாதிக்காது என்று சமீபத்திய WHO ஆய்வுகள் காட்டுகின்றன, அதாவது அழகு காரணங்களுக்காக அதைக் குறைக்கலாம். பரிந்துரைக்கப்பட்ட விளிம்பு கட்டியின் தடிமனைப் பொறுத்தது:
- 1 மிமீக்கும் குறைவாக - ½-1 செமீ பின்வாங்கினால் போதும்,
- 1 முதல் 2 மிமீ வரை - பின்வாங்கல் 2 செ.மீ.,
- பெரிய மெலனோமாவுக்கு 2 அல்லது அதற்கு மேற்பட்ட சென்டிமீட்டர் ஆரோக்கியமான திசுக்களைப் பிடிக்க வேண்டும்.
நோயின் ஆரம்ப கட்டங்களில் மெலனோமா தோலின் மேல் அடுக்குகளில் மட்டுமே அமைந்திருந்தாலும், அதன் அகற்றுதல் தோலடி திசு மற்றும் தசைகளுக்கு இடையிலான இணைப்பு திசு (ஃபாசியா) வரை அதிக ஆழத்திற்கு மேற்கொள்ளப்படுகிறது. திசுப்படலத்தை அகற்றுவதா இல்லையா என்பது மருத்துவரால் தனிப்பட்ட அடிப்படையில் தீர்மானிக்கப்படுகிறது.
நாம் பார்க்க முடியும் என, ஒரு சிறிய மெலனோமாவை அகற்றிய பிறகும், ஒரு பெரிய ஆழமான காயம் உள்ளது, இது தோல் ஒட்டு மூலம் மட்டுமே மூடப்படும். உள்ளூர் திசுக்களை நகர்த்துவதன் மூலமோ அல்லது இலவச மடல் ஒட்டு மூலம் காயத்தை மூடலாம். கட்டி கால்விரல்கள் அல்லது விரல்களின் பகுதியில் அமைந்திருந்தால், விரல்களை வெட்டுவது குறிக்கப்படுகிறது. எக்ஸ்டார்டிகுலேஷன் முறை மிகக் குறைவாகவே பயன்படுத்தப்படுகிறது, குறைந்த இரத்த இழப்புடன்.
கட்டியை மிகவும் கவனமாக அகற்ற வேண்டும், அதை சேதப்படுத்தாமல் இருக்க முயற்சி செய்ய வேண்டும். கட்டி சேதமடைந்தால், புற்றுநோய் செல்கள் உடல் முழுவதும் விரைவாக பரவத் தொடங்கும் (ஒரு வகையான சுய-பாதுகாப்பு முறை) என்பதால் இந்தத் தேவை ஏற்படுகிறது. புற்றுநோய் செல்கள் குவியும் பகுதியில் காயம் ஏற்படுவதைத் தவிர்க்க, அது அயோடின் கரைசலில் நனைத்த ஒரு துடைக்கும் துணியால் மூடப்பட்டிருக்கும், இது நூல்களால் தோலில் இணைக்கப்பட்டுள்ளது.
இந்த சிகிச்சை முறையைப் பயன்படுத்துவதற்கு மயக்க மருந்து நிர்வாகம் தேவைப்படுகிறது. எனவே, அறுவை சிகிச்சைக்கு முன் மயக்க மருந்துகளின் சகிப்புத்தன்மை குறித்த ஆய்வு கட்டாயமாகும்.
நிலை 3 நிறமியற்ற மெலனோமாவின் சந்தர்ப்பங்களில், கட்டியை அகற்றுவதன் மூலம் மருத்துவர்கள் சமாளிக்க மாட்டார்கள். நாங்கள் பிராந்திய நிணநீர் முனைகளைப் பற்றிப் பேசுகிறோம், அங்கு புற்றுநோய் செல்கள் ஊடுருவி குவிந்துவிடும். நிணநீர் முனைகள் தொட்டுணரக்கூடியதாக இருந்தால் (பெரிதாக இருந்தாலும், வலி இல்லை) அவை அகற்றப்படுகின்றன.
முன்னதாக, நிணநீர் முனையங்கள் பெரிதாக இல்லாவிட்டாலும், அவற்றை முன்கூட்டியே அகற்றுவது பொதுவான நடைமுறையாக இருந்தது. காரணம், கால் பகுதி நோயாளிகளில், தொட்டுணர முடியாத நிணநீர் நாளங்களில் கூட புற்றுநோய் செல்கள் காணப்பட்டன. இருப்பினும், இந்த சூழ்நிலையில், நிணநீர் முனையங்கள் அகற்றப்படாதவர்களின் சிகிச்சை விளைவுகளிலிருந்து சிகிச்சை விளைவு பெரிதும் வேறுபட்டதாக இல்லை.
இன்று, கட்டி வளர்ச்சி காரணமாக நிணநீர் முனையங்கள் பெரிதாகும்போது மட்டுமே நிணநீர் முனையங்களை அகற்றுதல் (லிம்பேடனெக்டோமி) செய்யப்படுகிறது, மேலும் கட்டி சருமத்தில் ஆழமாகப் பதிந்திருக்கும் போது குறைவாகவே செய்யப்படுகிறது.
மிகவும் கடினமான சூழ்நிலை நிலை 4 மெலனோமாவில் உள்ளது. இருப்பினும், நோயின் இந்த நிலை நடைமுறையில் குணப்படுத்த முடியாததாகக் கருதப்பட்டாலும், அத்தகைய நோயாளிகளின் ஆயுட்காலம் ஓரளவு அதிகரிக்கவும் அவர்களின் துன்பத்தைத் தணிக்கவும் ஒரு குறிப்பிட்ட வாய்ப்பு உள்ளது. நிச்சயமாக, இது ஒரு விலையுயர்ந்த சிகிச்சையாகும், ஏனெனில் மெலனோமா மற்றும் அதன் மெட்டாஸ்டேஸ்களை அறுவை சிகிச்சை மூலம் அகற்றுவதோடு கூடுதலாக, கீமோதெரபி மற்றும் கதிர்வீச்சு சிகிச்சையின் படிப்புகள் மேற்கொள்ளப்படுகின்றன, அத்துடன் மோனோக்ளோனல் ஆன்டிபாடிகளைப் பயன்படுத்தி சிறப்பு புற்றுநோய் சிகிச்சையும் மேற்கொள்ளப்படுகிறது.
இந்த வழக்கில் அறுவை சிகிச்சை சிகிச்சையானது ஒற்றை மெட்டாஸ்டேஸ்களை அகற்றுவதற்கும், நோயின் அறிகுறிகளைப் போக்குவதற்கும், கீமோதெரபியை மேம்படுத்த புற்றுநோய் செல்களின் எண்ணிக்கையைக் குறைப்பதற்கும் மேற்கொள்ளப்படுகிறது.
கூர்மையாக வரையறுக்கப்பட்ட விளிம்புகளைக் கொண்ட பெரிய மெலனோமா, விரைவான கட்டி வளர்ச்சி, காயத்தைச் சுற்றியுள்ள அதன் மேற்பரப்பில் புண்கள் மற்றும் தடிப்புகள் தோன்றுதல், அதே போல் கட்டியானது நியோபிளாஸை அகற்றுவது கடினமாக இருக்கும் இடங்களில் அமைந்திருக்கும் போது, கூட்டு சிகிச்சை மேற்கொள்ளப்படுகிறது, இது கதிர்வீச்சு சிகிச்சை மற்றும் அறுவை சிகிச்சை சிகிச்சையின் கலவையாகும்.
நெருக்கமான எக்ஸ்ரே சிகிச்சையில் கதிர்வீச்சின் ஆரம்ப அளவு 5 சாம்பல் நிறமாகும். இந்த செயல்முறை தினமும் 5 நாட்களுக்கு செய்யப்படுகிறது, ஒவ்வொரு 2 நாட்களுக்கும் மீண்டும் மீண்டும் படிப்புகள் செய்யப்படுகின்றன. கதிர்வீச்சின் குறைந்தபட்ச மொத்த அளவு 60 சாம்பல் நிறமாகும், அதிகபட்சம் 120 சாம்பல் நிறமாகும். வீக்கம் தணிந்த பிறகு, அறுவை சிகிச்சை செய்யலாம்.
கதிர்வீச்சு சிகிச்சையானது அதன் குறைந்த செயல்திறன் காரணமாக மெலனோமாவிற்கு தனிமைப்படுத்தலில் பயன்படுத்தப்படுவதில்லை. கொள்கையளவில், மெலனோமா ரசாயனங்களின் விளைவுகளுக்கு மிகவும் உணர்திறன் கொண்டதல்ல, இருப்பினும், தொலைதூர மெட்டாஸ்டேஸ்கள் கண்டறியப்படும்போது, அது புற்றுநோய் சிகிச்சையின் கூடுதல் முறையாகப் பயன்படுத்தப்படுகிறது. இருப்பினும், இந்த முறையைப் பயன்படுத்துவதன் மூலம் 4-5 நோயாளிகளில் 1 பேருக்கு மட்டுமே முன்னேற்றத்தை எதிர்பார்க்க முடியும்.
கீமோதெரபி பொதுவாக மெலனோமாவின் உள்ளூர் வடிவங்கள் (உதாரணமாக, அமெலனோடிக் மெலனோமா), கைகால்களில் மீண்டும் மீண்டும் வரும் புற்றுநோய் மற்றும் மூளை மற்றும் எலும்புகளுக்கு மெட்டாஸ்டேஸ்கள் உள்ள நோயாளிகளுக்குப் பயன்படுத்தப்படுகிறது. இந்த சந்தர்ப்பங்களில், கதிர்வீச்சு சிகிச்சைக்குப் பிறகு சில முன்னேற்றங்களும் சாத்தியமாகும்.
எந்தவொரு புற்றுநோய் நோயும் முதன்மையாக நோய் எதிர்ப்பு சக்தி குறைவதால் ஏற்படுகிறது, இது உடலை நோயை எதிர்த்துப் போராட அனுமதிக்காது, கீமோதெரபி சிகிச்சையுடன் (நோயெதிர்ப்பு மண்டலத்திற்கு கூடுதல் அடி) கூடுதலாக, நோயெதிர்ப்பு சிகிச்சை இம்யூனோஸ்டிமுலண்டுகள் மற்றும் மோனோக்ளோனல் ஆன்டிபாடிகளைப் பயன்படுத்தி தீவிரமாகப் பயன்படுத்தப்படுகிறது.
புற்றுநோய்க்கான வைட்டமின்களை நோயெதிர்ப்பு சிகிச்சைக்கு கூடுதலாக பரிந்துரைக்கலாம். தாங்களாகவே, அவை நோய் சிகிச்சையில் சிறப்புப் பங்கைக் கொண்டிருக்கவில்லை.
மெலனோமா சிகிச்சைக்கான மருந்துகள்
அமெலனோடிக் மெலனோமாவிற்கான மருந்து சிகிச்சை கூடுதல் மற்றும் குறிப்பாக பயனுள்ள சிகிச்சை முறையாகக் கருதப்படுகிறது. இருப்பினும், அறுவை சிகிச்சையுடன் இணைந்து, கீமோதெரபி மற்றும் இம்யூனோதெரபி ஆகியவை நோயைக் குணப்படுத்த முடியாவிட்டால், குறைந்தபட்சம் மறுபிறப்புகளின் அதிர்வெண்ணைக் குறைத்து நோயாளிகளின் ஆயுளை ஓரளவு நீட்டிக்க அனுமதிக்கின்றன.
சிஸ்டமிக் மருந்து கீமோதெரபி என்பது கட்டியை அகற்ற அறுவை சிகிச்சைக்குத் தயாராகும் வகையில் நரம்பு வழியாக சிறப்பு மருந்துகளை செலுத்துவதாகும். இது கீமோதெரபி கரைசல்கள் வழங்கப்பட்ட உடனேயே அல்லது பல நாட்களுக்குப் பிறகு செய்யப்படுகிறது.
கீமோதெரபி மூலம் மெலனோமா சிகிச்சையில் இமிடாசோல்கார்பாக்சமைடு மிகவும் பரவலாகப் பயன்படுத்தப்படுகிறது. மருந்தளவு 1 சதுர மீட்டருக்கு 200-250 மி.கி என கணக்கிடப்படுகிறது. மருந்து 5 நாட்களுக்கு நரம்பு வழியாக செலுத்தப்படுகிறது. இந்த மருந்துடன் சிகிச்சையானது தோல் புற்றுநோய் நோயாளிகளில் சுமார் 25% பேரின் நிலையை உறுதிப்படுத்த உதவுகிறது.
"அரபினோபிரானோசில்மெதில் நைட்ரோசோரியா", "டெகார்பசின்", "புரோகார்பசின்", "லோமஸ்டைன்", "டெமோசோலோமைடு", "வின்கிரிஸ்டைன்", "வின்பிளாஸ்டைன்", "வின்டெசின்", முதலியன ஆன்டிடூமர் மருந்துகள் சற்று குறைவான செயல்திறன் கொண்டவை.
மிகவும் பயனுள்ள மருந்துகளில் ஒன்றான "டெகார்பசின்" மருந்தின் உதாரணத்தைப் பயன்படுத்தி கீமோதெரபி மருந்துகளின் பயன்பாட்டைக் கருத்தில் கொள்வோம். இந்த மருந்து கட்டி எதிர்ப்பு, சைட்டோஸ்டேடிக், நோயெதிர்ப்புத் தடுப்பு மற்றும் அல்கைலேட்டிங் (ஒரு வீரியம் மிக்க செல்லின் டிஎன்ஏ கட்டமைப்பை சீர்குலைத்தல், அதைப் பிரிப்பதைத் தடுக்கும்) விளைவுகளைக் கொண்டுள்ளது. இந்த மருந்து மெலனோமா உட்பட பல்வேறு வகையான புற்றுநோய்களுக்குப் பயன்படுத்தப்படுகிறது.
இந்த மருந்துக்கு அதிக உணர்திறன், எலும்பு மஜ்ஜை ஹீமாடோபாய்சிஸின் கடுமையான குறைபாடு, கடுமையான கல்லீரல் மற்றும் சிறுநீரக நோய்க்குறியியல், அவற்றின் செயல்பாட்டில் குறைபாடு இருந்தால் முரணாக உள்ளது. இரத்தத்தில் லுகோசைட்டுகள் மற்றும் பிளேட்லெட்டுகள் குறைதல் (மைலோசப்ரஷன்), வைரஸ், பாக்டீரியா அல்லது பூஞ்சை இயல்புடைய கடுமையான நோய்க்குறியீடுகளில், வயதான காலத்தில், குழந்தைகளின் சிகிச்சைக்காக இது எச்சரிக்கையுடன் பரிந்துரைக்கப்படுகிறது.
கர்ப்ப காலத்தில், இந்த மருந்து கருவுக்கு தீங்கு விளைவிக்கும், ஆனால் மருத்துவரின் வற்புறுத்தலின் பேரில், பெண்ணின் உயிருக்கு அதிக ஆபத்து இருப்பதால் கர்ப்பிணிப் பெண்களிடமும் இதைப் பயன்படுத்தலாம். கீமோதெரபியின் போது தாய்ப்பால் கொடுப்பதை நிறுத்த வேண்டும்.
இந்த மருந்து நரம்பு வழியாகவும், தமனி வழியாகவும் நிர்வகிக்கப்படுகிறது.
பயனுள்ள அளவு சதுர மீட்டருக்கு 150-250 மி.கி என கணக்கிடப்படுகிறது. சிகிச்சையின் படிப்பு 5 அல்லது 6 நாட்கள் ஆகும். படிப்புகளுக்கு இடையிலான இடைவெளி சரியாக 3 வாரங்கள் ஆகும்.
கூட்டு சிகிச்சையின் ஒரு பகுதியாக மருந்து பயன்படுத்தப்பட்டால் (முறைகளில் 3 அல்லது அதற்கு மேற்பட்ட மருந்துகள் அடங்கும்), மருந்தளவு சதுர மீட்டருக்கு 100 மி.கி ஆகக் குறைக்கப்படுகிறது, மேலும் சிகிச்சையின் போக்கு 4 முதல் 5 நாட்கள் வரை இருக்கும். படிப்புகளுக்கு இடையிலான இடைவெளி மாறாமல் உள்ளது.
மருந்தின் பக்க விளைவுகளில், பசியின்மை, குமட்டல் மற்றும் வாந்தி, குடல் கோளாறுகள், ஊசி போடும் இடத்தில் வலி, பலவீனம், தசை வலி, தலைவலி, ஹைபர்தர்மியா, மாதவிடாய் முறைகேடுகள் (தாமதமான மாதவிடாய்) மற்றும் ஆண்களில் அசோஸ்பெர்மியாவின் வளர்ச்சி ஆகியவற்றை நாங்கள் முன்னிலைப்படுத்த விரும்புகிறோம்.
தனிப்பட்ட மருந்துகளுடன் கூடிய மோனோதெரபி எப்போதும் கூட்டு கீமோதெரபி சிகிச்சை முறைகளைப் பயன்படுத்தும் போது அதே முடிவுகளை அடைய அனுமதிக்காது. மெலனோமா விஷயத்தில் பயன்படுத்தப்படும் பல ஒற்றை மற்றும் பல-கூறு சிகிச்சைகள் இங்கே:
இமிடாசோல்கார்பாக்சமைடு ஒரு சதுர மீட்டருக்கு 200-25 மி.கி என்ற அளவில், 5 நாள் பாடநெறிக்கு தினமும் நிர்வகிக்கப்படுகிறது.
ஒரு சதுர மீட்டருக்கு 100 மி.கி என்ற அளவில் வாய்வழி நிர்வாகத்திற்கான லோமுஸ்டைன்.
சிகிச்சையின் 1வது, 8வது மற்றும் 15வது நாளில், வின்கிறிஸ்டைன் ஒரு சதுர மீட்டருக்கு 1.2 மி.கி என்ற அளவில் ஊசி மூலம் சேர்க்கப்படுகிறது.
லோமுஸ்டைன் சிகிச்சையின் முதல் நாளிலிருந்து தொடங்கி, 500 எம்.சி.ஜி (2 வார பாடத்திட்டத்தில்) வாரத்திற்கு மூன்று முறை டாக்டினோமைசின் நரம்பு வழியாக செலுத்தப்படுகிறது.
ஒரு சதுர மீட்டருக்கு 6 மி.கி என்ற அளவில் வின்பிளாஸ்டைன்.
சிகிச்சையின் முதல் நாளில், சிஸ்ப்ளேட்டின் ஒரு சதுர மீட்டருக்கு 120 மி.கி என்ற அளவில் ஊசி மூலம் சேர்க்கப்படுகிறது.
நாள் 1 முதல் 5 வரை, வின்பிளாஸ்டைன் ப்ளியோமைசெட்டினுடன் இணைக்கப்படுகிறது (அளவு 10 மி.கி., மற்றவற்றைப் போலல்லாமல், இது தசைக்குள் செலுத்தப்படுகிறது).
BRAF V600 பிறழ்வுகளால் (மெலனோமா வழக்குகளில் 50%) ஏற்படும் பல மெட்டாஸ்டேஸ்கள் கொண்ட செயல்பட முடியாத மெலனோமா அல்லது தோல் புற்றுநோயின் சில சந்தர்ப்பங்களில், Zelboraf எனப்படும் புதிய இலக்கு மருந்து பயன்படுத்தப்படுகிறது. இந்த மருந்து மோனோதெரபியின் ஒரு பகுதியாகப் பயன்படுத்தப்படுகிறது.
மருந்தின் முக்கிய செயலில் உள்ள மூலப்பொருளான வெமுராஃபெனிப், உடலுக்குள் செல்களின் வளர்ச்சி மற்றும் பரவலைத் தடுக்கிறது. இந்த மருந்துக்கும் மருந்தின் பிற கூறுகளுக்கும் அதிக உணர்திறன் இருந்தால் இந்த மருந்து பயன்படுத்தப்படுவதில்லை. கர்ப்ப காலத்தில், கருவில் மருந்தின் தாக்கம் முழுமையாக ஆய்வு செய்யப்படாததால், இது எச்சரிக்கையுடன் பயன்படுத்தப்படுகிறது.
"ஜெல்போராஃப்" 240 மி.கி எடையுள்ள மாத்திரைகள் வடிவில் கிடைக்கிறது. ஒரு வயது வந்தவருக்கு மருந்தின் ஒரு டோஸ் 4 மாத்திரைகள். நிர்வாகத்தின் அதிர்வெண் ஒரு நாளைக்கு 2 முறை, குறைந்தது 4 மணிநேர இடைவெளியுடன்.
உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் மருந்து எடுக்கப்படுகிறது, ஆனால் காலையில் வெறும் வயிற்றில் மாத்திரைகள் எடுத்துக்கொள்ள பரிந்துரைக்கப்படவில்லை.
மருந்தை உட்கொள்ளும்போது, மூட்டு வலி, பலவீனம், சொறி மற்றும் அரிப்பு போன்ற தோல் எதிர்வினைகள், வெளிச்சத்திற்கு சருமத்தின் உணர்திறன் அதிகரிப்பு, குமட்டல் மற்றும் முடி உதிர்தல் ஆகியவற்றைக் காணலாம்.
இப்போது நோயெதிர்ப்பு சிகிச்சையின் ஒரு பகுதியாக மருத்துவர்கள் பரிந்துரைக்கும் மருந்துகளைப் பார்ப்போம். ஆராய்ச்சியின் படி, இன்டர்ஃபெரான் மருந்துகள் (இன்டர்ஃபெரான்-ஆல்பா) மற்றும் இன்டர்லூகின்கள் (இன்டர்லூகின்-2, ரோன்கோலூகின்) தங்களை நன்கு நிரூபித்துள்ளன.
"ரோன்கோலூகின்" என்பது பாக்டீரியா, வைரஸ்கள், பூஞ்சைகள், புற்றுநோய் செல்கள் ஆகியவற்றின் எதிர்மறை தாக்கத்திற்கு நோய் எதிர்ப்பு சக்தியை அதிகரிக்கும் இம்யூனோஸ்டிமுலண்டுகளின் குழுவிலிருந்து வரும் ஒரு மருந்து. செயலில் உள்ள பொருள் இன்டர்லூகின்-2 என்ற புரதக் கூறு ஆகும். இது பல்வேறு நோயெதிர்ப்பு குறைபாடு நிலைமைகளுக்குப் பயன்படுத்தப்படுகிறது. புற்றுநோய் சிகிச்சையில், அதன் எதிர்மறை விளைவுகளைக் குறைக்க கீமோதெரபிக்கு முன்னும் பின்னும் இது பயன்படுத்தப்படுகிறது.
இந்த மருந்தை வாய்வழியாகவோ அல்லது ஊசி மூலமாகவோ செலுத்தலாம். தோல் புற்றுநோய் ஏற்பட்டால், பாதிக்கப்பட்ட பகுதிக்கு முடிந்தவரை நெருக்கமாக தோலின் கீழ் மருந்தை செலுத்த பரிந்துரைக்கப்படுகிறது. ஊசிகள் ஒரு நாளைக்கு 1 அல்லது 2 முறை கொடுக்கப்படுகின்றன. ஒரு டோஸ் 0.25-0.5 மி.கி. மெலனோமாவை அனைத்து பக்கங்களிலிருந்தும் செலுத்துவது நல்லது.
கடுமையான அல்லது சிகிச்சையளிக்கப்படாத இதய செயலிழப்பு, கடுமையான சுவாச மற்றும் சிறுநீரக கோளாறுகள், த்ரோம்போஹெமோர்ராஜிக் நோய்க்குறி, சுத்திகரிக்கப்படாத சீழ் மிக்க காயத்தின் பகுதியில், தொற்று நச்சு அதிர்ச்சி ஏற்பட்டால், மூளைக்கு மெட்டாஸ்டேஸ்கள் ஏற்பட்டால் இந்த மருந்து பரிந்துரைக்கப்படவில்லை. மருந்தின் பயன்பாட்டிற்கான முரண்பாடுகள் ஈஸ்ட் ஒவ்வாமை, கர்ப்பம், மருந்தின் கூறுகளுக்கு அதிக உணர்திறன் ஆகியவையாகும்.
இம்யூனோஸ்டிமுலண்டைப் பயன்படுத்தும்போது ஏற்படும் பக்க விளைவுகள் மிகவும் அரிதானவை. அவை காய்ச்சலைப் போன்ற அறிகுறிகளாக வெளிப்படுகின்றன, சில சமயங்களில் வெப்பநிலை அதிகரிக்கும். இந்த எதிர்வினை நோயெதிர்ப்பு மண்டலத்தின் செயல்பாட்டைக் குறிக்கிறது மற்றும் சிகிச்சை தேவையில்லை. வெப்பநிலை மிக அதிகமாக இருந்தால், நீங்கள் ஆண்டிபிரைடிக் மருந்துகளை எடுத்துக் கொள்ளலாம்.
நோயெதிர்ப்பு சிகிச்சையில் ஒரு சுவாரஸ்யமான விஷயம் மோனோக்ளோனல் ஆன்டிபாடிகளின் பயன்பாடு ஆகும். இந்த விஷயத்தில், மனித உடலால் உற்பத்தி செய்யப்படும் ஆன்டிபாடியான ஐபிலிமுமாப்பை அடிப்படையாகக் கொண்ட மருந்தின் 2011 முதல் பயன்பாடு சுட்டிக்காட்டுகிறது. இந்த மருந்து "யெர்வாய்" என்று அழைக்கப்படுகிறது, இது அமெரிக்காவில் உருவாக்கப்பட்டது.
இந்த மருந்து 1.5 முறை நரம்பு வழியாக செலுத்தப்படுகிறது. பெரியவர்களுக்கான மருந்தளவு, நோயாளியின் எடையில் ஒரு கிலோவிற்கு 3 மி.கி என்ற விகிதத்திலிருந்து தீர்மானிக்கப்படுகிறது. சொட்டு மருந்து 3 வாரங்களுக்கு ஒரு முறை செலுத்தப்படுகிறது. சிகிச்சை முறை 4 சொட்டு மருந்து ஆகும்.
மருந்துடன் சிகிச்சையின் போது, நோயாளியின் நிலை மற்றும் சாத்தியமான நோயெதிர்ப்பு-மத்தியஸ்த எதிர்வினைகள் தொடர்ந்து கண்காணிக்கப்படுகின்றன.
கர்ப்பம் மற்றும் பாலூட்டலின் போது (கருவுக்கு அதன் பாதுகாப்பு குறித்த தரவு இல்லாததால்) அதன் கூறுகளுக்கு அதிக உணர்திறனுக்கு மருந்து பரிந்துரைக்கப்படவில்லை. அதே காரணத்திற்காக இது குழந்தை மருத்துவத்திலும் பயன்படுத்தப்படுவதில்லை.
கடுமையான நிலை மற்றும் கல்லீரல் செயலிழப்பில் கடுமையான தன்னுடல் தாக்க நோய்கள் உள்ள நோயாளிகளுக்கு மருந்தை பரிந்துரைக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும்.
மருந்தின் மிகவும் பொதுவான பக்க விளைவுகள்: தோலில் அரிப்பு மற்றும் தடிப்புகள், வயிற்றுப்போக்கு, அதிகரித்த சோர்வு, குமட்டல் மற்றும் வாந்தி, வயிற்று வலி மற்றும் பசியின்மை.
தோல் புற்றுநோய்க்கு சிகிச்சையளிப்பதற்கான எந்தவொரு மருந்துகளும் சக்திவாய்ந்ததாகக் கருதப்படுகின்றன, மேலும் அவை நோயாளிகளின் நிலையை எதிர்மறையாக பாதிக்கலாம், எனவே அவை கண்டிப்பாக மருத்துவரின் மேற்பார்வையின் கீழ் எடுக்கப்பட வேண்டும், மேலும் கடுமையான பக்க விளைவுகள் ஏற்பட்டால், அவை நிறுத்தப்பட வேண்டும்.
நாட்டுப்புற வைத்தியம்
இன்று பாரம்பரிய மருத்துவம் தோல் புற்றுநோய்க்கு சிகிச்சையளிப்பதற்கான பல முறைகள் மற்றும் வழிமுறைகளைக் கொண்டிருந்தாலும், நிறமியற்ற மெலனோமா இன்னும் பல இளைஞர்களின் உயிரைப் பறிக்கிறது. இது சம்பந்தமாக, நோய்வாய்ப்பட்டவர்களும் அவர்களது உறவினர்களும் நாட்டுப்புற குணப்படுத்துபவர்கள் மற்றும் குணப்படுத்துபவர்களிடமிருந்து, பக்கவாட்டில், நோய்க்கு சிகிச்சையளிப்பதற்கான பிற முறைகளைத் தேட விரும்புகிறார்கள் என்பது புரிந்துகொள்ளத்தக்கது.
புற்றுநோய் நோய்க்குறியியல் சிகிச்சையில் உளவியல் அணுகுமுறையின் முக்கியத்துவம் மற்றும் பல புற்றுநோயியல் நோய்க்குறியீடுகளுக்கு சிகிச்சையளிப்பதற்கு பயனுள்ளதாக இருக்கும் என்று கூறப்படும் உடலின் அமிலமயமாக்கல் அல்லது காரமயமாக்கல் முறைகள் குறித்து நாம் விரிவாகப் பேச மாட்டோம். பாரம்பரிய புற்றுநோய் சிகிச்சையின் முக்கிய முறைகளுக்கு கூடுதலாகப் பயன்படுத்தப்படும் தாவரங்கள் மற்றும் மூலிகைகளைப் பயன்படுத்தி நாட்டுப்புற சிகிச்சையைப் பற்றி பேசலாம்.
நாம் வெகுதூரம் செல்லாமல், நம் காலடியில் மட்டும் பார்ப்போம். காயங்களை குணப்படுத்தும் ஒரு சிறந்த முகவராக பலரால் அறியப்படும் வாழைப்பழம், மெலனோமா சிகிச்சைக்கும் பயனுள்ளதாக இருக்கும். தாவரத்தின் புதிய இலைகளை சாறு தோன்றும் வரை நசுக்கி, கூழை மெலனோமா பகுதிக்கு அழுத்தமாகப் பயன்படுத்த வேண்டும்.
மூலம், உங்கள் வீட்டை விட்டு வெளியேறாமல் இதேபோன்ற விளைவைக் கொண்ட ஒரு மருந்தை நீங்கள் காணலாம். பல அடுக்குமாடி குடியிருப்புகள் மற்றும் அலுவலகங்களில் வசிக்கும் தங்க மீசை, தாவரத்தின் தண்டுகள் மற்றும் இலைகளை ஒரு சாந்தில் அரைத்த பிறகு, பாதிக்கப்பட்ட பகுதிக்கு ஒரு பயன்பாடாகப் பயன்படுத்தலாம்.
தோல் புற்றுநோய் சிகிச்சையிலும் பிர்ச் பட்டை பயனுள்ளதாகக் கருதப்படுகிறது; அதன் பட்டையில் பெத்துலினோல் என்ற வலுவான கட்டி எதிர்ப்பு பொருள் உள்ளது.
ஹெம்லாக் மூலிகை அதன் கட்டி எதிர்ப்பு விளைவுக்கும் பெயர் பெற்றது. ஹெம்லாக் டிஞ்சரை உட்புறமாகவும் மிகுந்த எச்சரிக்கையுடனும் எடுத்துக்கொள்ள வேண்டும் (தாவரம் விஷமானது). தாவரத்தின் மேல் பகுதியில் 1 பகுதியையும், ஆல்கஹால் 2 பகுதியையும் எடுத்து டிஞ்சர் தயாரிக்கப்படுகிறது. 3 வாரங்களுக்குப் பிறகு, மருந்து தயாராக உள்ளது.
எடுத்துக்கொள்வதற்கு முன், மருந்தின் தேவையான அளவு தண்ணீரில் கலக்கப்படுகிறது. சிகிச்சை 1 சொட்டுடன் தொடங்குகிறது, 40 நாட்களில் மருந்தளவு 40 சொட்டுகளாக அதிகரிக்கப்படுகிறது. பின்னர் டிஞ்சர் மேலும் 40 நாட்களுக்கு அதே வழியில் எடுக்கப்படுகிறது, ஆனால் இப்போது மருந்தளவு ஒவ்வொரு நாளும் 1 சொட்டு குறைக்கப்படும்.
ஹோமியோபதிகளால் விரும்பப்படும் மற்றும் புற்றுநோயியல் நோய்களுக்கான சிகிச்சையில் பயன்படுத்தப்படும் மற்றொரு நச்சு தாவரம், மல்யுத்த வீரர் (அகோனைட் அல்லது ஓநாய் வேர் என்றும் அழைக்கப்படுகிறது) என்று அழைக்கப்படுகிறது. நிறமி இல்லாத மற்றும் நிறமி மெலனோமாவுக்கு, இது ஒரு டிஞ்சர் வடிவத்தில் பயன்படுத்தப்படுகிறது. மருந்தாக, 20 கிராம் தாவர வேர்கள் மற்றும் 0.5 லிட்டர் ஓட்காவை எடுத்துக் கொள்ளுங்கள். மேலே விவரிக்கப்பட்ட திட்டத்தின் படி டிஞ்சரை எடுக்க வேண்டும்.
செலாண்டின் ஒரு குறிப்பிடத்தக்க பாக்டீரிசைடு மற்றும் ஆன்டிடூமர் விளைவையும் கொண்டுள்ளது. சிகிச்சைக்கு, உங்களுக்கு தாவரத்தின் புதிய சாறு தேவைப்படும், அதில் நீங்கள் 4 பங்கு வாஸ்லைன் சேர்க்க வேண்டும். இந்த களிம்பை தினமும் கட்டியின் மீது தடவ வேண்டும்.
தற்செயலாக வாழ்க்கையின் வேர் என்று அழைக்கப்படும் நன்கு அறியப்பட்ட தாவரமான ஜின்ஸெங், புற்றுநோயில் நோய் எதிர்ப்பு சக்தியை கணிசமாக அதிகரிக்கவும், உடலுக்கு நோயைத் தானே எதிர்த்துப் போராடும் வலிமையைக் கொடுக்கவும் உதவும். ஜின்ஸெங் வேரின் மருந்தக டிஞ்சர் 8 அல்லது அதற்கு மேற்பட்ட நாட்களுக்கு தினமும் 25 சொட்டுகள் எடுத்துக் கொள்ளப்படுகிறது.
மேலும், நிச்சயமாக, புதிய பீட்ரூட் சாறு குடிப்பதால் ஏற்படும் நன்மைகளை குறைத்து மதிப்பிட முடியாது. இருப்பினும், ஒரு உச்சரிக்கப்படும் கட்டி எதிர்ப்பு விளைவை அடைய, நீங்கள் தினமும் 600 கிராம் சாறு குடிக்க வேண்டும், அதை முதலில் ஒரு மணி நேரம் நிற்க விட வேண்டும்.
மூலிகைகள் மற்றும் தாவரங்களுடன் சிகிச்சையின் செயல்திறனைப் பொறுத்தவரை, பின்வருவனவற்றைக் கூறலாம். ஆம், புற்றுநோய் நோயாளிகள் நாட்டுப்புற சமையல் குறிப்புகள் மற்றும் மீட்புக்கான நேர்மறையான அணுகுமுறையை மட்டுமே பயன்படுத்தி குணப்படுத்தப்பட்டதாக அறியப்பட்ட வழக்குகள் உள்ளன. இருப்பினும், இந்த நிகழ்வுக்கு விஞ்ஞானிகள் தெளிவான விளக்கத்தைக் கண்டுபிடிக்கவில்லை. சரி, ஒரு அதிசயத்தை நம்புவதா அல்லது சிக்கலை விரிவான முறையில் தீர்க்க முயற்சிப்பதா என்பது நோயாளிகளைப் பொறுத்தது.
மெலனோமா சிகிச்சையில் ஹோமியோபதி
வாழ்க்கை மற்றும் இறப்பு விஷயத்தில், எந்த மருந்தும் நல்லது, குறிப்பாக அது இயற்கையாக இருந்தால். இது ஹோமியோபதி மருத்துவர்களின் கருத்து, அவர்கள் தங்களுக்குக் கிடைக்கும் வழிமுறைகளைப் பயன்படுத்தி நிறமியற்ற அல்லது நிறமி மெலனோமா மற்றும் பிற வகையான தோல் புற்றுநோய்களால் பாதிக்கப்பட்டவர்களின் தலைவிதியைக் குறைக்க முயற்சிக்கின்றனர்.
மேலே குறிப்பிடப்பட்ட நோயறிதல்களுடன் தொடர்புடைய ஹோமியோபதியில் பயன்படுத்தப்படும் சில மருந்துகளைப் பற்றிப் பார்ப்போம்.
ஹோமியோபதி மருந்தகங்களில் வாங்கக்கூடிய துஜா டிஞ்சர், வெளிப்புற மற்றும் உள் பயன்பாட்டிற்கான புற்றுநோய்க்கான மருந்தாகக் கருதப்படுகிறது. ஒரு நாளைக்கு இரண்டு முறை, இது கட்டியில் தடவப்படுகிறது, மேலும் ஒரு நாளைக்கு இரண்டு முறை, உணவுக்கு 20 நிமிடங்களுக்கு முன், கஷாயம் 10 சொட்டு அளவு வாய்வழியாக எடுக்கப்படுகிறது.
துரதிர்ஷ்டவசமாக, இந்த மருந்து கர்ப்பிணிப் பெண்கள் மற்றும் வலிப்பு நோயாளிகளுக்கு ஏற்றதல்ல. சிறுநீரக நோய்களுக்கும் இது பொருந்தாது.
ரேடியம் ப்ரோமாட்டம் என்பது ரேடியம் என்ற சுவடு தனிமத்தை அடிப்படையாகக் கொண்ட ஒரு ஹோமியோபதி தயாரிப்பாகும், இது தோல் புற்றுநோய் சிகிச்சையில் 6 மற்றும் 12 நீர்த்தங்களில் மருத்துவரால் கண்டிப்பாக பரிந்துரைக்கப்பட்டபடி மற்றும் கட்டியில் புண்கள் தோன்றுவதற்கு முன்பு பயன்படுத்தப்படுகிறது.
ஹோமியோபதி மாத்திரைகள் வடிவில் கிடைக்கும் பொட்டாசியம் ஆர்சனைடு, அதே போல் ஆர்சனிக் புரோமைடு (ஆர்செனிகம் ப்ரோமாட்டம்), மற்றும் சிலிக்கா (ஹோமியோபதி தயாரிப்பு சிலிசியா டெர்ரா) ஆகியவற்றையும் தோல் புற்றுநோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தலாம்.
நியோபிளாஸில் புண்கள் தோன்றினால், மார்ஸ்டீனியா காண்டுராங்கோ என்ற தாவரத்தை அடிப்படையாகக் கொண்ட மருந்தை உட்கொள்ள பரிந்துரைக்கப்படுகிறது.
செயல்பட முடியாத மெலனோமாவிற்கு, ஹோமியோபதிகள் காலெண்டுலா தயாரிப்புகளை துணை மருந்தாக பரிந்துரைக்கின்றனர்.
மெலனோமாவுக்கு புற்றுநோய் எதிர்ப்பு சிகிச்சையாக பின்வரும் ஹோமியோபதி வைத்தியங்கள் பயன்படுத்தப்படுகின்றன: ஃப்ளோரிகம் அமிலம் (ஃப்ளோரிக் அமிலம்), குரோமிகம் அமிலம் (குரோமிக் அமிலம்), ஈயோசினம் (ஈயோசின்).
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
அமெலனோடிக் மெலனோமா என்பது தோல் புற்றுநோயின் மிகவும் நயவஞ்சகமான வகைகளில் ஒன்றாகும், இது நோயைத் தடுப்பதை விடக் கண்டறிந்து சிகிச்சையளிப்பது மிகவும் கடினம். கொள்கையளவில், அக்ரோமாடிக் மெலனோமாவைத் தடுப்பதற்கான நடவடிக்கைகள் ஒரு மச்சம் இருக்கும் இடத்தில் எழுந்த கட்டியைப் போலவே இருக்கும்.
தோல் புற்றுநோயின் வளர்ச்சியைத் தவிர்க்க உதவும் முக்கிய தடுப்புத் தேவை சூரியக் கதிர்களின் தீங்கு விளைவிக்கும் விளைவுகளிலிருந்து பாதுகாப்பதாகக் கருதப்படுகிறது. மேலும், இந்தப் பாதுகாப்பு விரிவானதாக இருக்க வேண்டும்.
வெப்பமான கோடை நாட்களில், சன்ஸ்கிரீனைப் பயன்படுத்துவது (குறிப்பாக காலை 10 மணி முதல் மாலை 4 மணி வரை), உடலின் வெளிப்படும் பகுதிகளை ஆடைகளால் மூடுவது, முகம் மற்றும் கண்களை சிறப்பு சன்கிளாஸ்கள் மற்றும் அகலமான விளிம்பு கொண்ட தொப்பிகளால் மூடுவது பரிந்துரைக்கப்படுகிறது.
பகல் நேரத்தில், மேகங்கள் இல்லாவிட்டால், திறந்த வெயிலில் இருப்பது பரிந்துரைக்கப்படவில்லை. குறிப்பாக அதிக சூரிய செயல்பாடு உள்ள காலகட்டத்தை வீட்டிற்குள் அல்லது நிழலில் காத்திருப்பது நல்லது, முன்னுரிமை சூரியனின் கதிர்களை நன்கு பிரதிபலிக்கும் தண்ணீரிலிருந்து விலகி.
நிழலில் தோல் பதனிடுதல் சூரிய ஒளியில் அல்லது சூரிய ஒளி படலத்தில் செய்வதை விட பாதுகாப்பானது என்பதை நினைவில் கொள்வது அவசியம். புற ஊதா கதிர்வீச்சுக்கு ஆளாவது தோல் புற்றுநோயை உருவாக்கும் தெளிவான ஆபத்தைக் குறிக்கிறது. சருமத்தை புற ஊதா கதிர்வீச்சுக்கு ஆளாக்குவதைத் தவிர்ப்பது அவசியம், தேவைப்பட்டால் பாதுகாப்புத் திரைகளைப் பயன்படுத்துவது அவசியம்.
நமது உடலுக்கு மிகவும் அவசியமான வைட்டமின் டி, சூரிய ஒளியில் வெளிப்படுவதன் மூலம் இயற்கையாகவே பெற முடியும் என்பது அறியப்படுகிறது. இருப்பினும், மருத்துவர்கள் இந்த வைட்டமின் மூலத்தை பாதுகாப்பற்றதாகக் கருதுகின்றனர், இந்த வைட்டமின் மற்றும் மல்டிவைட்டமின் வளாகங்களைக் கொண்ட உணவுப் பொருட்களை விரும்புகிறார்கள்.
உங்கள் சருமத்தில் புதிய வளர்ச்சிகள் ஏதேனும் இருக்கிறதா என்று தொடர்ந்து பரிசோதிக்க வேண்டும். தோலில் மச்சங்கள் இருந்தால், அவை நோயியல் மாற்றங்களுக்கு ஆளாகக்கூடியவை என்பதால், அவற்றுக்கு சிறப்பு கவனம் செலுத்தப்பட வேண்டும். குறிப்பாக அதிக எண்ணிக்கையிலான மச்சங்கள் உள்ளவர்களுக்கு, வருடாந்திர டெர்மடோஸ்கோபியும் பயனுள்ளதாக இருக்கும்.
ஏதேனும் விசித்திரமான புடைப்புகள் அல்லது புள்ளிகளை நீங்கள் கவனித்தால், ஒரு தோல் மருத்துவரை அணுகுவது பரிந்துரைக்கப்படுகிறது. மெலனோமா விரைவில் கண்டறியப்பட்டால், குணமடைவதற்கான வாய்ப்புகள் அதிகம். இந்த நோயியலின் முன்கணிப்பு மெலனோமா கண்டறியப்பட்ட கட்டத்தைப் பொறுத்தது.
முன்அறிவிப்பு
நோயின் ஆரம்ப கட்டத்தில் மிகவும் சாதகமான முன்கணிப்பு காணப்படுகிறது. நியோபிளாஸின் தடிமன் அதிகமாகவும், அது சருமத்தில் ஆழமாகவும் இருந்தால், முன்கணிப்பு மோசமாகும். 0.75 மிமீக்கும் குறைவான தடிமன் கொண்ட ஒரு நியோபிளாசம் பெரும்பாலான சந்தர்ப்பங்களில் விளைவுகள் இல்லாமல் அகற்றப்படுகிறது. இந்த வழக்கில் 5 ஆண்டு உயிர்வாழும் விகிதம் 100% ஐ நெருங்குகிறது. கட்டி 0.75 மிமீக்கு மேல் ஆனால் 1.6 மிமீக்கு குறைவாக இருந்தால், உயிர்வாழும் விகிதம் 85% ஆகக் குறைகிறது. பெரிய மெலனோமாக்களுடன், உயிர்வாழும் விகிதம் 50% க்கும் குறைவாக இருக்கும்.
உடலில், குறிப்பாக கழுத்து மற்றும் தலையின் பின்புறம், மேல் முதுகில் உள்ள கட்டிகளை விட, கைகால்களில் உள்ள கட்டிகள் சிகிச்சையளிக்கக்கூடியவை. மெலனோமாவின் வடிவமும் ஒரு முக்கிய முன்கணிப்புப் பாத்திரத்தை வகிக்கிறது. நிணநீர் மண்டலம் மற்றும் பல்வேறு உறுப்புகளுக்கு மெட்டாஸ்டேஸ்கள் விரைவாக வளர்ச்சியடைதல் மற்றும் தீவிரமாக பரவுதல் ஆகியவற்றால் வகைப்படுத்தப்படும் முடிச்சு அமெலனோமா, மோசமான முன்கணிப்பைக் கொண்டுள்ளது. மேலும் நாம் பல மெட்டாஸ்டேஸ்களைப் பற்றிப் பேசினால், முன்கணிப்பு மிகவும் சாதகமற்றது.


 [
[