
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
ட்ரோபோபிளாஸ்டிக் நோய்
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 07.07.2025
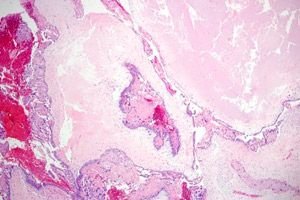
ட்ரோபோபிளாஸ்டிக் (கர்ப்பகால) நோய் என்பது ட்ரோபோபிளாஸ்டிலிருந்து பெறப்பட்ட கர்ப்பம் தொடர்பான பெருக்க முரண்பாடுகளின் நிறமாலையைக் குறிக்கும் ஒரு பொதுவான சொல். ட்ரோபோபிளாஸ்டிக் நோயின் ஒரு முக்கிய அம்சம் கருப்பை லுடியல் நீர்க்கட்டிகள் உருவாகுவதாகும், இது 50% வழக்குகளில் காணப்படுகிறது. பெரும்பாலான நோயாளிகளுக்கு இருதரப்பு லுடியல் நீர்க்கட்டிகள் உள்ளன, அவை பெரிய அளவை அடைந்து முழு வயிற்று குழியையும் நிரப்பக்கூடும்.
நோயியல்
ட்ரோபோபிளாஸ்டிக் நோயின் நிகழ்வு ஒரு குறிப்பிட்ட புவியியல் வடிவத்தைக் கொண்டுள்ளது - ஆசியாவில் 0.36% முதல் ஐரோப்பிய நாடுகளில் 0.008% வரை (கர்ப்பங்களின் எண்ணிக்கையுடன் ஒப்பிடும்போது) வேறுபடுகிறது. இத்தகைய தொற்றுநோயியல், அதிக எண்ணிக்கையிலான கர்ப்பங்கள் மற்றும் அவற்றுக்கிடையே குறுகிய இடைவெளி உள்ள பெண்களின் நோயெதிர்ப்பு நிலையை மீறுவதோடு தொடர்புடையது. இருப்பினும், இந்த உண்மைக்கான சரியான விளக்கம் இன்னும் கண்டுபிடிக்கப்படவில்லை.
அறிகுறிகள் ட்ரோபோபிளாஸ்டிக் நோய்
ட்ரோபோபிளாஸ்டிக் நோயின் முன்னணி அறிகுறி என்னவென்றால், அமினோரியாவுக்குப் பிறகு, கருப்பை இரத்தப்போக்கு ஏற்படுகிறது, சில சமயங்களில் வெளிப்படையான உள்ளடக்கங்களுடன் பல குமிழ்கள் வெளியிடப்படும்.
ட்ரோபோபிளாஸ்டிக் நோயின் பிற அறிகுறிகள்:
- கடுமையான ஆரம்பகால கெஸ்டோசிஸ் (குமட்டல், வாந்தி), ப்ரீக்ளாம்ப்சியா;
- கருப்பையின் அளவு எதிர்பார்க்கப்படும் கர்ப்பகால வயதைக் கடக்கிறது;
- யோனி பரிசோதனையின் போது - கருப்பை கடினமான மீள் நிலைத்தன்மையைக் கொண்டுள்ளது, எதிர்பார்க்கப்படும் கர்ப்ப காலத்தை விட நீண்டது;
- கருப்பையின் படபடப்பு (பெரியதாக இருந்தால் - கருவின் அறிகுறிகள் இல்லை);
- கருவின் இதயத் துடிப்பு மற்றும் இயக்கம் இல்லாதது;
- கருப்பை குழியில் ஒரு கருவின் அறிகுறிகள் இல்லாதது (அல்ட்ராசவுண்ட் தரவுகளின்படி);
- சிறுநீர் மற்றும் இரத்தத்தில் மனித கோரியானிக் கோனாடோட்ரோபினின் தரமான மற்றும் அளவு கண்டறிதல் (ஹைடடிடிஃபார்ம் மோல் இருந்தால், மனித கோரியானிக் கோனாடோட்ரோபினின் அளவு சாதாரண கர்ப்பத்தில் அதன் அளவை 50-100 மடங்கு அதிகமாகும்).
- கோரியோகார்சினோமாவின் வளர்ச்சியுடன் அடிவயிற்றின் கீழ் வலி;
- கட்டி மெட்டாஸ்டேஸ்களின் (ஹீமோப்டிசிஸ், நரம்பியல் அறிகுறிகள், முதலியன) முக்கிய உள்ளூர்மயமாக்கலால் ஏற்படும் அறிகுறிகள்.
நிலைகள்
கோரியோகார்சினோமாவின் மருத்துவ வகைப்பாடு (FIGO, 1992):
- நிலை I - புண் கருப்பையில் மட்டுமே உள்ளது, மெட்டாஸ்டேஸ்கள் எதுவும் இல்லை.
- நிலை II - புண் கருப்பைக்கு அப்பால் நீண்டுள்ளது, ஆனால் பிறப்புறுப்புகளுக்கு மட்டுமே.
- நிலை III - நுரையீரலுக்கு மெட்டாஸ்டாஸிஸ் பரவுதல்.
- நிலை IV - பிற உறுப்புகளின் மெட்டாஸ்டேடிக் புண்கள்.
படிவங்கள்
ட்ரோபோபிளாஸ்டிக் நோய் பின்வருவனவற்றை உள்ளடக்குகிறது:
- ஹைடாடிடிஃபார்ம் மச்சம்,
- ஊடுருவும் (வீரியம் மிக்க) மச்சம்,
- கோரியோகார்சினோமா,
- நஞ்சுக்கொடி தளத்தின் ட்ரோபோபிளாஸ்டிக் கட்டி.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
ஹைடாடிடிஃபார்ம் மச்சம்
ஹைடாடிடிஃபார்ம் மோல், ட்ரோபோபிளாஸ்டின் இரு அடுக்குகளின் ஹைப்பர் பிளாசியாவுடன் நஞ்சுக்கொடி வில்லியின் வீக்கம் மற்றும் விரிவாக்கத்தால் வகைப்படுத்தப்படுகிறது. இது இரண்டு வகைகளைக் கொண்டுள்ளது - முழுமையான மற்றும் பகுதி; பிந்தையது கரு அல்லது அதன் பாகங்கள் அப்படியே வில்லியுடன் இருப்பதன் மூலம் வேறுபடுகிறது.
ஊடுருவும் மச்சம் என்பது மயோமெட்ரியல் படையெடுப்பு, ட்ரோபோபிளாஸ்ட் ஹைப்பர் பிளாசியா மற்றும் நஞ்சுக்கொடி வில்லஸ் அமைப்பைப் பாதுகாத்தல் ஆகியவற்றைக் கொண்ட ஒரு ஹைடாடிடிஃபார்ம் மச்சமாகும்.
ஹைடடிடிஃபார்ம் மச்சம் இருந்தால், முதல் 2 வாரங்களில் லூட்டியல் நீர்க்கட்டிகள் தோன்றக்கூடும். அவற்றின் இருப்பு ஒரு சாதகமற்ற முன்கணிப்பு அறிகுறியாக செயல்படுகிறது. ஹைடடிடிஃபார்ம் மச்சம் அகற்றப்பட்ட 3 மாதங்களுக்குள் லூட்டியல் நீர்க்கட்டிகள் பின்னடைவு காணப்படலாம்.
நஞ்சுக்கொடி தள ட்ரோபோபிளாஸ்டிக் கட்டி
நஞ்சுக்கொடி ட்ரோபோபிளாஸ்டிக் கட்டி நஞ்சுக்கொடி படுக்கையின் ட்ரோபோபிளாஸ்டிலிருந்து எழுகிறது மற்றும் முக்கியமாக சைட்டோட்ரோபோபிளாஸ்ட் செல்களைக் கொண்டுள்ளது; இது குறைந்த அல்லது அதிக வீரியம் மிக்க தரத்தைக் கொண்டிருக்கலாம்.
 [ 16 ]
[ 16 ]
கோரியானிக் கார்சினோமா
கர்ப்பத்துடன் தொடர்புடைய கோரியோகார்சினோமா, சைட்டோ- மற்றும் சின்சிட்டியோட்ரோபோபிளாஸ்டிலிருந்து எழுகிறது, அதாவது ட்ரோபோபிளாஸ்டின் இரு அடுக்குகளிலிருந்தும், பெரும்பாலும் கருப்பையில் இடமளிக்கப்படுகிறது, மேலும் ஒரு சாதாரண அல்லது நோயியல் கர்ப்பத்தின் போதும் அதற்குப் பின்னரும் ஏற்படலாம் (கருக்கலைப்பு, கருச்சிதைவு, பிரசவம், ஹைடாடிடிஃபார்ம் மச்சம், எக்டோபிக் கர்ப்பம்). எக்டோபிக் கர்ப்பத்தின் விஷயத்தில், இது குழாய் அல்லது கருப்பையில் இடமளிக்கப்படுகிறது, இது மிகவும் அரிதானது. கருப்பை கோரியோகார்சினோமா கிருமி உயிரணுக்களிலிருந்து உருவாகலாம், இது கர்ப்பத்துடன் தொடர்புடையது அல்ல மற்றும் கிருமி உயிரணு கட்டியாக வகைப்படுத்தப்படுகிறது (அதாவது, இது ட்ரோபோபிளாஸ்டிக் அல்ல).
மேக்ரோஸ்கோபி அடிப்படையில், கோரியோகார்சினோமா என்பது கருப்பை குழியின் உள் மேற்பரப்பில், தசைகளுக்கு இடையே, சீரியஸ் உறையின் கீழ் அல்லது பரவலான வளர்ச்சியின் வடிவத்தில் அமைந்துள்ள ஒரு முடிச்சு கட்டியாக இருக்கலாம். கட்டி அடர் ஊதா நிறத்தில் உள்ளது, மென்மையான நிலைத்தன்மையைக் கொண்டுள்ளது, இரத்த நாளங்களைக் கொண்டிருக்கவில்லை, மேலும் 0.5 முதல் 12 சென்டிமீட்டர் அல்லது அதற்கு மேற்பட்ட அளவில் உள்ளது. பெரும்பாலான சந்தர்ப்பங்களில், இது சளிக்கு அடியில் அமைந்துள்ளது.
நுண்ணோக்கி மூலம், கோரியோகார்சினோமா 3 ஹிஸ்டோடைப்களைக் கொண்டுள்ளது: சின்சைஷியல், சைட்டோட்ரோபோபிளாஸ்டிக் மற்றும் கலப்பு. சிறப்பியல்பு அம்சங்களில் கோரியானிக் எபிட்டிலியத்தின் படையெடுப்பு, நெக்ரோசிஸ் மற்றும் இரத்தக்கசிவின் விரிவான பகுதிகள் மற்றும் லாங்கன்ஸ் செல்களின் தனிமைப்படுத்தப்பட்ட கொத்துகள் ஆகியவை அடங்கும்.
கண்டறியும் ட்ரோபோபிளாஸ்டிக் நோய்
ட்ரோபோபிளாஸ்டிக் நோயைக் கண்டறிதல் பின்வரும் தரவை அடிப்படையாகக் கொண்டது:
- வரலாறு;
- மருத்துவ பரிசோதனை;
- கதிர்வீச்சு, ஹிஸ்டாலஜிக்கல் மற்றும் ஹார்மோன் ஆராய்ச்சி முறைகள்.
மருத்துவ ரீதியாக முக்கியமானது: விரிவான வரலாறு, யோனி மற்றும் கருப்பை வாயின் சளி சவ்வுகளின் சயனோசிஸைக் கண்டறிவதற்கான மகளிர் மருத்துவ பரிசோதனை, கருப்பையின் விரிவாக்கம் மற்றும் புண், சாத்தியமான மெட்டாஸ்டேஸ்கள்.
கதிரியக்க நோயறிதலில் அல்ட்ராசவுண்ட், டாப்ளர் அல்ட்ராசோனோகிராபி, ஆஞ்சியோகிராபி, காந்த அதிர்வு இமேஜிங் (MRI) மற்றும் கம்ப்யூட்டட் டோமோகிராபி (CT) ஆகியவை அடங்கும்.
அல்ட்ராசவுண்ட் மற்றும் டாப்ளெரோகிராபி ஆகியவை தகவல் தரும், எளிமையான, நம்பகமானவை மற்றும் ஹைடாடிடிஃபார்ம் மற்றும் ஆக்கிரமிப்பு மச்சம் மற்றும் கோரியோகார்சினோமா, அத்துடன் கல்லீரல், சிறுநீரகங்கள் மற்றும் கருப்பைகளுக்கு மெட்டாஸ்டேஸ்கள் ஆகியவற்றைக் கண்டறியப் பயன்படுத்தலாம். ஆக்கிரமிப்பு இல்லாத மற்றும் பாதிப்பில்லாதவை என்பதால், கீமோதெரபியின் செயல்திறனைக் கண்காணிப்பதற்கு அவை இன்றியமையாதவை. கான்ட்ராஸ்ட் ஆஞ்சியோகிராபி, குறிப்பாக எண்டோமெட்ரியல் ஸ்கிராப்பிங் மற்றும் ட்ரோபோபிளாஸ்டிக் ஹார்மோன்களிலிருந்து எதிர்மறையான ஹிஸ்டாலஜிக்கல் தரவுகளுடன், கோரியோகார்சினோமாவை மிகவும் துல்லியமாகக் கண்டறிய அனுமதிக்கிறது.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை ட்ரோபோபிளாஸ்டிக் நோய்
ட்ரோபோபிளாஸ்டிக் நோய் என்பது வீரியம் மிக்க நோய்களின் அரிய வடிவங்களில் ஒன்றாகும், இது தொலைதூர மெட்டாஸ்டேஸ்கள் இருந்தபோதிலும் கீமோதெரபி மூலம் அதிக விகிதத்தில் குணப்படுத்துவதன் மூலம் வகைப்படுத்தப்படுகிறது.
ட்ரோபோபிளாஸ்டிக் நோய்க்கு சிகிச்சையளிப்பதற்கான முக்கிய முறை கீமோதெரபி ஆகும், இது சுயாதீனமாகவும் சிக்கலான சிகிச்சையிலும் பயன்படுத்தப்படுகிறது. ட்ரோபோபிளாஸ்டிக் நோயின் சில வடிவங்களின் சிக்கலான சிகிச்சையில், அறுவை சிகிச்சை மற்றும் கதிர்வீச்சு சிகிச்சை பயன்படுத்தப்படுகின்றன.
ஹைடடிடிஃபார்ம் மச்சத்தின் சிகிச்சையின் கோட்பாடுகள்
- கருப்பை சுருக்க முகவர்களை (நரம்பு வழி ஆக்ஸிடோசின், முதலியன) செலுத்துவதன் மூலம் கருப்பையை குணப்படுத்துவதன் மூலம் வெற்றிட ஆஸ்பிரேஷன் அல்லது ஹைடடிடிஃபார்ம் மச்சத்தை அகற்றுதல்.
- பெரிய ஹைடாடிடிஃபார்ம் மச்சங்களுக்கு கருப்பை நீக்கம், குறிப்பிடத்தக்க இரத்தப்போக்கு, கருப்பையை காலி செய்வதற்கான நிலைமைகள் இல்லாமை; மேலும் கர்ப்பம் தரிக்க பெண் விருப்பமின்மை. கோ-லுடியல் நீர்க்கட்டிகள் உள்ள கருப்பைகள் அகற்றப்படுவதில்லை.
- மச்சத்தை அகற்றிய பிறகு, இரண்டு ஆண்டுகளுக்கு கண்காணிப்பு மேற்கொள்ளப்படுகிறது (ஒரு மாதத்திற்கு ஒரு முறை சிறுநீரில் மனித கோரியானிக் கோனாடோட்ரோபின் உள்ளடக்கத்தை கண்காணித்தல்).
- வெற்றிட ஆஸ்பிரேஷன் மூலம் ஹைடடிடிஃபார்ம் மோலை வெளியேற்றிய பிறகு தடுப்பு கீமோதெரபி (மெத்தோட்ரெக்ஸேட்) பின்வரும் சந்தர்ப்பங்களில் செய்யப்படுகிறது: 40 வயதுக்கு மேற்பட்ட வயது, கருப்பையின் அளவிற்கும் எதிர்பார்க்கப்படும் கர்ப்ப காலத்திற்கும் இடையிலான முரண்பாடு, ஹைடடிடிஃபார்ம் மோலின் காலத்தில் லுடியல் நீர்க்கட்டிகள் இருப்பது, 2-3 வெளியேற்றங்களுக்குப் பிறகு அல்லது ஊடுருவும் மோலின் அறுவை சிகிச்சைக்குப் பிறகு 20,000 IU/ml க்கும் அதிகமான மனித கோரியானிக் கோனாடோட்ரோபின் அளவுகள் அதிகரித்தல், மனித கோரியானிக் கோனாடோட்ரோபின் அளவை மாறும் கண்காணிப்பு இல்லாமை.
கோரியோகார்சினோமா சிகிச்சையின் கோட்பாடுகள்
- முதல்-வரிசை கீமோதெரபி (மெத்தோட்ரெக்ஸேட், ஆக்டினோமைசின் டி, குளோராம்புசில், 6-மெர்காப்டோபூரின், அட்ரியாமைசின், பிளாட்டினம் மருந்துகள் மற்றும் ஆல்கலாய்டுகள்).
- அறுவை சிகிச்சை. அறிகுறிகள்: அதிக கருப்பை இரத்தப்போக்கு, கட்டி துளையிடும் போக்கு, பெரிய கருப்பை, கீமோதெரபிக்கு கட்டி எதிர்ப்பு. அறுவை சிகிச்சையின் அளவு: மெட்டாஸ்டேஸ்கள் இல்லாத கட்டி உள்ள இளம் பெண்களில் - பிற்சேர்க்கைகள் இல்லாமல் கருப்பையை அழித்தல், 40 ஆண்டுகளுக்குப் பிறகு - பிற்சேர்க்கைகளுடன் கருப்பையை அழித்தல்.
- 1 வார இடைவெளியில் மேற்கொள்ளப்படும் மனித கோரியானிக் கோனாடோட்ரோபினுக்கான 3 எதிர்மறை சோதனைகளுக்குப் பிறகு வெளியேற்றம் செய்யப்படுகிறது.
- கவனிப்பு. மனித கோரியானிக் கோனாடோட்ரோபின் டைட்டர் நிர்ணயம் (ஒவ்வொரு 2 வாரங்களுக்கும் ஒரு முறை) 3 மாதங்களுக்கு, பின்னர் ஒவ்வொரு 6 மாதங்களுக்கும் 2 ஆண்டுகளுக்கு. ஒவ்வொரு 3 மாதங்களுக்கும் (ஒரு வருடத்திற்கு) மார்பு எக்ஸ்ரே. ஒரு வருடத்திற்கு கருத்தடை (COC) பரிந்துரைக்கப்படுகிறது.
WHO அளவின்படி கீமோதெரபிக்கு கட்டி எதிர்ப்பை உருவாக்கும் அபாயத்தின் அளவைக் கருத்தில் கொண்டு சிகிச்சை முறையின் தேர்வு தற்போது மேற்கொள்ளப்படுகிறது.
WHO அளவின்படி, எதிர்ப்பு வளர்ச்சிக்கான 3 டிகிரி ஆபத்து உள்ளது: குறைந்த (5 க்கும் குறைவான புள்ளிகளின் கூட்டுத்தொகை), மிதமான (5-7 புள்ளிகள்) மற்றும் அதிக (8 புள்ளிகள் அல்லது அதற்கு மேல்).
கீமோதெரபிக்கு கட்டி எதிர்ப்பு குறைவாக இருந்தால் (மெட்டாஸ்டேஸ்கள் இல்லாதது, சிறியது, 3 செ.மீ வரை, கருப்பை கட்டியின் அளவு, இரத்த சீரத்தில் குறைந்த அளவு hCG மற்றும் நோய் காலம் 4 மாதங்களுக்கும் குறைவாக இருந்தால்), மெத்தோட்ரெக்ஸேட் அல்லது டாக்டினோமைசினுடன் முதல்-வரிசை மோனோகெமோதெரபி செய்யப்படுகிறது. மோனோகெமோதெரபியின் செயல்திறன் 68.7 முதல் 100% வரை இருக்கும்.
கீமோதெரபிக்கு கட்டி எதிர்ப்பின் ஆரம்ப அறிகுறி, 1 வார இடைவெளியில் இரண்டு முறை மீண்டும் மீண்டும் செய்யப்படும் சோதனைகளில் சீரம் hCG இல் குறைவு அல்லது அதிகரிப்பு இல்லாதது ஆகும்.
கீமோதெரபிக்கு கோரியோகார்சினோமா எதிர்ப்பை தீர்மானிப்பதற்கான WHO அளவுகோல்
ஆபத்து காரணி |
புள்ளிகளின் எண்ணிக்கை |
|||
0 |
1 |
2 |
3 |
|
வயது, ஆண்டுகள் |
39 வரை |
39 வயதுக்கு மேல் |
||
முந்தைய கர்ப்பத்தின் விளைவு |
ஹைடாடிடிஃபார்ம் மச்சம் |
கருக்கலைப்பு |
பிரசவம் |
|
இடைவெளி*, மாதம் |
4 க்கும் குறைவாக |
4-6 |
7-12 |
12 க்கும் மேற்பட்டவை |
HCG அளவு, IU/L |
10**க்கும் குறைவாக |
10 3 -01 4 |
10 4 -10 5 |
10 5 க்கும் மேற்பட்டவை |
இரத்த வகை |
0 அல்லது A |
பி அல்லது ஏபி |
||
கருப்பை கட்டி உட்பட மிகப்பெரிய கட்டி |
3 செ.மீ.க்கும் குறைவானது |
3-5 செ.மீ. |
5 செ.மீ.க்கு மேல் |
|
மெட்டாஸ்டேஸ்களின் உள்ளூர்மயமாக்கல் |
மண்ணீரல், சிறுநீரகம் |
இரைப்பை குடல், கல்லீரல் |
மூளை |
|
மெட்டாஸ்டேஸ்களின் எண்ணிக்கை |
1-3 |
4-8 |
8 க்கும் மேற்பட்டவை |
|
முந்தைய கீமோதெரபி |
1 மருந்து |
2 சைட்டோஸ்டேடிக்ஸ் அல்லது அதற்கு மேற்பட்டவை |
||
- * முந்தைய கர்ப்பத்தின் முடிவிற்கும் கீமோதெரபியின் தொடக்கத்திற்கும் இடையிலான இடைவெளி.
- ** நஞ்சுக்கொடி இருக்கும் இடத்தில் ட்ரோபோபிளாஸ்டிக் கட்டிகள் இருந்தால் மனித கோரியானிக் கோனாடோட்ரோபின் அளவு குறைவாக இருக்கலாம்.
கட்டிகளின் எதிர்ப்பு வடிவங்களைக் கொண்ட நோயாளிகளின் சிகிச்சைக்காக, பல்வேறு கீமோதெரபி விதிமுறைகள் (2வது வரி) நிர்வகிக்கப்படும் மருந்துகளின் அளவு மற்றும் படிப்புகளின் அதிர்வெண் அதிகரிப்புடன் பயன்படுத்தப்படுகின்றன.
கட்டி எதிர்ப்பு வளர்ச்சியின் மிதமான மற்றும் அதிக ஆபத்து (மெட்டாஸ்டேஸ்கள் இருப்பது, கட்டியின் அளவு 3 செ.மீ.க்கு மேல், மனித கோரியானிக் கோனாடோட்ரோபின் அதிக அளவு, அறிகுறிகளின் காலம் 4 மாதங்களுக்கும் மேலாக, பிரசவத்திற்குப் பிறகு உடனடியாக நோய் தொடங்குதல்), கூட்டு பாலிகீமோதெரபி பல்வேறு விதிமுறைகளின்படி பயன்படுத்தப்படுகிறது: MAC (மெத்தோட்ரெக்ஸேட், டாக்டினோமைசின், குளோராம்பூசின்); EMA-CO (எட்டோபோசைட், டாக்டினோமைசின், மெத்தோட்ரெக்ஸேட், வின்கிரிஸ்டைன், சைக்ளோபாஸ்பாமைடு, லுகோவோரின்), SNAMOSA (ஹைட்ராக்ஸியூரியா, டாக்டினோமைசின், மெத்தோட்ரெக்ஸேட், லுகோவோரின், வின்கிரிஸ்டைன், சைக்ளோபாஸ்பாமைடு, டாக்ஸோரூபிசின்); PVB (சிஸ்பிளாட்டின், வின்பிளாஸ்டைன், ப்ளியோமைசின்), EHMMAC (எட்டோபோசைட், ஹைட்ராக்ஸியூரியா, டாக்டினோமைசின், மெத்தோட்ரெக்ஸேட், வின்கிரிஸ்டைன்). இரண்டாம் வரிசை மருந்துகளின் மிகவும் பயனுள்ள மற்றும் குறைந்த நச்சு கலவை EMA-CO விதிமுறை ஆகும்.
எதிர்ப்புத் திறன் கொண்ட கட்டி குவியங்களின் சிகிச்சைக்கு, அவற்றை அறுவை சிகிச்சை மூலம் அகற்றுதல் மற்றும் இரண்டாம் நிலை கீமோதெரபி ஆகியவற்றின் கலவை மிகவும் முக்கியத்துவம் வாய்ந்தது. மூளைக்கு தொலைதூர மெட்டாஸ்டேஸ்கள் ஏற்பட்டால், ஒருங்கிணைந்த பாலிகீமோதெரபி முழு மூளைக்கும் கதிர்வீச்சு சிகிச்சையுடன் இணைந்து செய்யப்படுகிறது; பாராமெட்ரியத்திற்கு மெட்டாஸ்டாஸிஸ் ஏற்பட்டால் கதிர்வீச்சு சிகிச்சை சாத்தியமாகும்.
இதனால், அறுவை சிகிச்சை மற்றும் கதிர்வீச்சு சிகிச்சை கூடுதல் சிகிச்சை முறைகள் ஆகும்.
மருந்துகள்
தடுப்பு
ஹைடடிடிஃபார்ம் மச்சத்திற்குப் பிறகு நோயாளிகளின் பின்தொடர்தல் 4 ஆண்டுகளுக்கு மேற்கொள்ளப்படுகிறது. இது சாத்தியமான கோரியோகார்சினோமாவின் ஆரம்பகால நோயறிதலை நோக்கமாகக் கொண்டுள்ளது மற்றும் பின்வருவனவற்றை உள்ளடக்கியது: மாதவிடாய் சுழற்சியைக் கண்காணித்தல், 2 ஆண்டுகளுக்கு கருத்தடை, பொது பரிசோதனை மற்றும் மகளிர் மருத்துவ பரிசோதனை, குறிகாட்டிகள் இயல்பாக்கப்படும் வரை ஒவ்வொரு 2 வாரங்களுக்கும் ஒரு முறை இரத்த சீரத்தில் hCG அளவை தீர்மானித்தல், பின்னர் முதல் ஆறு மாதங்களில் ஒவ்வொரு 6 வாரங்களுக்கும், பின்னர் அடுத்த 6 மாதங்களில் ஒவ்வொரு 8 வாரங்களுக்கும்.
4 மாதங்களுக்கு ஒரு முறை - இரண்டாவது வருடத்திலும், மூன்றாவது மற்றும் நான்காவது வருடங்களில் வருடத்திற்கு ஒரு முறையும்; ஹைடடிடிஃபார்ம் மச்சம் வெளியேற்றப்பட்ட 2 வாரங்களுக்குப் பிறகு இடுப்பு உறுப்புகளின் அல்ட்ராசவுண்ட் மற்றும் மார்பு எக்ஸ்ரே மற்றும் பின்னர் முதல் இரண்டு ஆண்டுகளுக்கு வருடத்திற்கு ஒரு முறை. ஹைடடிடிஃபார்ம் மச்சத்திற்குப் பிறகு தடுப்பு கீமோதெரபி பெற்ற நோயாளிகளுக்கு பின்வரும் கண்காணிப்பு காலங்கள் பரிந்துரைக்கப்படுகின்றன: முதல் 3 மாதங்கள் - ஒவ்வொரு 2 வாரங்களுக்கும் ஒரு முறை, பின்னர் மாதந்தோறும் 3 மாதங்களுக்கு, பின்னர் குறிப்பிட்ட திட்டத்தின் படி.
கோரியோகார்சினோமா நோயாளிகளின் பின்தொடர்தல் 5 ஆண்டுகளுக்கு மேற்கொள்ளப்படுகிறது, மேலும் மெனோகிராம், 2 ஆண்டுகளுக்கு கருத்தடை, பாலூட்டி சுரப்பிகளைப் பரிசோதிக்கும் பொது பரிசோதனை, மகளிர் மருத்துவ பரிசோதனை, முதல் ஆண்டில் மாதந்தோறும் இரத்த சீரத்தில் hCG அளவை தீர்மானித்தல், 2வது ஆண்டில் 3 மாதங்களுக்கு ஒரு முறை, மூன்றாம் ஆண்டில் 4 மாதங்களுக்கு ஒரு முறை மற்றும் நான்காவது மற்றும் ஐந்தாவது ஆண்டுகளில் வருடத்திற்கு இரண்டு முறை, பின்னர் வருடத்திற்கு ஒரு முறை. இடுப்பு உறுப்புகளின் அல்ட்ராசவுண்ட் மற்றும் நுரையீரலின் ரேடியோகிராபி அல்லது CT முதல் ஆண்டில் 2 மாதங்களுக்கு ஒரு முறை மற்றும் பின்னர் பின்தொடர்தலின் போது வருடத்திற்கு ஒரு முறை.

