
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
சீழ் மிக்க பெரிகார்டிடிஸ்
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 29.06.2025
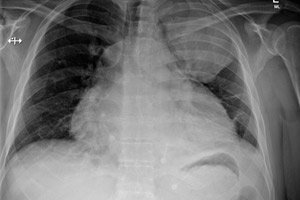
பெரிகார்டியத்தில் ஏற்படும் அழற்சி செயல்முறைகள் - பெரிகார்டியல் பர்சா - தோற்றம் மற்றும் வளர்ச்சியின் வெவ்வேறு வழிமுறைகளைக் கொண்டிருக்கலாம், சிகிச்சை அணுகுமுறைகள் மற்றும் முன்கணிப்பிலும் வேறுபடலாம். இருப்பினும், சீழ் மிக்க பெரிகார்டிடிஸ் மிகவும் சாதகமற்ற போக்கைக் கொண்டுள்ளது: இந்த நோயின் பல வழக்குகள் மரணத்தில் முடிவடைகின்றன. மேலும் நன்கு சிந்திக்கப்பட்ட சிகிச்சையுடன் சரியான நேரத்தில் அறுவை சிகிச்சை நோயறிதல் நடவடிக்கைகளைச் செய்வது மிகவும் முக்கியம் என்று நிபுணர்கள் கூறுகின்றனர். [ 1 ]
நோயியல்
இதயப் பிரச்சினைகள் உள்ள நோயாளிகளில் 1% க்கும் குறைவானவர்களுக்கு மட்டுமே ஏற்படும் ஒரு அரிய நிலைதான் சீழ் மிக்க பெரிகார்டிடிஸ். மேற்கத்திய ஐரோப்பிய மதிப்பீடுகளின்படி, இந்த நோயியல் பெரும்பாலும் ஸ்டேஃபிளோகோகி, ஸ்ட்ரெப்டோகோகி மற்றும் நிமோகோகி ஆகியவற்றால் தூண்டப்படுகிறது. தொடர்புடைய புண்களில், எம்பீமா மற்றும் நிமோனியா ஆகியவை பொதுவானவை.
நோயெதிர்ப்பு குறைபாடுள்ள நோயாளிகளில் அல்லது பெரும்பாலான சந்தர்ப்பங்களில் மார்பு அறுவை சிகிச்சை தலையீடுகளுக்குப் பிறகு, ஸ்டேஃபிளோகோகஸ் ஆரியஸ் (30%) மற்றும் பூஞ்சை தொற்று (20%) தனிமைப்படுத்தப்படுகின்றன. காற்றில்லா நோய்க்கிருமிகள் ஓரோபார்னீஜியல் பகுதியிலிருந்து தனிமைப்படுத்தப்படலாம்.
தொற்று முகவர்கள் ரெட்ரோபார்னீஜியல் பகுதி, இதய வால்வுகள் அல்லது துணை உதரவிதானம் வழியாக ஹீமாடோஜெனஸ் முறையில் பரவுகின்றன.
நெய்சீரியா மெனிங்கிடிடிஸ் நோய் எதிர்ப்பு சக்தி தொடர்பான மலட்டு வெளியேற்றத்தைத் தொடங்குவதன் மூலமோ அல்லது நேரடி தொற்று மற்றும் சீழ் மிக்க எதிர்வினையின் வளர்ச்சி மூலமோ பெரிகார்டியத்தை பாதிக்க முடியும்.
ஐட்ரோஜெனிக் மற்றும் எச்.ஐ.வி-தொடர்புடைய நோயெதிர்ப்பு ஒடுக்கம் உள்ள நோயாளிகளின் நுண்ணிய அமைப்பு மிகவும் மாறுபட்டதாகவும் கவர்ச்சியானதாகவும் இருக்கலாம்.
பொதுவாக, சீழ் மிக்க பெரிகார்டிடிஸ் என்பது பெரிகார்டியத்தின் தொற்று (பெரும்பாலும் நுண்ணுயிர்) எக்ஸுடேடிவ் வீக்கமாகக் கருதப்படுகிறது, இதன் வளர்ச்சியின் போது பெரிகார்டியல் பர்சாவில் எக்ஸுடேடிவ் சீழ் குவிகிறது. பெரும்பாலான சந்தர்ப்பங்களில் சீழ் மிக்க பெரிகார்டிடிஸ் என்பது இரண்டாம் நிலை நோயாகும், இது பிற இருதய, சுவாச (நுரையீரல்), இரைப்பை குடல் மற்றும் அதிர்ச்சிகரமான நோய்க்குறியீடுகளின் சிக்கலாக செயல்படுகிறது.
மற்ற வகை பெரிகார்டிடிஸில், சீழ் மிக்க மாறுபாடு சுமார் 8% வழக்குகளில் ஏற்படுகிறது.
இன்றுவரை, பெரிகார்டிடிஸின் மொத்த எண்ணிக்கையில் சிறிது அதிகரிப்பு ஏற்பட்டுள்ளது, அதே நேரத்தில் சீழ் மிக்க பெரிகார்டியல் அழற்சிகளின் எண்ணிக்கையிலும் குறைவு ஏற்பட்டுள்ளது.
சரியான நேரத்தில் மருத்துவ சேவையை வழங்கத் தவறினால் மோசமான முன்கணிப்பு மற்றும் போதுமான சரியான நேரத்தில் சிகிச்சை அளிக்கப்பட்டால் மிகவும் நல்ல முன்கணிப்பு ஆகியவற்றால் இந்த நோய் வகைப்படுத்தப்படுகிறது.
சீழ் மிக்க பெரிகார்டிடிஸ், தனித்தனி சைனஸ் மற்றும் முழு பெரிகார்டியல் குழியிலும் எக்ஸுடேடிவ் சீழ் குவிவதோடு சேர்ந்துள்ளது. அதே நேரத்தில், எக்ஸுடேட்டின் அளவு வேறுபட்டிருக்கலாம் - 100 முதல் 1000 மில்லி வரை. எந்த வயது மற்றும் பாலின நோயாளிகளும் நோய்வாய்ப்படலாம். [ 2 ]
காரணங்கள் சீழ் மிக்க பெரிகார்டிடிஸ்
சீழ் மிக்க பெரிகார்டிடிஸ் என்பது முக்கியமாக இரண்டாம் நிலை நோயாகும், இது சில தொற்று முகவர்கள் - உடலில் உள்ள பிற தொற்று மையங்களிலிருந்து - பெரிகார்டியல் குழிக்குள் நுழையும் போது உருவாகிறது.
சுற்றுச்சூழலில் காணப்படும் ஏராளமான நுண்ணுயிரிகள் தொற்று முகவர்களாகச் செயல்படலாம். அவை பாக்டீரியா, ஸ்பைரோசீட்டுகள், ரிக்கெட்சியா, நோய்க்கிருமி பூஞ்சை, புரோட்டோசோவா மற்றும் வைரஸ்களாக இருக்கலாம். தொற்று முகவர்கள் பெரிகார்டியத்தில் நேரடி சேதத்தை ஏற்படுத்தும் அல்லது நோயெதிர்ப்பு மண்டலத்தில் பாதகமான மாற்றங்களை ஏற்படுத்தும், இது உடலின் பாதுகாப்பு அமைப்பில் தோல்விக்கு வழிவகுக்கிறது.
நோயெதிர்ப்பு மண்டலத்தின் செயல்பாடு நாளமில்லா சுரப்பி மற்றும் நரம்பு வழிமுறைகளால் கட்டுப்படுத்தப்படுகிறது. ஏராளமான அழுத்தங்கள் மற்றும் பிற நோய்க்கிருமி காரணிகள் நோய் எதிர்ப்பு சக்தி கோளாறுகளைத் தூண்டுகின்றன, இதனால் நோய்த்தொற்றின் செல்வாக்கிற்கு எதிரான பாதுகாப்பை பலவீனப்படுத்துகின்றன. எனவே, பெரும்பாலும் மனோ-உணர்ச்சி சுமை, கடுமையான மன அழுத்தத்தின் பின்னணியில் சீழ் மிக்க பெரிகார்டிடிஸ் உருவாகிறது.
தொற்று படையெடுப்புகளுக்கு எதிரான உடலின் நோய் எதிர்ப்பு பாதுகாப்பு இரண்டு வகையான நோய் எதிர்ப்பு சக்திகளால் மேற்கொள்ளப்படுகிறது:
- உள்ளார்ந்த நோய் எதிர்ப்பு சக்தி ஒரு மரபணு (பரம்பரை) காரணியால் தீர்மானிக்கப்படுகிறது;
- வாழ்க்கைச் செயல்பாட்டின் போது பெறப்பட்ட நோய் எதிர்ப்பு சக்தி உருவாகிறது.
பெரும்பாலான நோயாளிகளில், நுரையீரல் வீக்கம், ப்ளூரல் எம்பீமா, மீடியாஸ்டினிடிஸ், நுரையீரல் அல்லது சப் டயாபிராக்மடிக் சீழ், எண்டோ மற்றும் மயோர்கார்டிடிஸ் ஆகியவற்றின் பின்னணியில் பெரிகார்டியத்தில் சீழ் மிக்க செயல்முறை ஏற்படுகிறது. இந்த சூழ்நிலையில், நோய்க்கிருமி அருகிலுள்ள உடற்கூறியல் அமைப்புகளிலிருந்து பெரிகார்டியல் பர்சாவுக்குள் நுழைகிறது.
சில நேரங்களில் தொற்று இரத்தம் அல்லது நிணநீர் ஓட்டத்துடன் தொலைதூர குவியங்களிலிருந்து பரவுகிறது. இது பெரிட்டோனிடிஸ் அல்லது ஆஸ்டியோமைலிடிஸ், கம்பு மற்றும் செப்சிஸ், டிப்தீரியா மற்றும் டான்சில்லிடிஸ், பீரியண்டால்ட் நோய் மற்றும் ஓடோன்டோஜெனிக் ஃபிளெக்மோன், பெரிடோன்சில்லர் அல்லது மென்மையான திசு சீழ் ஆகியவற்றில் காணப்படுகிறது. சில சந்தர்ப்பங்களில், வைரஸ் நோய்க்குறியியல் (சிக்கன் பாக்ஸ், இன்ஃப்ளூயன்ஸா, தட்டம்மை, முதலியன) காரணமாக நோய் எதிர்ப்பு சக்தி குறைவதன் பின்னணியில் நுண்ணுயிர் தொற்று இணைகிறது: கோக்கல் ப்யூரூலண்ட் பெரிகார்டிடிஸ் உருவாகிறது. [ 3 ], [ 4 ]
சீழ் மிக்க செயல்முறையின் வளர்ச்சி பெரிகார்டியல் பஞ்சர், இதய மற்றும் மார்பு அறுவை சிகிச்சை கையாளுதல்கள், இதயத்தின் இயந்திர அதிர்ச்சி ஆகியவற்றின் சிக்கலாக செயல்படலாம். பெருநாடி அனீரிசம், வீரியம் மிக்க உணவுக்குழாய் கட்டி, பூஞ்சை நோய்கள் இருப்பதால் ஏற்படும் நுண்ணுயிர் அழற்சியின் அறியப்பட்ட வழக்குகள் உள்ளன. [ 5 ]
பெரும்பாலான சீழ் மிக்க பெரிகார்டிடிஸ் நிகழ்வுகளைத் தூண்டும் தொற்று நோய்க்கிருமிகள்:
- கோக்கல் தாவரங்கள், கிராம் (-) நுண்ணுயிரிகள் (புரோட்டியஸ், சூடோமோனாட்ஸ், கிளெப்சில்லா, எஸ்கெரிச்சியா கோலி);
- நைசீரியா மெனிங்கிடிடிஸ் (மூளைக்காய்ச்சல் நோயாளிகளில்);
- பூஞ்சை தாவரங்கள் மற்றும் புரோட்டோசோவா (பாக்டீரியாவை விட மிகவும் குறைவான பொதுவானது).
சீழ் மிக்க பெரிகார்டிடிஸின் காரணகர்த்தாக்கள் குறிப்பாக அரிதானவை:
- நுண்ணுயிர் நோய்க்கிருமிகள் (லெஜியோனெல்லா, ஆக்டினோபாசில்லி, ஹீமோபிலஸ் இன்ஃப்ளூயன்ஸா, ஹிஸ்டோபிளாஸ்மோசிஸ் மற்றும் துலரேமியா நோய்க்கிருமிகள்);
- பிளாஸ்டோமைகோசிஸ், அமீபியாசிஸ், ஆஸ்பெர்கில்லோசிஸ், நோகார்டியோசிஸ், கோசிடியோசிஸ், கேண்டிடியாஸிஸ், டோக்ஸோபிளாஸ்மோசிஸ் ஆகியவற்றின் நுண்ணுயிர் அல்லாத நோய்க்கிருமிகள்.
ஆபத்து காரணிகள்
புருலண்ட் பெரிகார்டிடிஸ் என்பது ஒரு அரிய நோயாகும், இது பெரும்பாலும் பெரிகார்டியல் நோய்க்குறியீடுகளால் பாதிக்கப்பட்டவர்களை அல்லது நோய் எதிர்ப்பு சக்தியை பலவீனப்படுத்தியவர்களை பாதிக்கிறது - எடுத்துக்காட்டாக, கீமோதெரபி படிப்புகளுக்குப் பிறகு.
கூடுதல் ஆபத்து காரணிகள் பின்வருமாறு:
- கரோனரி தலையீடுகளின் வரலாறு;
- ஹீமோடையாலிசிஸ்;
- நோயெதிர்ப்பு பாதுகாப்புகளை கடுமையாக அடக்குதல்;
- நாள்பட்ட குடிப்பழக்கம், போதைப் பழக்கம், கடுமையான மன அழுத்தம்;
- நுண்ணுயிர் எதிர்ப்பிகளுடன் சுய மருந்து;
- மார்பு அதிர்ச்சி, நுரையீரல் நோய்கள்.
முன்னதாக, மருத்துவத்தில் ஆண்டிபயாடிக் சிகிச்சை அறிமுகப்படுத்தப்படுவதற்கு முன்பு, நிமோனியா, எண்டோகார்டிடிஸ், மூளைக்காய்ச்சல் மற்றும் ஆஸ்டியோமைலிடிஸ், டெர்மடிடிஸ் மற்றும் ஓடிடிஸ் மீடியா உள்ளிட்ட பிற தொற்று மற்றும் அழற்சி நோயியல் போன்ற நோய்களை பியூரூலண்ட் பெரிகார்டிடிஸ் பெரும்பாலும் சிக்கலாக்கியது.
சீழ் மிக்க பெரிகார்டிடிஸை ஏற்படுத்துவதற்கு காரணிகள் மட்டுமே காரணமல்ல, மாறாக அவை அதற்கு குறிப்பிடத்தக்க பங்களிப்பை வழங்குகின்றன என்பதை உணர வேண்டியது அவசியம். இந்த காரணிகளில் பல நோயாளியின் ஆரோக்கியத்திற்கும் உயிருக்கும் ஆபத்தான பாதகமான விளைவுகளின் வளர்ச்சிக்கு வழிவகுக்கும் என்பதால், அவற்றைப் பற்றி எச்சரிக்கையாக இருப்பது முக்கியம்.
பெரிகார்டிடிஸின் தீவிரம், அதன் அறிகுறிகள் மற்றும் இறுதி விளைவு ஆகியவை ஒரு குறிப்பிட்ட நபரின் பொதுவான சுகாதார நிலை, நோயெதிர்ப்பு பாதுகாப்பு நிலை மற்றும் உடலியல் தனித்தன்மையைப் பொறுத்தது. ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்தும் மக்கள், சரியாக சாப்பிடுவது, சுகாதார விதிமுறைகளைக் கடைப்பிடிப்பது போன்ற பிரச்சனையை சந்திப்பதற்கான வாய்ப்புகள் மிகக் குறைவு.
அடிக்கடி மன அழுத்தம், மது மற்றும் போதைப்பொருள் பயன்பாடு, முறையற்ற ஊட்டச்சத்து மற்றும் நாள்பட்ட நோய்கள் இருப்பது மனித நோய் எதிர்ப்பு சக்தியை அதிகபட்சமாக பலவீனப்படுத்துகிறது, உடல் தொற்றுநோயை போதுமான அளவு எதிர்க்காமல் தடுக்கிறது என்பது இரகசியமல்ல. மது மற்றும் மருந்துகள் நரம்பு மண்டலத்தின் இயல்பான செயல்பாட்டை சீர்குலைத்து, அதன் செயல்பாட்டைக் குறைத்து, அடிப்படை வாழ்க்கை செயல்முறைகளின் ஓட்டத்தைத் தடுக்கின்றன. இதன் விளைவாக, உள் உறுப்புகள் சேதமடைகின்றன, போதை அதிகரிக்கிறது, மேலும் உடல் தன்னைத்தானே பாதுகாத்துக் கொள்ளும் திறனை இழக்கிறது.
மற்றொரு பொதுவான விஷயம் என்னவென்றால், நுண்ணுயிர் எதிர்ப்பிகளின் கட்டுப்பாடற்ற, நியாயமற்ற மற்றும் தவறான பயன்பாடு, நோய்க்கிருமி நுண்ணுயிரிகளின் "பழக்கத்தை" ஏற்படுத்துகிறது மற்றும் நன்மை பயக்கும் தாவரங்களை அழிக்கிறது. பாக்டீரியா எதிர்ப்பு மருந்துகளுடன் சுய சிகிச்சையளிப்பதன் விளைவாக, நோயெதிர்ப்பு அமைப்பு தொற்று படையெடுப்பை சுயாதீனமாகவும் திறம்படவும் எதிர்த்துப் போராடும் திறனை இழக்கிறது, மேலும் உடலில் சீழ் மிக்க செயல்முறைகளை உருவாக்கும் அபாயங்கள் பல மடங்கு அதிகரிக்கின்றன.
நோயியல் ஏற்படுவதைத் தடுக்க, தனிப்பட்ட மற்றும் பொது சுகாதார விதிகள் மற்றும் விதிமுறைகளை கவனமாகக் கடைப்பிடிப்பது, மறுப்பது அவசியம் தீய பழக்கங்கள், மன அழுத்த சூழ்நிலைகள் மற்றும் காயங்களைத் தவிர்க்கவும், உடலில் உள்ள எந்தவொரு தொற்று மற்றும் அழற்சி செயல்முறைகளுக்கும் சரியான நேரத்தில் சிகிச்சையளிக்கவும், சுய மருந்து செய்ய வேண்டாம்.
கவனிக்க வேண்டிய பொதுவான ஆபத்து காரணிகள்:
- இரத்தத்தில் அதிக கொழுப்பு மற்றும் ட்ரைகிளிசரைடு அளவுகள்;
- உயர் இரத்த அழுத்தம்;
- புகைபிடித்தல்;
- குறைந்த உடல் செயல்பாடு;
- அதிக எடை;
- நீரிழிவு நோய்.
புகைபிடித்தல், பெருந்தமனி தடிப்பு, உயர் இரத்த அழுத்தம், ஹைப்போடைனமியா, உடல் பருமன், கூர்மையாக அல்லது நிரந்தரமாக பலவீனமான நோய் எதிர்ப்பு சக்தி ஆகியவற்றின் பின்னணியில், கரோனரி இதய நோய் உள்ளவர்களுக்கு கூடுதல் ஆபத்து எப்போதும் இருக்கும். [ 6 ]
நோய் தோன்றும்
பெரிகார்டியல் இடத்திற்குள் ஒரு தொற்று முகவர் நுழைவதால் சீழ் மிக்க பெரிகார்டிடிஸ் உருவாகிறது. தொற்று சீழ் மிக்க எக்ஸுடேட் உற்பத்தி செயல்முறைகளை செயல்படுத்துகிறது - பெரிகார்டியத்தின் பர்சாவில் வெளியேற்றம். நோயியல் பெரும்பாலும் இரண்டாம் நிலை - அதாவது, உடலில் உள்ள பிற தொற்று செயல்முறைகள் காரணமாக இது உருவாகிறது. முதன்மை நோய் மிகவும் அரிதானது.
பியூரூலண்ட் பெரிகார்டிடிஸின் ஐந்து முக்கிய நோய்க்கிருமி வழிமுறைகள் இருப்பதை நிபுணர்கள் குறிப்பிடுகின்றனர்:
- தொற்று நோய்க்கிருமிகள் அருகிலுள்ள பகுதிகளிலிருந்து பரவுகின்றன - எடுத்துக்காட்டாக, மார்புக்குள் உள்ளூர்மயமாக்கப்பட்டவை.
- தொற்று ஹீமாடோஜெனஸ் முறையில் பரவுகிறது - இரத்த ஓட்டத்துடன் பெரிகார்டியத்தை அடைகிறது.
- தொற்று இதய தசையிலிருந்து ஊடுருவுகிறது - எடுத்துக்காட்டாக, மயோர்கார்டிடிஸ் சீழ் மிக்க பெரிகார்டிடிஸ் வளர்ச்சிக்கு வழிவகுக்கும்.
- இதயம் மற்றும் இரத்த நாளங்களில் அறுவை சிகிச்சை தலையீடுகள், ஊடுருவும் அதிர்ச்சி (காயங்கள்) தொற்று முகவர்கள் நேரடியாக பெரிகார்டியம் அல்லது அருகிலுள்ள கட்டமைப்புகளுக்குள் நுழைவதற்கு பங்களிக்கின்றன.
- உதரவிதானத்திலிருந்து தொற்று சப்டயாபிராம் மற்றும் பெரிகார்டியம் வரை செல்கிறது.
நிமோகோகல் தாவரங்களின் பரவல் பொதுவாக சுவாச உறுப்புகளிலிருந்து நிகழ்கிறது, ஆனால் ஸ்டேஃபிளோகோகஸ் ஆரியஸ் பெரும்பாலும் ஹீமாடோஜெனஸ் பாதை வழியாக இடம்பெயர்கிறது.
சீழ் மிக்க பெரிகார்டிடிஸில் உள்ள நோய்க்குறியியல் ஃபைப்ரினஸ், சீரியஸ் மற்றும் சீழ்-அழற்சி நிலைகளை உள்ளடக்கியது. மிதமான வெளியேற்றம் பெரிகார்டியல் தாள்களின் உறிஞ்சும் திறனில் தலையிடாது, எனவே இந்த கட்டத்தில் மீசோதெலியத்தின் சிவத்தல், வீக்கம் மற்றும் தேய்மானம், அத்துடன் பெரிகார்டியல் தாள்களுக்கு இடையில் ஃபைப்ரின் படிவு ஆகியவை மட்டுமே குறிப்பிடப்படுகின்றன. எபிகார்டியம் மற்றும் பெரிகார்டியம் இடையே, ஃபைப்ரின் இழைகளின் இருப்பு "ஹேரி" இதயம் என்று அழைக்கப்படுபவற்றின் விளைவை உருவாக்குகிறது.
பெரிகார்டியல் பர்சாவில் தீவிரமான வெளியேற்ற செயல்முறைகள் முதலில் எக்ஸுடேட்டின் திரட்சியுடன் சேர்ந்து, அதில் ஃபைப்ரினஸ் இழைகள், உரிக்கப்பட்ட மீசோதெலியம் மற்றும் இரத்த அணுக்கள் உள்ளன. பெரிகார்டியல் பர்சாவில் தொற்று நுழைந்தவுடன், எக்ஸுடேட் சீழ் மிக்கதாக மாறும்: நோய்க்கிருமிகள், புரோட்டோசோவா, பூஞ்சை தொற்று போன்றவை கலவையில் தோன்றும்.
சீழ் உருவாகி மேலும் வடுக்கள் ஏற்படும் கட்டத்தில், வடுக்களின் கால்சிஃபிகேஷன் மற்றும் ஆஸிஃபிகேஷன் ஏற்படலாம், இது இதய செயல்பாட்டை கணிசமாக பாதிக்கிறது. வடுக்கள் எபிகார்டியம் மற்றும் பெரிகார்டியத்தின் அடுக்குகளுக்கு மட்டுமல்ல, எண்டோகார்டியத்தையும் உள்ளடக்கியதாக இருக்கலாம். இதய சுருக்கங்களின் வலிமை மற்றும் வீச்சு பாதிக்கப்படுகிறது, மேலும் இன்டர்வென்ட்ரிகுலர் செப்டம் முக்கிய சுமையை எடுத்துக்கொள்கிறது: சுருக்க பெரிகார்டிடிஸ் உருவாகிறது. [ 7 ]
அறிகுறிகள் சீழ் மிக்க பெரிகார்டிடிஸ்
சீழ் மிக்க பெரிகார்டிடிஸ் காய்ச்சல் மற்றும் குளிர், மூச்சுத் திணறல் ஆகியவற்றுடன் தீவிரமாகத் தொடங்குகிறது. இந்த நோய் பெரும்பாலும் டான்சில்லிடிஸ், நுரையீரலின் வீக்கம், அத்துடன் நுரையீரலில் அழிவுகரமான மாற்றங்கள், செப்சிஸ் போன்றவற்றால் முன்னதாகவே ஏற்படுகிறது. பெரும்பாலும் இதய வலிகள் உள்ளன, பெரிகார்டியல் முணுமுணுப்புகள் கேட்கப்படுகின்றன. சிக்கல்கள் மிக விரைவாக உருவாகின்றன (அவற்றைத் தவறவிடாமல் இருப்பது முக்கியம்): சீழ் மிக்க மீடியாஸ்டினிடிஸ், ப்ளூரல் எம்பீமா. ஆண்டிபயாடிக் சிகிச்சையுடன் கூட, சிக்கல்களை அணுகுவது மரணத்தின் வாய்ப்பை வியத்தகு முறையில் அதிகரிக்கிறது. நோயாளியின் மரணத்திற்கான காரணம் பெரும்பாலும்:
- இதய டம்போனேட்;
- சுருக்க மாற்றங்கள்;
- உடலின் போதை.
அடிப்படை நோய் (மூல காரணம்) நுண்ணுயிர் எதிர்ப்பிகளால் சிகிச்சையளிக்கப்பட்டிருந்தால், சீழ் மிக்க பெரிகார்டிடிஸ் மங்கலான, அழிக்கப்பட்ட முறையில் தொடங்கலாம், இதனால் அதைக் கண்டறிவது மிகவும் கடினமாகிவிடும்.
பெரிகார்டிடிஸின் முக்கிய அறிகுறி பொதுவாக கடுமையான மார்பு வலி மற்றும் இருமல் ஆகும். படம் குறிப்பிட்டதாக இல்லை, எனவே பிற சாத்தியமான அறிகுறிகளுக்கு கவனம் செலுத்த வேண்டியது அவசியம் - எடுத்துக்காட்டாக, நோயாளி தனது உடற்பகுதியை முன்னோக்கி சாய்த்தால் ஓரளவு எளிதாகிவிடுவார். கூடுதலாக, பின்வருவனவும் இருக்கலாம்:
- மூச்சுத் திணறல், ஓய்வு நேரத்தில் உட்பட;
- இடது மூட்டு, தோள்பட்டை, தோள்பட்டை கத்தி, கழுத்தில் அசௌகரியம் உணர்வு;
- ஆழமான உள்ளிழுத்தல் அல்லது வெளியேற்றத்துடன் அதிகரித்த வலி நோய்க்குறி.
சீழ் மிக்க அழற்சி செயல்முறை உருவாகும்போது, காய்ச்சல் அதிகரிக்கிறது. முக்கியமானது: மற்றொரு, அதனுடன் இணைந்த தொற்று செயல்முறையின் பின்னணியில் காய்ச்சல், கவனத்தை திசைதிருப்பலாம் மற்றும் சீழ் மிக்க பெரிகார்டிடிஸை மறைக்கலாம். எனவே, நோயறிதலை முடிந்தவரை கவனமாக அணுக வேண்டும்.
அடிப்படை மருத்துவ தோற்றங்கள் பின்வருமாறு கருதப்படுகின்றன:
- காய்ச்சல் அதிகரிக்கும்;
- மூச்சுத் திணறல்;
- உடற்பகுதியின் இடது பக்கத்திற்கு (முக்கியமாக இடது மேல் மூட்டு அல்லது ஸ்கேபுலாவுக்கு) சாத்தியமான "பின்வாங்கலுடன்" உள்ளக மார்பு வலி;
- துடிப்பு முரண்பாடான தன்மை;
- விரிவாக்கப்பட்ட கல்லீரல்;
- அதிகரித்த மத்திய சிரை அழுத்தம்;
- வயிற்று குழியில் திரவம் குவிதல் அதிகரிப்பு;
- ஒலிச் சத்தம்: இதயத்தின் பெரிகார்டியல் உராய்வு முணுமுணுப்புகள்.
பெரும்பாலான நோயாளிகள் காய்ச்சல் மற்றும் காய்ச்சல் நிலையைப் புகாரளிக்கின்றனர், மேலும் பலருக்கு சுவாசிப்பதில் சிரமம் உள்ளது. இரண்டு நோயாளிகளில் ஒருவருக்கு மார்பு வலி உள்ளது, மேலும் பத்து நோயாளிகளில் மூன்று முதல் நான்கு பேருக்கு முரண்பாடான நாடித்துடிப்பு மற்றும் அதிகரித்த மத்திய சிரை அழுத்தம் காணப்படுகிறது.
மருத்துவ அறிகுறியியல், குறிப்பாக, இணக்கமான தொற்று நோய்க்குறியீடுகளின் படத்தால் பூர்த்தி செய்யப்படலாம்:
- நிமோனியா (குறிப்பாக நிமோகோகல் நிமோனியா);
- நடுத்தர ஓடிடிஸ் மீடியா;
- தோல் தொற்றுகள்;
- மூளைக்காய்ச்சல் (முக்கியமாக மெனிங்கோகோகல்);
- ஆஸ்டியோமைலிடிஸ் (ஸ்டேஃபிளோகோகல்);
- சப்டையாபிராம் சீழ்கள்.
முதல் அறிகுறிகள்
சீழ் மிக்க பெரிகார்டிடிஸ் பெரும்பாலும் கடுமையான, கடுமையான போக்கைக் கொண்டுள்ளது, இது கடுமையான போதை, கடுமையான காய்ச்சல், கடுமையான அல்லது சப்அக்யூட் வடிவத்தில் வரவிருக்கும் கார்டியாக் டம்போனேட்டின் அறிகுறிகளுடன் சேர்ந்துள்ளது.
இதய அதிர்ச்சியின் விளைவாக, பெரிகார்டியல் பர்சாவில் சீழ் வெளியேறுவதால், நோயியலின் சீழ் மாறுபாடு பெரும்பாலும் ஏற்படுகிறது. அத்தகைய சூழ்நிலையில், சரியான நேரத்தில் நோயறிதல் மற்றும் அறுவை சிகிச்சை தலையீட்டால் மட்டுமே நோயாளி உயிர்வாழ முடியும். சீழ் மிக்க வீக்கம் எவ்வளவு விரைவாக உருவாகிறதோ, அவ்வளவு மோசமாக இருக்கும்.
நோயியலின் கடுமையான வடிவம் வெப்பநிலை அதிகரிப்புடன் தொடங்குகிறது மற்றும் இதயத்தின் மேல் பகுதியில் அல்லது ஸ்டெர்னமின் கீழ் மூன்றில் ஒரு பகுதியில் வலி வலி தோன்றும். சில நேரங்களில் இத்தகைய வலி கூர்மையாக இருக்கும், மாரடைப்பு அல்லது ப்ளூரிசியை நினைவூட்டுகிறது. இடது மூட்டு, தோள்பட்டை அல்லது கழுத்து, அதே போல் எபிகாஸ்ட்ரியம் பகுதிக்கும் கதிர்வீச்சு சாத்தியமாகும்.
சில நோயாளிகளில், வலி அதிகமாக உச்சரிக்கப்படுவதில்லை, ஆனால் கடுமையான அசௌகரியம், மார்பில் கனத்தன்மை மற்றும் அழுத்தம் போன்ற உணர்வுகள் வெளிப்படுகின்றன. நடக்கும்போது அல்லது நிற்கும்போது சுவாசிப்பது மிகவும் கடினமாகிறது. நோயாளி உட்கார்ந்து சற்று முன்னோக்கி குனிந்தால் மூச்சுத் திணறலில் இருந்து சிறிது நிவாரணம் கிடைக்கும்.
சீழ் மேல் சுவாச மண்டலத்தில் அழுத்துவதால், உதரவிதான நரம்பின் எரிச்சல் காரணமாக வறட்டு இருமல் ஏற்படுகிறது. சில நோயாளிகளுக்கு அனிச்சை வாந்தி ஏற்படுகிறது.
பெரிகார்டியல் பர்சாவில் சீழ் மிக்க எக்ஸுடேட்டின் அளவு அதிகரிப்பதால், கார்டியாக் டம்போனேட் உருவாகிறது. இந்த சிக்கலுடன் இடது வென்ட்ரிக்கிளுக்கு முறையற்ற இரத்த விநியோகம் ஏற்படுகிறது, இதன் விளைவாக, இரத்த ஓட்டத்தின் பெரிய வட்டத்தின் பற்றாக்குறை ஏற்படுகிறது. எடிமா, கழுத்து நரம்புகளின் வீக்கம், வயிற்று குழியில் திரவம் குவிதல், கல்லீரல் விரிவாக்கம் போன்றவற்றின் வளர்ச்சியுடன் இந்த பிரச்சனை வெளிப்படுகிறது.
அதே நேரத்தில் அல்லது சிறிது நேரத்திற்கு முன்பு, வெப்பநிலை உயரத் தொடங்குகிறது. முதலில் அது சப்ஃபிரைல் - சுமார் 37.5°C, பின்னர் காய்ச்சல் உருவாகிறது. நாடித்துடிப்பு முரண்பாடாக இருக்கும் (மூச்சு விடும்போது குறைகிறது), இரத்த அழுத்தம் குறைகிறது.
பியூரூலண்ட் பெரிகார்டிடிஸ் உள்ள பெரும்பாலான நோயாளிகளின் சிறப்பியல்பு அறிகுறிகள்:
- பயங்கர குளிர்ச்சியுடன் கூடிய கடுமையான காய்ச்சல்;
- கடுமையான பலவீனம், திடீர் ஆற்றல் இழப்பு;
- மிகுந்த வியர்வை;
- பசியிழப்பு.
இதய செயலிழப்புடன், கைகால்கள் நீல நிறமாக மாறுதல், மூச்சுத் திணறல், படபடப்பு, கனத்தன்மை மற்றும் இதய வலி தோன்றும். படம் பெரும்பாலும் ஆஞ்சினா தாக்குதலை ஒத்திருக்கிறது.
அருகிலுள்ள கட்டமைப்புகளின் சுருக்கம் கர்ப்பப்பை வாய் சிரை நாளங்களின் வீக்கம், இருமல், விழுங்கும் கோளாறுகள் ஆகியவற்றுடன் சேர்ந்துள்ளது.
பரிசோதனையானது அனைத்து பக்கங்களிலும் இதய மழுங்கிய பகுதியின் விரிவாக்கம், II இண்டர்கோஸ்டல் இடத்தில் வாஸ்குலர் மூட்டையின் விரிவாக்கம், இதயத்தின் கட்டமைப்பில் ஏற்படும் மாற்றங்கள் ஆகியவற்றை வெளிப்படுத்துகிறது.
ஆஸ்கல்டேஷனில், இதயத் துடிப்புகள் மந்தமாகின்றன, "கேலப்" ரிதம் மற்றும் அரித்மியாக்கள் சாத்தியமாகும், மூச்சுக்குழாய் மற்றும் மூச்சுக்குழாய் சுவாச தொனிகள் குறிப்பிடப்படுகின்றன.
தாள வாத்தியம் ஒரு மழுங்கிய ஒலியை வெளிப்படுத்துகிறது, நோயாளி முன்னோக்கி சாய்ந்தால் இந்த ஒலி குறைகிறது.
சரியான நேரத்தில் பராமரிப்பு வழங்கப்படாவிட்டால், சீழ் மிக்க பெரிகார்டிடிஸ் ஒரு ஃபைப்ரோடிக் அல்லது பிசின் மாறுபாடாக மாற்றப்படுகிறது, இதற்கு பெரிகார்டெக்டோமி தேவைப்படுகிறது. [ 8 ]
நிலைகள்
நவீன மருத்துவ வகைப்பாட்டில், பெரிகார்டிடிஸ் பின்வரும் நிலைகளில் முன்னேறுகிறது:
- ஃபைப்ரோடிக் நிலை (எக்ஸுடேட் ஒப்பீட்டளவில் சிறிய அளவில் குவிகிறது, பெரிகார்டியல் தாள்களுக்கு இடையில் ஃபைப்ரின் படிவு கவனிக்கத்தக்கது, மேலும் பெரிகார்டியத்தின் உறிஞ்சும் திறன் பாதுகாக்கப்படுகிறது);
- சீரியஸ் நிலை (எக்ஸுடேட் மிகவும் தீவிரமாகக் குவிகிறது, மீசோதெலியல் கூறுகள், இரத்த அணுக்கள் மற்றும் ஃபைப்ரின் செதில்களைக் கொண்டுள்ளது);
- சீழ் மிக்க நிலை (எக்ஸுடேட்டில் தொற்று முகவர்கள் உள்ளன, கால்சிஃபிகேஷன், வடுக்கள் போன்ற செயல்முறைகள் இருக்கலாம், இது இதய சுருக்க செயல்பாட்டைக் கட்டுப்படுத்துகிறது).
அழற்சி செயல்முறை உறுப்பின் அடிப்பகுதிக்கு அருகிலுள்ள உள்ளுறுப்புப் பகுதியிலிருந்து தொடங்குகிறது. ஒரு சிறிய அளவு எக்ஸுடேட் இரத்த ஓட்ட அமைப்பில் உறிஞ்சப்படுகிறது, பெரிகார்டியல் தாள்களில் ஃபைப்ரின் படிவு தொடங்குகிறது. படிப்படியாக, அழற்சி எதிர்வினை முழு பெரிகார்டியத்தையும் கைப்பற்றுகிறது, திரவத்தின் பின்புற உறிஞ்சுதல் கடினம். எக்ஸுடேட் குவியத் தொடங்குகிறது. தொற்று இணைகிறது, இது காய்ச்சல் மற்றும் உடலின் போதை அறிகுறிகளுடன் சேர்ந்துள்ளது. [ 9 ]
படிவங்கள்
- பெரிகார்டிடிஸின் வெளியேற்றும், திரவ, வெளியேற்ற வகை.
அழற்சி செயல்முறையின் போது, பெரிகார்டியல் குழியில் எக்ஸுடேடிவ் சுரப்பு குவிகிறது. இந்த திரவத்தின் விதிமுறை 15 முதல் 50 மில்லி வரை கருதப்பட்டால், நோயியலுடன் இந்த அளவு 0.5 லிட்டர் அல்லது அதற்கு மேற்பட்டதாக அதிகரிக்கிறது. இதன் விளைவாக, திரவம் இதயத்தின் கட்டமைப்புகளில் அழுத்தம் கொடுக்கிறது, அதன் செயல்பாடு மோசமடைகிறது, சுவாசிப்பதில் சிரமங்கள் உள்ளன, ஸ்டெர்னமுக்கு பின்னால் வலி, இதய துடிப்பு அதிகரிக்கிறது, இரத்த அழுத்தம் குறைகிறது. மரணத்தின் நிகழ்தகவு அதிகரிக்கிறது.
- கடுமையான பெரிகார்டிடிஸ்.
நோயியலின் கடுமையான மாறுபாடு செப்சிஸ், வாத நோய், காசநோய் உள்ளிட்ட தொற்று செயல்முறையால் ஏற்படுகிறது. அழற்சி எதிர்வினை வெளிப்புற மற்றும் உள் பெரிகார்டியல் தாள்களுக்கு பரவுகிறது. முதலில், நோய் "உலர்ந்த" வகையாக தொடர்கிறது, பின்னர் அது எக்ஸுடேடிவ் பெரிகார்டிடிஸாக மாறும்.
- நாள்பட்ட வடிவம்.
கடுமையான பெரிகார்டியல் நோய்க்குறியீட்டிற்கு சரியான நேரத்தில் சிகிச்சை இல்லாத நிலையில், இந்த செயல்முறை நாள்பட்ட ஒன்றாக மாற்றப்படுகிறது: பெரிகார்டியல் தாள்கள் தடிமனாகின்றன, பின்னர் - ஒட்டிக்கொள்கின்றன, ஒன்றாக ஒட்டிக்கொள்கின்றன. வெப்பநிலையில் அதிகரிப்பு உள்ளது, நோயாளிகள் கடுமையான இன்ட்ராடோராசிக் வலியைப் புகார் செய்கின்றனர்.
- சுருக்க வடிவம்.
சுருக்க மாறுபாடு என்பது எக்ஸுடேடிவ் பெரிகார்டிடிஸின் கடுமையான வடிவத்தின் சிக்கலாக செயல்படுகிறது. சிறுநீரக அல்லது ஹீமாட்டாலஜிக்கல் நோய்கள், காசநோய், வாத நோய் அல்லது முந்தைய காயங்களுக்குப் பிறகு நோயாளிகளுக்கு நோயியல் பெரும்பாலும் ஏற்படுகிறது. பிரச்சனை கார்டியாக் பர்சாவின் தாள்களின் ஒட்டுதலில் (ஒட்டுதல்) உள்ளது, இது முக்கிய உறுப்பின் செயல்பாட்டை எதிர்மறையாக பாதிக்கிறது. பெரிகார்டியம் தடிமனாகிறது, கால்சியம் உப்புகள் அதில் குவிந்து, கால்சிஃபிகேஷன் செயல்முறைகள் தொடங்குகின்றன: ஒரு குறிப்பிட்ட "ஷெல் இதயம்" உருவாகிறது.
- அதிர்ச்சிகரமான வடிவம்.
இதயப் பகுதியில் மார்பு காயங்கள் (மழுங்கிய, ஊடுருவும், துப்பாக்கிச் சூடு போன்றவை) அதிர்ச்சிகரமான வடிவ வீக்கத்தின் வளர்ச்சிக்கு வழிவகுக்கும். அறிகுறிகள் உன்னதமானவை: இதய வலி, மூச்சுத் திணறல்.
- சீழ் மிக்க வடிவம்.
பெரும்பாலும், சீழ் மிக்க பெரிகார்டிடிஸ் இதய அறுவை சிகிச்சை அல்லது பிந்தைய அதிர்ச்சிகரமான அழற்சியின் சிக்கலாக செயல்படுகிறது, ஆனால் பெரும்பாலான சந்தர்ப்பங்களில், "குற்றவாளி" ஒரு தொற்று - குறிப்பாக, குறிப்பாக பரவலான ஸ்டேஃபிளோகோகஸ் ஆரியஸ். நோயியல் பெரிகார்டியல் பர்சாவில் எக்ஸுடேடிவ் சீழ் குவிவதோடு சேர்ந்துள்ளது. நோயாளிக்கு போதை அறிகுறிகள் உருவாகின்றன, காய்ச்சல் மற்றும் மூச்சுத் திணறல் தோன்றும், மிகவும் கடுமையான இதய வலி.
- குறிப்பிடப்படாத வடிவம்.
உலர் வகை நோயியல் செயல்முறை ஒரு ஒவ்வாமை அல்லது தொற்று எதிர்வினையின் விளைவாக உருவாகிறது மற்றும் மாறி மாறி மறுபிறப்புகள் மற்றும் நிவாரணங்களின் வடிவத்தில் தொடர்கிறது. மறுபிறப்புகளின் போது, நோயாளிக்கு அதிகரித்த வெப்பநிலை, இதய வலி மற்றும் பெரிகார்டியல் உராய்வு முணுமுணுப்புகள் இருக்கும்.
- ஃபைப்ரினஸ் வடிவம்.
ஃபைப்ரினஸ் அல்லது வறண்ட நோயியல் குழந்தைப் பருவத்தின் சிறப்பியல்பு மற்றும் பெரும்பாலும் வாத நோயால் பாதிக்கப்பட்ட நோயாளிகளில் உருவாகிறது. இந்த நோயின் சாராம்சம் இதயத்தின் பர்சாவிலிருந்து எக்ஸுடேட் முழுமையாக மறைந்து போவதாகும், இது அதன் வேலையை கணிசமாக சிக்கலாக்குகிறது. இந்த பிரச்சனை கடுமையான குத்தல் மற்றும் வலி வலி, சுவாசிப்பதில் சிரமம் ஆகியவற்றுடன் சேர்ந்துள்ளது.
எக்ஸுடேடிவ் எஃப்யூஷனின் தன்மையால், பெரிகார்டியல் வீக்கம் சீரியஸ், ஃபைப்ரினஸ், சீழ் மிக்க மற்றும் கலப்பு - எடுத்துக்காட்டாக, சீழ்-நார்ச்சத்து அல்லது சீரியஸ்-சீழ் மிக்கதாக இருக்கலாம்.
சீழ் மிக்க-ஃபைப்ரோடிக் பெரிகார்டிடிஸ், சீழ் மிக்க பாக்கெட்டுகள் உருவாவதோடு, எக்ஸுடேட்டின் ஒடுக்கம் மூலம் வெளிப்படுகிறது.
இதையொட்டி, சீரியஸ் பியூரூலண்ட் பெரிகார்டிடிஸ் என்பது ஒரு நிலையற்ற நிலை, இதில் சீரியஸ் எக்ஸுடேட் படிப்படியாக சீழ் மிக்க திரவமாக மாற்றப்படுகிறது, மேலும் தெளிவான வெளியேற்றம் மேலும் கொந்தளிப்பாகிறது: சீழ் மிக்க வீக்கம் உருவாகிறது. [ 10 ]
சிக்கல்கள் மற்றும் விளைவுகள்
சரியான நேரத்தில் தலையீடு செய்தால், சீழ் மிக்க பெரிகார்டிடிஸை வெற்றிகரமாக குணப்படுத்த முடியும். சிகிச்சை தாமதப்படுத்தப்படாவிட்டால், சீழ் மிக்க வீக்கம் சிக்கல்கள் இல்லாமல் கடந்து செல்கிறது மற்றும் உடலின் செயல்பாடு மற்றும் வாழ்க்கைத் தரத்தை மோசமாக பாதிக்காது.
நோயாளி தாமதமாக மருத்துவ உதவியை நாடினால், அதே போல் நாள்பட்ட கரோனரி மற்றும் பிற நோய்க்குறியியல் முன்னிலையில், உறுப்பில் மாற்ற முடியாத மாற்றங்கள் மற்றும் பல்வேறு சிக்கல்கள் ஏற்படுகின்றன.
பியூரூலண்ட் பெரிகார்டிடிஸ் எதற்கு வழிவகுக்கும்:
- கார்டியாக் டம்போனேடுக்கு (பெரிகார்டியல் பர்சா சீழ் நிரப்புகிறது, இதயம் அதன் செயல்பாட்டை முழுமையாக நிறுத்தும் அளவிற்கு அழுத்தப்படுகிறது);
- மற்ற அடுக்குகளின் வீக்கத்திற்கு-- எண்டோகார்டியம், மையோகார்டியம்;
- ஃபைப்ரோடிக் பெரிகார்டியல் தடித்தல் மற்றும் அதைத் தொடர்ந்து கரோனரி செயல்பாட்டில் ஏற்படும் குறைபாடு;
- இதய செயலிழப்புக்கு, அனைத்து உறுப்புகளையும் அமைப்புகளையும் பாதிக்கும் கடுமையான சுற்றோட்டக் கோளாறுடன் சேர்ந்து;
- செப்டிக் சிக்கல்களுக்கு.
இதயத்தின் பெரிகார்டியல் இடத்தில் அதிக அளவு சீழ் குவிந்து, பர்சாவில் அழுத்தம் அதிகரிப்பதன் விளைவாக கார்டியாக் டம்போனேட் உருவாகிறது. இதன் விளைவாக இதய வெளியீடு குறைதல் மற்றும் முறையான சிரை தேக்கம் காரணமாக இதய சுருக்கம் மற்றும் இரத்த ஓட்டச் சரிவு ஏற்படுகிறது. எக்ஸுடேட் குவியும் விகிதத்தைப் பொறுத்து, டேம்போனேட் விரைவாகவோ அல்லது படிப்படியாகவோ உருவாகிறது. சுவாசிப்பதில் சிரமம் மற்றும் புற எடிமாவின் தோற்றம் முதல் சுற்றோட்டச் சரிவு வரை சிக்கலின் மருத்துவ படம் மாறுபடும். ஆரம்ப அறிகுறிகளில் படபடப்பு, கடுமையான சுவாசப் பிரச்சினைகள், எடிமா, அதிகரித்த சிரை அழுத்தம் மற்றும் வீங்கிய கழுத்து நரம்புகள் மற்றும் தொடர்புடைய இதய மழுங்கியலின் விரிவடைந்த எல்லைகள் ஆகியவை அடங்கும். இரத்த அழுத்தம் ஒரு கொலாப்டாய்டு நிலைக்குக் குறையக்கூடும்.
டம்போனேட் படிப்படியாகத் தொடங்கும்போது, வலது வென்ட்ரிகுலர் பற்றாக்குறை, கல்லீரல் விரிவாக்கம், ஆஸ்கைட்ஸ் மற்றும் ப்ளூரல் எஃப்யூஷன், அத்துடன் துடிப்பு முரண்பாடு (சிஸ்டாலிக் இரத்த அழுத்தத்தில் குறிப்பிடத்தக்க குறைவு - 10 மிமீ Hg க்கும் அதிகமாக - உத்வேகத்தின் போது) ஆகியவற்றின் அறிகுறிகளுக்கு கவனம் செலுத்துங்கள். [ 11 ]
கண்டறியும் சீழ் மிக்க பெரிகார்டிடிஸ்
நிலையான நோயறிதலில் பரிசோதனை, நோயாளியின் நேர்காணல், கேட்டல் மற்றும் தாள வாத்தியம் ஆகியவை அடங்கும். ஆய்வக முறைகளில், பின்வருபவை முன்னணியில் உள்ளன:
- வெள்ளை இரத்த அணுக்களின் அளவு மற்றும் வண்டல் அளவை தீர்மானிக்க ஒரு பொது இரத்த பரிசோதனை;
- சி-ரியாக்டிவ் புரத மதிப்பெண்;
- ட்ரோபோனின் மற்றும் கிரியேட்டின் கைனேஸ் (இதய-குறிப்பிட்ட புரதங்கள் மற்றும் நொதிகள்) மதிப்பீடு.
இரத்த பரிசோதனைகள் அதிகரித்த எரித்ரோசைட் வண்டல் வீதத்தையும் லுகோசைடோசிஸையும் காட்டுகின்றன, லுகோசைடிக் சூத்திரம் இடதுபுறமாக மாற்றப்படுகிறது, பிளாஸ்மாவில் α- குளோபுலின், ஃபைப்ரினோஜென் மற்றும் ஹாப்டோகுளோபின் ஆகியவை அதிகரிக்கின்றன.
கருவி நோயறிதல் பொதுவாக பின்வரும் நடைமுறைகளால் குறிப்பிடப்படுகிறது:
- எலக்ட்ரோ கார்டியோகிராபி;
- எக்கோ கார்டியோகிராபி;
- மார்பு உறுப்புகளின் ரேடியோகிராஃபியை மதிப்பாய்வு செய்யவும்;
- சில நேரங்களில் CT அல்லது MRI ஸ்கேன்.
ரேடியோகிராஃப்கள் பின்வரும் அசாதாரணங்களை வெளிப்படுத்துகின்றன:
- இதயத்தின் சுவர்களின் விரிவாக்கம்;
- கடுமையான இருதய நுரையீரல் கோணத்தை மழுங்கிய ஒன்றாக மாற்றுதல்;
- இதய இடுப்பு கோடு இழப்பு;
- இதய வரையறைகளின் துடிப்பு வீச்சில் கூர்மையான குறைவு (பெரிய-கப்பல் துடிப்பு பாதுகாப்பின் பின்னணிக்கு எதிராக முழுமையான இழப்பு வரை).
எலக்ட்ரோ கார்டியோகிராம் QRS வளாகம் மற்றும் T-பல்லின் மின்னழுத்தங்களில் குறைவைக் காட்டுகிறது.
மிகவும் தகவலறிந்தவை எக்கோ கார்டியோகிராபி ஆகும். இந்த ஆய்வு எக்ஸுடேட்டின் தன்மை மற்றும் அளவை மதிப்பிடவும், கால்சியம் படிவுகளைக் கண்டறியவும் உதவுகிறது.
இதயத்துள் திரவத்தின் தன்மை சீழ் மிக்கது, புரதம் அதிக அளவில் உள்ளது, வெளியேற்றத்தில் உள்ள லுகோசைட்டுகளின் அளவு 10000/mL ஐ விட அதிகமாக உள்ளது (முக்கியமாக மேக்ரோபேஜ்கள் மற்றும் கிரானுலோசைட்டுகளால் குறிப்பிடப்படுகிறது). அடினோசின் டீமினேஸின் அளவு அதிகரிக்கப்படவில்லை.
எக்ஸுடேடிவ் பரவலின் அளவு மற்றும் அளவை தீர்மானிக்க கம்ப்யூட்டட் டோமோகிராபி மற்றும் காந்த அதிர்வு இமேஜிங் பயன்படுத்தப்படுகின்றன.
உறுதிப்படுத்தப்பட்ட சீழ் மிக்க பெரிகார்டிடிஸுக்கு பெரிகார்டியோசென்டெசிஸ் செய்யப்படுகிறது.
பெரிகார்டியத்தில் சீழ் மிக்க அழற்சியின் காசநோய் தோற்றம் சந்தேகிக்கப்பட்டால், பெரிகார்டியல் எக்ஸுடேட் நேரடியாக பரிசோதிக்கப்படுகிறது. மைக்கோபாக்டீரியம் காசநோயை ஸ்மியர்ஸ், கல்ச்சர், ஹிஸ்டாலஜி மூலம் கண்டறியலாம். [ 12 ]
வேறுபட்ட நோயறிதல்
பல்வேறு வகையான அழற்சி பெரிகார்டியல் செயல்முறைகள் மற்றும் அழற்சியற்ற காரணங்களின் நோய்க்குறியியல் (ஹைட்ரோபெரிகார்டியம், ஹீமோபெரிகார்டியம், கைலோபெரிகார்டியம்) ஆகியவற்றுடன் வேறுபட்ட நோயறிதல் செய்யப்படுகிறது. பொதுவான நோயறிதல் நடவடிக்கைகளின் முடிவுகளின் அடிப்படையில் விலக்குவதன் மூலம் வேறுபாடு செய்யப்படுகிறது.
பிற கார்டியோமெகலி ஏற்படுவதற்கான வாய்ப்பு குறித்து கவனம் செலுத்தப்படுகிறது:
- கார்டியோமயோபதிகள்;
- தனிமைப்படுத்தப்பட்ட மயோர்கார்டிடிஸ்;
- சில பிறவி இதய குறைபாடுகள்;
- மீடியாஸ்டினல் கட்டி செயல்முறைகளில் உயர்ந்த வேனா காவா நோய்க்குறி;
- இடது பக்க ப்ளூரல் எஃப்யூஷன் (சுவாசத்துடன் எஃப்யூஷன் அளவு மாறுகிறது, இடது வென்ட்ரிக்கிளிலிருந்து பின்புறமாகக் கண்டறியப்படுகிறது, அதே நேரத்தில் அதன் முன் இல்லாமல் உள்ளது, இடது ஏட்ரியத்திலிருந்து பின்புறமாகக் குவிவதில்லை);
- கல்லீரல் சிரோசிஸால் ஏற்படும் இருதய நோய்.
ஆய்வக நோயறிதல் நடைமுறைகள் மற்றும் இமேஜிங் ஆய்வுகளின் ஈடுபாட்டுடன், அறிகுறி அம்சங்களை கணக்கில் எடுத்துக்கொண்டு, வேறுபட்ட நோயறிதல் செய்யப்படுகிறது.
டம்போனேடைத் தொடங்குவதற்கு கூடுதல் நோயறிதல் தேவைப்படுகிறது.
பெரிகார்டியல் பர்சாவில் அழற்சியற்ற எக்ஸுடேட் குவிந்தால், எக்ஸுடேடிவ் பெரிகார்டிடிஸ் இருக்கலாம். நோயறிதலைச் செய்து சிகிச்சையை பரிந்துரைக்கும்போது இது கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும். எனவே, இதுபோன்ற நிலைமைகள் உருவாகும் வாய்ப்பு கண்காணிக்கப்படுகிறது:
- ஹைட்ரோபெரிகார்டியம் - கார்டியாக் பர்சாவில் அதிக அளவு ஃபைப்ரின் இல்லாத பெரிகார்டியல் எக்ஸுடேட் (டிரான்ஸ்யூடேட் என்று அழைக்கப்படுகிறது) குவிதல். இந்தப் பிரச்சனை கடுமையான வலது வென்ட்ரிகுலர் செயலிழப்புடன் ஏற்படலாம் மற்றும் புற எடிமா, ஆஸ்கைட்ஸ் மற்றும் ப்ளூரல் எக்ஸுடேஷனுடன் சேர்ந்து இருக்கும். பெரிகார்டிடிஸின் பொதுவான மார்பு வலி, பெரிகார்டியல் உராய்வு முணுமுணுப்பு அல்லது ஈசிஜி மாற்றங்கள் எதுவும் இல்லை.
- ஹீமோபெரிகார்டியம் - இதயப் புறணிப் பகுதியில் இரத்தம் குவிதல், எடுத்துக்காட்டாக, இதய அறுவை சிகிச்சைக்குப் பிறகு காயம் அல்லது அதிர்ச்சி ஏற்பட்டால். இந்தக் கோளாறுக்கு அவசரமான இதயப் புறணி அறுவை சிகிச்சை தேவைப்படுகிறது.
- கைலோபெரிகார்டியம் - பெரிகார்டியல் இடம் மார்பு நிணநீர் நாளத்துடன் இணைக்கப்படும்போது ஏற்படுகிறது. இது அதிர்ச்சி, பிறவி குறைபாடு அல்லது மீடியாஸ்டினல் லிம்பாங்கியோமா, ஹமார்டோமா போன்றவற்றின் சிக்கலாக ஏற்படலாம்.
சிகிச்சை சீழ் மிக்க பெரிகார்டிடிஸ்
சீழ் மிக்க பெரிகார்டிடிஸிற்கான சிகிச்சை நடவடிக்கைகள் பின்வருமாறு:
- உணவு மற்றும் விதிமுறைகளை கடைபிடிப்பது;
- அழற்சி எதிர்ப்பு, அறிகுறி மற்றும் எட்டியோட்ரோபிக் சிகிச்சை;
- அதன் இயக்கவியலை மேலும் கட்டுப்படுத்துவதன் மூலம் எக்ஸுடேடிவ் சீழ் அளவைக் குறைத்தல்;
- தனித்தனியாகவும், சுட்டிக்காட்டப்பட்டால், இதய செயலிழப்புக்கான சிகிச்சையாகவும்.
பரிந்துரைக்கப்பட்ட அரை-பணிந்த நிலையில் படுக்கை ஓய்வு பரிந்துரைக்கப்படுகிறது - குறிப்பாக காய்ச்சல், சுற்றோட்ட செயலிழப்பு மற்றும் வலி நோய்க்குறியின் காலத்திற்கு.
ஊட்டச்சத்தில் ஏற்படும் மாற்றங்கள் உப்பு நீக்கம் மற்றும் குடிப்பழக்கத்தை இயல்பாக்குதல் ஆகியவற்றுடன் ஒரு பகுதியளவு உணவைக் கருதுகின்றன.
கார்டியாக் டம்போனேடைத் தடுக்க பெரிகார்டியல் குழியின் அவசர வடிகால் சுட்டிக்காட்டப்படுகிறது. நுண்ணுயிர் எதிர்ப்பிகள் குறைந்தது 14-28 நாட்களுக்கு பெற்றோர் வழியாகவும், தீவிர நச்சு நீக்கம், இம்யூனோட்ரோபிக் மற்றும் அறிகுறி சிகிச்சை நடவடிக்கைகளுடன் ஒரே நேரத்தில் உள்-கார்டியலாகவும் நிர்வகிக்கப்படுகின்றன.
செப்டிக் நிலை உருவாகும்போது, பாக்டீரியா எதிர்ப்பு மருந்துகளின் அளவுகள் மூளைக்காய்ச்சலுக்கு பரிந்துரைக்கப்பட்டதைப் போலவே இருக்கும்.
நோயியலின் பூஞ்சை தன்மை உறுதிப்படுத்தப்பட்டால், பெரிகார்டியக்டோமி செய்யப்படுகிறது.
பாக்டீரியா சீழ் மிக்க பெரிகார்டிடிஸ் அமினோகிளைகோசைடுகளுடன் இணைந்து பாதுகாக்கப்பட்ட பென்சிலின்களுடன் சிகிச்சையளிக்கப்படுகிறது. அழற்சி சீழ் மிக்க செயல்முறையின் சரியான காரணத்தை தீர்மானித்த பிறகு, எட்டியோட்ரோபிக் சிகிச்சை பரிந்துரைக்கப்படுகிறது (காரணமான முகவரைப் பொறுத்து).
ஆண்டிபயாடிக் சிகிச்சையின் காலம் குறைந்தது 14-28 நாட்கள் ஆகும்.
காய்ச்சல் நிலை முற்றிலுமாக நீக்கப்பட்டு, இரத்த லிகோசைட்டுகளின் அளவு இயல்பாக்கப்படும் வரை நரம்பு வழியாக ஆண்டிபயாடிக் சிகிச்சை மேற்கொள்ளப்படுகிறது. நோயாளி ஆபத்தான நிலையில் இருந்தால், அல்லது பென்சிலின் மருந்துகளை அறிமுகப்படுத்துவது சாத்தியமில்லை என்றால், உறுதிப்படுத்தப்பட்ட நோய்க்கிருமி இல்லாத நிலையில், வான்கோமைசின், ஃப்ளோரோக்வினொலோன்கள் மற்றும் மூன்றாம் தலைமுறை செஃபாலோஸ்போரின்கள் பரிந்துரைக்கப்படுகின்றன.
பாக்டீரியாவியல் நோயறிதல் படம் மற்றும் சீழ் மிக்க வெளியேற்ற பரிசோதனையின் கட்டுப்பாட்டின் கீழ் நுண்ணுயிர் எதிர்ப்பிகளுடன் சிகிச்சை தொடர்கிறது. [ 13 ]
அறுவை சிகிச்சை
சீழ் மிக்க பெரிகார்டிடிஸுக்குப் பயன்படுத்தப்படும் மிகவும் பொதுவான அறுவை சிகிச்சை முறை பெரிகார்டியோசென்டெசிஸ் அல்லது பெரிகார்டியல் பஞ்சர் ஆகும், இது கார்டியாக் டம்போனேடை விரைவாகத் தடுக்கவும் தீர்க்கவும் முடியும், மேலும் அழற்சி செயல்முறைக்கான காரணத்தையும் தெளிவுபடுத்தும்.
இரத்த உறைவு நோயால் பாதிக்கப்பட்ட நோயாளிகளிடமும், செயலில் உள்ள ஆன்டிகோகுலண்ட் சிகிச்சைக்கு உட்படுத்தப்படுபவர்களிடமும் இந்த செயல்முறையைச் செய்வது சாத்தியமில்லை. இரத்த பிளேட்லெட் எண்ணிக்கை 50x109/L க்கும் குறைவாக இருப்பது ஒரு ஒப்பீட்டு முரண்பாடாகும்.
நோயாளி இருந்தால் பெரிகார்டியோசென்டெசிஸ் செய்ய முடியாது:
- பெருநாடி அனீரிசிம்;
- இதய தசையின் பிந்தைய இன்ஃபார்க்ஷன் சிதைவு;
- அதிர்ச்சிகரமான ஹீமோபெரிகார்டியம்.
இந்த வழக்குகள் இதய அறுவை சிகிச்சைக்கான அறிகுறிகளாகும்.
பஞ்சரைத் தொடங்குவதற்கு முன், இருதயநோய் நிபுணர் மார்பு எக்ஸ்ரே மற்றும் எக்கோ கார்டியோகிராஃபியின் முடிவுகளை மதிப்பாய்வு செய்ய வேண்டும். இந்த செயல்முறை நிலையான முறையில் அல்லது எலக்ட்ரோ கார்டியோகிராஃபிக் கட்டுப்பாட்டின் கீழ் செய்யப்படலாம்.
பெரிகார்டியல் பர்சாவில் உள்ள எக்ஸுடேடிவ் சீழ் போதுமான அளவு நகர, நோயாளி அரை-உட்கார்ந்த நிலையை எடுக்க வேண்டும். கூடுதலாக, இரத்த அழுத்தம் மற்றும் செறிவு மதிப்புகள் சரிபார்க்கப்படுகின்றன.
பெரிகார்டியோசென்டெசிஸ் செய்ய தேவையான கருவிகள்:
- ஊசி ஊசிகள்;
- விரிவாக்கும் கருவி;
- கடத்தும் கருவி;
- வளைந்த ரேடியோபேக் வடிகுழாய்;
- பல திசை குழாய் அடாப்டர்.
பெரிகார்டியல் பஞ்சரின் புள்ளி (லாரி முறையைப் பயன்படுத்தினால்) இடது பக்கத்தில் உள்ள விலா எலும்பு வளைவிலிருந்து மெடுல்லாவின் அடிப்பகுதி வரையிலான கோணத்தின் உச்சமாகும். மார்பன் முறையைப் பயன்படுத்த வேண்டுமானால், இடது பக்கத்தில் உள்ள மெடுல்லாவின் அடிப்பகுதியில் பஞ்சர் செய்யப்படுகிறது.
பெரிகார்டியோசென்டெசிஸ் என்பது கரோனரி திசுக்கள் மற்றும் கரோனரி தமனி நாளங்களுக்கு சேதம் ஏற்படும் அபாயங்களைக் கொண்ட மிகவும் சிக்கலான கையாளுதலாகும். மிகவும் சாதகமற்ற சிக்கல்களில் கரோனரி தமனி அல்லது மையோகார்டியத்தின் துளைத்தல் அல்லது சிதைவு ஆகியவை அடங்கும், ஆனால் இதுபோன்ற சிக்கல்கள் மிகவும் அரிதானவை. பிற சாத்தியமான சிக்கல்கள் பின்வருமாறு:
- நியூமோதோராக்ஸ்;
- காற்று எம்போலஸ் உருவாக்கம்;
- இதய தாள தொந்தரவுகள்;
- வயிற்று உறுப்புகளின் துளையிடுதல்;
- நுரையீரல் வீக்கம்;
- உட்புற மார்பக தமனி ஃபிஸ்துலாவின் உருவாக்கம்.
சீழ் மிக்க பெரிகார்டிடிஸ் நோயாளிகளுக்கு பெரிகார்டியோசென்டெசிஸ் செய்வது அவசியமான ஒரு நடவடிக்கை என்பதை உணர வேண்டியது அவசியம், இது இல்லாமல் இறப்பு ஏற்படும் அபாயம் உள்ளது.
சில சந்தர்ப்பங்களில், பெரிகார்டியோக்டமி தேவை - அறுவை சிகிச்சை மூலம் பாரிட்டல் மற்றும் உள்ளுறுப்புத் தாள்களை அகற்றுதல் அல்லது பரந்த அளவில் பிரித்தல். இந்த செயல்முறை அதிக அளவு சீழ் மிக்க எக்ஸுடேட் உள்ள நோயாளிகளுக்கு, அடிக்கடி மீண்டும் மீண்டும் வருவது, மருந்து சிகிச்சைக்கு எதிர்ப்பு, அத்துடன் மீண்டும் மீண்டும் பெரிகார்டியோசென்டெசிஸிலிருந்து விளைவு இல்லாத நோயாளிகளுக்கு சுட்டிக்காட்டப்படுகிறது.
தடுப்பு
குறிப்பிட்ட தடுப்பு நடவடிக்கைகள் உருவாக்கப்படாததால், சீழ் மிக்க பெரிகார்டிடிஸ் தடுப்பு என்பது பொதுவான இயல்புடைய நடவடிக்கைகளின் தொகுப்பைக் கொண்டுள்ளது.
முதலாவதாக, உடலில் உள்ள எந்தவொரு தொற்று-அழற்சி செயல்முறைகளுக்கும் சரியான நேரத்தில் சிகிச்சையளிப்பது அவசியம், பிரச்சனை மோசமடைவதற்கும் உடல் முழுவதும் தொற்று முகவர்கள் பரவுவதற்கும் காத்திருக்காமல்.
மிதமான உடற்பயிற்சி, சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துதல், புதிய காற்றில் நீண்ட நடைப்பயிற்சி, நீச்சல் மற்றும் சைக்கிள் ஓட்டுதல், மலையேற்றப் பயணங்கள் செல்லுதல் பரிந்துரைக்கப்படுகிறது. ஒரு நபருக்கு மகிழ்ச்சியைத் தரும் மற்றும் நரம்பு பதற்றத்தை நீக்கும் எந்தவொரு உடல் செயல்பாடும் வரவேற்கத்தக்கது.
கடினப்படுத்துதல் நடைமுறைகளுக்கு உங்களைப் பழக்கப்படுத்திக் கொள்வது பொருத்தமானது: ஒரு சிறந்த மறுசீரமைப்பு விளைவை ஒரு மாறுபட்ட மழை அல்லது டவுசிங், புல், தண்ணீர் அல்லது பனியில் வெறுங்காலுடன் நடப்பது, ஈரமான தேய்த்தல் மற்றும் போர்த்துதல் மூலம் பெறலாம்.
போதுமான ஓய்வு பற்றி ஒருவர் மறந்துவிடக் கூடாது. ஆரோக்கியமான ஒருவருக்கு போதுமான தூக்க நேரம் ஒரு நாளைக்கு குறைந்தது 8 மணிநேரம் (உகந்ததாக 9 மணிநேரம்) ஆகும். குறிப்பாக சுறுசுறுப்பான சிலர் பகல் நேரத்தில் ஓய்வெடுக்கும் வாய்ப்பை புறக்கணிக்கக்கூடாது.
பெரிகார்டிடிஸ் உட்பட பல நோய்கள் உருவாவதில் ஊட்டச்சத்து முக்கிய பங்கு வகிக்கிறது. கொழுப்பு, உப்பு, காரமான உணவுகளை தொடர்ந்து உட்கொள்வது இருதய அமைப்பை எதிர்மறையாக பாதிக்கிறது என்பது நீண்ட காலமாக அறியப்படுகிறது: ஒரு நபருக்கு உடல் பருமன் ஏற்படுகிறது, வாஸ்குலர் நெகிழ்ச்சி மோசமடைகிறது, இரத்த ஓட்டம் பலவீனமடைகிறது, இரத்த அழுத்தத்தில் சிக்கல்கள் உள்ளன. கூடுதலாக, உணவில் அதிக அளவு உப்பு சிறுநீரக செயல்பாட்டை மோசமாக பாதிக்கிறது, இதன் விளைவாக வீக்கம் ஏற்படுகிறது, மேலும் இதயம் தேவையற்ற சுமையை அனுபவிக்கிறது. வலுவான தேநீர் மற்றும் காபி, மதுபானங்களை தொடர்ந்து உட்கொள்வதும் விரும்பத்தகாதது.
தொற்று-அழற்சி செயல்முறைகள் மற்றும் நோயெதிர்ப்புத் தடுப்பு முன்னிலையில் குறிப்பிட்ட தடுப்பு நடவடிக்கைகள் கலந்துகொள்ளும் மருத்துவரிடம் விவாதிக்கப்பட வேண்டும் - இருதயநோய் நிபுணர், இன்டர்னிஸ்ட், தொற்று நோய் நிபுணர், வாத நோய் நிபுணர், நோயெதிர்ப்பு நிபுணர். எந்தவொரு பிரச்சனையும் தடுக்க எளிதானது என்பதால், தடுப்பு நடவடிக்கைகளை புறக்கணிக்காதீர்கள். எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் "தடுப்புக்காக" நுண்ணுயிர் எதிர்ப்பிகளை எடுக்கக்கூடாது. ஆண்டிபயாடிக் சிகிச்சையின் எந்தவொரு மருந்தும் ஏற்கனவே உள்ள அறிகுறிகளின் அடிப்படையில் ஒரு மருத்துவ நிபுணரால் மேற்கொள்ளப்பட வேண்டும்.
முன்அறிவிப்பு
சீழ் மிக்க பெரிகார்டிடிஸுக்கு அவசர மருத்துவ தலையீடு மற்றும் நோயாளியின் தொடர்ச்சியான கண்காணிப்பு தேவைப்படுகிறது. சரியான நேரத்தில் போதுமான சிகிச்சை இல்லாமல், ஒரு ஆபத்தான விளைவு ஏற்படுகிறது. நோயியல் சரியான நேரத்தில் அடையாளம் காணப்பட்டு தேவையான அனைத்து சிகிச்சை கையாளுதல்களையும் மேற்கொண்டால், 85% நோயாளிகள் பாதகமான நீண்டகால விளைவுகள் இல்லாமல் குணமடைகிறார்கள். நோயறிதல் பாக்டீரியாவியல் தகவல்களைப் பெறுவதற்கு முன்பே நரம்பு வழியாக ஆண்டிபயாடிக் சிகிச்சை அனுபவ ரீதியாக தொடங்கப்பட வேண்டும். ஆண்டிபயாடிக் சிகிச்சைக்கு கூடுதலாக, மற்றொரு முக்கியமான படி வடிகால் பயன்பாடு ஆகும். எக்ஸுடேடிவ் சீழ் வடிந்து, பெரும்பாலும் விரைவாகக் குவிகிறது. எக்ஸுடேட் வடிகட்டலைத் தடுக்க இன்ட்ராபெரிகார்டியல் த்ரோம்போலிசிஸ் பயன்படுத்தப்படுகிறது: அறுவை சிகிச்சை தலையீடு குறித்த இறுதி முடிவு எடுக்கப்படும் வரை இந்த மருந்து சிகிச்சை பயன்படுத்தப்படுகிறது. சில சந்தர்ப்பங்களில், சப்கிளாவியன் பெரிகார்டியோஸ்டமி மற்றும் கேவிட்டரி பெரிகார்டியல் லாவேஜ் பொருத்தமானவை. இந்த நடைமுறைகள் சீழ் முழுவதுமாக வடிகட்ட அனுமதிக்கின்றன.
திறமையான சிகிச்சையின் பற்றாக்குறை நோயின் சீழ் மிக்க வடிவத்தைக் கொண்ட ஒரு நோயாளிக்கு மரணத்திற்கு உத்தரவாதம் அளிக்கிறது: நோயாளியின் மரணம் அதிகரித்த போதை மற்றும் இதய டம்போனேட்டின் வளர்ச்சியின் விளைவாக ஏற்படுகிறது. போதுமான மற்றும் சரியான நேரத்தில் மருந்து சிகிச்சையுடன், சாதகமான விளைவுக்கான வாய்ப்புகள் வியத்தகு அளவில் அதிகரிக்கின்றன. ஒரு சிறப்பு இருதயவியல் துறை அல்லது மருத்துவமனையில் தகுதிவாய்ந்த நிபுணர்களால் மேற்கொள்ளப்படும் சிக்கலான சிகிச்சை, இறப்பை 10-15% ஆகக் குறைக்க உதவுகிறது.
சுமந்து செல்லப்பட்டு வெற்றிகரமாக சிகிச்சையளிக்கப்பட்ட சீழ் மிக்க பெரிகார்டிடிஸ் கூட இருதயவியல் அல்லது இதய அறுவை சிகிச்சை நிபுணரிடம் மேலும் பதிவு செய்வதற்கான அறிகுறியாகும்.

