
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராபி
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025
இதயம். ஒரு நபரின் வாழ்நாளில் அது எத்தனை துடிப்புகளை உருவாக்குகிறது, எவ்வளவு உயிர் கொடுக்கும் திரவத்தை, வார்த்தையின் நேரடி அர்த்தத்தில், அது பம்ப் செய்கிறது. ஆனால் நேரம் வருகிறது, எந்த பொறிமுறையையும் போலவே, அதுவும் கொடுக்கத் தொடங்குகிறது. வலது வென்ட்ரிகுலர் ஹைபர்டிராபி (வலது வென்ட்ரிகுலர் மாரடைப்பு ஹைபர்டிராபி) என்பது இதயத்தின் வலது வென்ட்ரிக்கிளின் அளவு அதிகரிக்கும் போது, தசை திசு உருவாகும் ஒரு நிலை, இதன் மூலம் மனித இரத்த பம்ப் மீது சுமை அதிகரிக்கிறது - இதயம்.
பள்ளி உடற்கூறியல் பாடத்திலிருந்து அனைவரும் அறிந்தபடி, மனித இதயம் நான்கு அறைகளைக் கொண்டுள்ளது. சிறிய நுரையீரல் சுழற்சி என்று அழைக்கப்படுபவற்றின் இயல்பான செயல்பாட்டிற்கு அறைகளைக் கொண்ட இரண்டு வலது வால்வுகள் மனித உடலில் பொறுப்பாகும். மீதமுள்ள இடது அறைகள் பெரிய முறையான சுழற்சியின் மூலம் இரத்த பிளாஸ்மாவை பம்ப் செய்கின்றன. எனவே, ஒரு ஆரோக்கியமான நபரில், நுரையீரல் அழுத்தம் என்று அழைக்கப்படுவது சிரை அழுத்தத்தை விட குறைவாக இருக்கும். தமனி அழுத்தத்தை அளவிடும் போது, அது அளவீடுகளில் குறைந்த எண்ணிக்கையால் வகைப்படுத்தப்படுகிறது. டோனோமீட்டர் அளவீடுகளின் கீழ் எண்ணிக்கை அதிகரிக்கிறது, இந்த சாதனத்தால் காட்டப்படும் பெரிய மற்றும் சிறிய வட்டங்களின் அழுத்தம் வீழ்ச்சியில் உள்ள வேறுபாடு குறைகிறது, இது நபரின் பொதுவான நிலை மோசமடைவதற்கும், பின்னர், நோயின் தொடர்ச்சியான உருவாக்கத்திற்கும் பங்களிக்கிறது.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபிக்கான காரணங்கள்
இந்த நோயை வழக்கமான நோய் என்று அழைக்க முடியாது. இது பொதுவானதல்ல, சில சமயங்களில் அதை அடையாளம் காண்பது கடினம். இந்த நோய்க்கான காரணங்கள் என்ன?
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபிக்கு இரண்டு முக்கிய காரணங்கள் உள்ளன. அவை:
- மிட்ரல் ஸ்டெனோசிஸ், இது வலது ஏட்ரியத்தையும் அதே பெயரில் உள்ள வென்ட்ரிக்கிளையும் இணைக்கும் திறப்பின் பரப்பளவில் குறைவால் வகைப்படுத்தப்படுகிறது. இந்த திறப்பு மிட்ரல் வால்வை மூடுகிறது.
- கருப்பையில் உருவான ஒரு இதய நோயியல்.
அதாவது, வலது வென்ட்ரிக்கிளின் ஹைபர்டிராபி இதயத்தின் கட்டமைப்பில் உள்ள அனைத்து வகையான விலகல்களின் அடிப்படையில் உருவாகிறது, இது பெரும்பாலும் கரு வளர்ச்சியின் கட்டத்தில் பெறப்படுகிறது - இது குழந்தைகளில் உள்ளது, மேலும் பெரியவர்களில், நோயின் வளர்ச்சிக்கான அடிப்படையானது இதய தசையை பாதிக்கும் சிக்கல்கள் கொண்ட எந்த நுரையீரல் நோயாகவும் இருக்கலாம், அல்லது வால்வுலர் இதய நோயாகவும் இருக்கலாம்.
நோயின் முன்னேற்றத்தின் அளவு மற்றும் அதன் தோற்றத்தின் பண்புகளைப் பொறுத்து, இருதயநோய் நிபுணர்கள் வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியை பல வகைகளாக வகைப்படுத்துகின்றனர்:
- டெட்ராலஜி ஆஃப் ஃபாலட். இந்த நோயியல் குழந்தையின் பிறப்புடன் ஏற்கனவே வெளிப்படுகிறது. அதன் அறிகுறிகள் வாழ்க்கையின் முதல் ஆண்டு முழுவதும் குழந்தையுடன் சேர்ந்து கொள்ளலாம். இந்த நோயின் வெளிப்பாடுகள் "நீல குழந்தை நோய்க்குறி" என்றும் அழைக்கப்படுகின்றன - இது இரத்த ஓட்டத்தின் செயலிழப்பின் வெளிப்பாடாகும்.
- நுரையீரல் உயர் இரத்த அழுத்தம். இது சிறிய நுரையீரல் தமனி வட்டத்தில் அழுத்தம் அதிகரிப்பதால் ஏற்படுகிறது. இது தொடர்பாக, நோயாளிக்கு மூச்சுத் திணறல், தலைச்சுற்றல் மற்றும் மயக்க நிலைகள் இணைந்து ஏற்படுகின்றன.
- சுழற்சியின் சிறிய வளையத்தின் வால்வின் ஸ்டெனோசிஸ். இந்த நோயியலின் வெளிப்பாடு வால்விலிருந்து இரத்த நாளத்திற்குள் இரத்த பிளாஸ்மா வெளியேறுவதில் மீறலாகும்.
- இன்டர்வென்ட்ரிகுலர் செப்டமின் நோயியல். இதய செப்டமின் குறைபாடுள்ள அமைப்பு அருகிலுள்ள பிரிவுகளின் இரண்டு ஓட்டங்களை கலக்க அனுமதிக்கிறது. இது எடுத்துச் செல்லப்படும் ஆக்ஸிஜனின் அளவு குறைவதற்கும், வலது வென்ட்ரிக்கிள் உட்பட இதயத்தின் அனைத்து பகுதிகளிலும் சுமை அதிகரிப்பதற்கும் காரணமாகிறது.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியை ஏற்படுத்தக்கூடிய நுரையீரல் நோய்க்குறியீடுகளில், பின்வருவனவற்றை குறிப்பாக வேறுபடுத்தி அறியலாம்:
- நுரையீரல் அழற்சி அல்லது நிமோனியா.
- ஃபைப்ரோஸிஸ். மாறாக, நுரையீரல் திசுக்களின் சுருக்கம் ஒரு அழற்சி செயல்முறையின் விளைவாகவோ அல்லது வேறு எந்த காரணத்திற்காகவோ உருவாகிறது.
- மூச்சுக்குழாய் ஆஸ்துமா.
- எம்பிஸிமா என்பது நுரையீரல் பைகள் (ஆல்வியோலி) மற்றும் அவற்றை ஒட்டிய காற்றுப்பாதைகளின் நோயியல் விரிவாக்கமாகும்.
- நாள்பட்ட மூச்சுக்குழாய் அழற்சி.
- நுரையீரல் திசுக்களின் வளர்ச்சி, இது அதே அழற்சி செயல்முறையின் விளைவாக இருக்கலாம்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் அறிகுறிகள்
ஏராளமான நோய்கள் ஒரே மாதிரியான அறிகுறிகளைக் கொண்டுள்ளன. மேலும் ஒரு நிபுணர் (ஒரு சிகிச்சையாளர், மற்றும் பல சந்தர்ப்பங்களில் ஒரு நிபுணர் மட்டுமே) மட்டுமே அவற்றை சரியாக பகுப்பாய்வு செய்து நோயறிதலைச் செய்ய முடியும். கேள்விக்குரிய விதிமுறையிலிருந்து விலகலை ஒரு இருதயநோய் நிபுணர் மட்டுமே கண்டறிய முடியும்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராபி போன்ற ஒரு நோய் மிகவும் அரிதான நோய்க்குறியீடுகளுக்குக் காரணமாக இருக்கலாம். எனவே, உங்களிடம் எலக்ட்ரோ கார்டியோகிராம் இருந்தாலும், அதைக் கண்டறிவது மிகவும் கடினம், ஏனெனில் சதவீத அடிப்படையில் வலது வென்ட்ரிக்கிளின் எடை குறைவாக உள்ளது (இது இடது வென்ட்ரிக்கிளின் எடையில் தோராயமாக மூன்றில் ஒரு பங்கு), இது கார்டியோகிராம் அளவீடுகளில் இடது, பெரிய, விளிம்பு மேலோங்க அனுமதிக்கிறது.
எனவே, வலது வென்ட்ரிக்கிளின் நிறை கூறுகளில் குறிப்பிடத்தக்க அதிகரிப்புடன் மட்டுமே கார்டியோகிராமில் வலது வென்ட்ரிக்குலர் ஹைபர்டிராஃபியின் அறிகுறிகள் எளிதாகப் படிக்கப்படும்.
மேற்கூறியவற்றின் அடிப்படையில், மருத்துவம் பின்வரும் வகையான வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியை வேறுபடுத்துகிறது:
- வலது பகுதியின் நிறை இடது வென்ட்ரிக்கிளின் எடையை விட கணிசமாக அதிகமாக இருக்கும்போது ஏற்படும் நிகழ்வு கடுமையான ஹைபர்டிராபி ஆகும்.
- மிதமான நோயியல். வலது இதயத்தின் அதிகரிக்கும் அளவுருக்களின் பின்னணியில், உற்சாகமான செயல்முறைகள் மெதுவாகத் தொடரத் தொடங்குகின்றன.
- நோயின் லேசான அளவு. வலது பகுதியின் நோயியல் முக்கியமற்றது.
- நோயின் ஆரம்ப கட்டங்களில் (வலது வென்ட்ரிகுலர் ஹைபர்டிராபி), அறிகுறிகள் பலவீனமாக வெளிப்படுத்தப்படுகின்றன, அவற்றின் வெளிப்பாடுகள் மங்கலாகின்றன. ஆனால் நோயியல் வளர்ச்சியடைந்து அளவு படிப்படியாக அதிகரிக்கும் போது, அறிகுறிகள் நிலையானதாகவும் அடையாளம் காணக்கூடியதாகவும் மாறும்:
- திடீர் தலைச்சுற்றல், மயக்கம் அடையும் அளவுக்கு கூட.
- மூச்சுத் திணறல், சுவாசிக்க கடினமாக்குதல். இத்தகைய தாக்குதல்கள் பொதுவாக மார்பு பகுதியில் வலியுடன் இருக்கும்.
- கடுமையான அரித்மியா தாக்குதல்கள். விரைவான இதயத் துடிப்பு.
கீழ் முனைகளின் வீக்கம் தெளிவாகத் தெரியும்.
ஒரு குழந்தையில் வலது வென்ட்ரிகுலர் ஹைபர்டிராபி
இதய தசையின் வளர்ச்சி குழந்தையின் இதயத்தின் வலது பக்கத்தில் சுமையை அதிகரிக்கிறது, இது இடது பக்கத்தின் அதே நோயியலைக் காட்டிலும் மிகவும் மோசமானது மற்றும் மிகவும் தீவிரமானது. முழு விஷயம் என்னவென்றால், நுரையீரல் நுரையீரல் சுழற்சி, அதன்படி, அதற்கு சேவை செய்யும் பிரிவுகள், குறைந்த அழுத்தங்களின் பகுதியில் இயல்பான செயல்பாட்டிற்கு ஏற்றவாறு மாற்றியமைக்கப்படுகின்றன. இதயத்தின் இடது பாதியில் சாதாரண அளவை விட பெரிய அளவில் இரத்த திரவம் வெளியேற்றப்பட்டால் அல்லது நுரையீரல் தமனி ஸ்டெனோசிஸ் ஏற்பட்டால், நுரையீரல் சுழற்சியின் அழுத்தம் அதிகரிக்கிறது, மேலும் இதய தசையின் வலது பக்கத்தில் சுமை தானாகவே அதிகரிக்கிறது. அதிகரித்த சுமையைச் சமாளிக்க, வலது வென்ட்ரிக்கிளின் இதய தசை வெகுஜனத்தை உருவாக்குவதைத் தவிர வேறு வழியில்லை, அளவு அதிகரிக்கிறது. இந்த விஷயத்தில், வலது வென்ட்ரிக்கிளின் ஹைபர்டிராபி ஒரு குழந்தையில் உருவாகிறது.
இந்த நோயின் அதிகபட்ச எண்ணிக்கையைக் கண்காணிப்பது, பெரியவர்களை விட குழந்தைகளில் இந்த நோய் மிகவும் பொதுவானது என்ற முடிவுக்கு மருத்துவர்களை இட்டுச் சென்றது. ஒரு சிறிய நபருக்கு, இந்த நோய் அவரது வாழ்க்கையின் முதல் நாட்களில் ஏற்படலாம் மற்றும் முற்றிலும் உடலியல் தன்மையைக் கொண்டிருக்கும், ஏனெனில் இந்த காலகட்டத்தில் இதயத்தின் இந்த பாதியில் சுமை கணிசமாக அதிகரிக்கிறது. ஆனால் இந்த வழக்குகள் மிகவும் அரிதானவை. வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் மிகப்பெரிய சதவீதம் இன்னும் பிறவி இதய நோய் நிகழ்வுகளில் விழுகிறது, இதன் அறிகுறிகள் ஒரு குழந்தையின் வாழ்க்கையின் முதல் நாட்களில் தோன்றும்.
ஆனால் இதயத்தின் கூறுகள் மட்டுமல்ல, நுரையீரல் அமைப்பின் ஒரு பகுதியாக இருக்கும் தமனிகள் கொண்ட பாத்திரங்களும் அதிகரித்த அழுத்தத்திற்கு ஆளாகின்றன. அதிகரித்த மன அழுத்தம் போதுமான அளவு நீண்ட காலம் நீடித்தால், பாத்திரங்கள் கடினமாகின்றன, இது வாஸ்குலர் ஸ்களீரோசிஸ் செயல்முறையைத் தூண்டுகிறது. இது, நுரையீரல் வளையத்தின் பிளாஸ்மா காப்புரிமை குறைவதற்கு வழிவகுக்கிறது, நுரையீரல் வட்டத்தில் அழுத்தம் அதிகரிக்கிறது, இது மருத்துவத்தில் ஐசன்மெங்கர் நோய்க்குறி என்று அழைக்கப்படும் ஒரு நோய்க்கு வழிவகுக்கிறது. மேலும் இந்த நோயின் அறிகுறிகள் ஏற்கனவே மீள முடியாதவை. மேலே உள்ள எல்லாவற்றிலிருந்தும் ஒரு முடிவை எடுப்பது, வலது வென்ட்ரிகுலர் ஹைபர்டிராபி தீவிரமானது மற்றும் பிரச்சனையை வாய்ப்பாக விட்டுவிட முடியாது என்பதை புரிந்து கொள்ள வேண்டும். இந்த சூழ்நிலையில், மேலும் சாதகமற்ற முன்னேற்றங்களைத் தடுக்க அவசர மருத்துவ தலையீடு அவசியம்.
எனவே, உங்கள் பிள்ளைக்கு இந்த நோயின் அறிகுறிகள் இருப்பது கண்டறியப்பட்டால், விரக்தியடையவோ அல்லது பீதி அடையவோ வேண்டாம். ஒரு இருதயநோய் நிபுணரைத் தொடர்பு கொண்டு, உங்கள் பிள்ளையை முழு மருத்துவ பரிசோதனைக்கு உட்படுத்தச் செய்யுங்கள்.
புதிதாகப் பிறந்த குழந்தையின் வலது வென்ட்ரிகுலர் ஹைபர்டிராபி
பல்வேறு வயது பிரிவுகள் வென்ட்ரிக்கிளின் அளவு மற்றும் நிறை பண்புகளில் அதிகரிப்புக்கு உட்பட்டவை, இருப்பினும், புதிதாகப் பிறந்த குழந்தையில் வலது வென்ட்ரிக்கிளின் ஹைபர்டிராபி (பிறவி நோயியல் - இதயக் குறைபாடு என்று அழைக்கப்படுகிறது) சதவீத அடிப்படையில் மற்ற எல்லா நிகழ்வுகளையும் விட அடிக்கடி நிகழ்கிறது.
மிகச் சிறிய குழந்தைகள், புதிதாகப் பிறந்த குழந்தைகள் மற்றும் குழந்தைகளில் இந்த நோய்க்கான காரணம் பின்வருமாறு என்று இருதயநோய் நிபுணர்கள் நம்புகின்றனர்:
- கருப்பையில் இருக்கும்போதோ அல்லது பிறந்த முதல் நாட்களிலோ இதயத்தின் வலது பக்கத்தைப் பாதிக்கும் அதிகரித்த மன அழுத்தம்.
- வலது வென்ட்ரிக்கிளிலிருந்து இரத்தம் வெளியேறும் செயல்பாட்டில் இடையூறு, இது ஒரு பிறவி நோயியலுக்கு வழிவகுக்கிறது - வலது வென்ட்ரிக்கிளின் ஹைபர்டிராபி.
- இதய செப்டமின் உடற்கூறியல் குறைபாடுகள் இரத்த விநியோக அமைப்பில் நோயியல் மாற்றங்களுக்கும் வழிவகுக்கும். அதாவது, இதயத்தின் ஒரு குழியிலிருந்து மற்றொன்றை ஹெர்மீடிக் பிரிப்பது இல்லை, இது இரத்த ஓட்டங்களை கலக்க வழிவகுக்கிறது. இந்த விஷயத்தில், இரத்தம் ஆக்ஸிஜனுடன் மோசமாக நிறைவுற்றது, இதன் விளைவாக, முழு மனித உடலும் அதைப் போதுமான அளவு பெறுவதில்லை, இது முறையான நோயியலுக்கு வழிவகுக்கிறது. மேலும் உறுப்புகளில் ஆக்ஸிஜன் பற்றாக்குறையை ஈடுசெய்ய, இதயம் அதிக முயற்சியுடன் செயல்பட வேண்டும். இதன் விளைவாக ஹைபர்டிராபி ஏற்படுகிறது.
- மேலும், புதிதாகப் பிறந்த குழந்தைகளில் இந்த நோயியலுக்கான காரணத்தை நுரையீரல் வால்வு ஸ்டெனோசிஸ் என்று அழைக்கலாம்.
ஏதேனும் அறிகுறிகள் விதிமுறையிலிருந்து விலகினால், அவர்கள் விரக்தியடைந்து தங்களைத் தாங்களே கண்டறியக் கூடாது என்பதை இளம் தாய்மார்கள் புரிந்து கொள்ள வேண்டும். உங்கள் குழந்தை மருத்துவரை விரைவில் தொடர்பு கொள்வது நல்லது, தேவைப்பட்டால், அவர் உங்களை ஒரு குழந்தை இருதயநோய் நிபுணரிடம் பரிந்துரைப்பார், மேலும் அவர் மட்டுமே இந்த நோயறிதலை உறுதிப்படுத்தவோ அல்லது மறுக்கவோ முடியும். உங்கள் குழந்தையுடன் நீங்கள் விரைவில் மருத்துவமனையைத் தொடர்பு கொண்டால், உங்கள் குழந்தைக்கு வேகமாகவும் மென்மையாகவும் சிகிச்சை அளிக்கப்படும்.
வலது மற்றும் இடது வென்ட்ரிக்கிள்களின் ஹைபர்டிராபி
வலது மற்றும் இடது வென்ட்ரிக்கிள்களின் ஹைபர்டிராபி, ஒரு வகையில், மையோகார்டியத்தின் அதிகரிப்பால் ஏற்படும் மிகவும் கடுமையான நோய்க்கு முன்னோடியாகும். அதே நேரத்தில், இது இதய தசை திசுக்களின் குறிப்பிடத்தக்க வளர்ச்சியால் ஏற்படும் ஒரு சிக்கலான நோயியல் ஆகும், அதே நேரத்தில் வென்ட்ரிகுலர் குழிகளின் அளவுகள் மாறாமல் இருக்கும்.
இடது மாரடைப்பு ஹைபர்டிராபி. இடது வென்ட்ரிக்கிளின் வேலை இரத்த ஓட்டத்தின் பெரிய வட்டத்தின் செயல்பாட்டை உறுதி செய்கிறது. அதன் வேலை சீர்குலைந்தால், ஒரு நபர் உணரத் தொடங்குகிறார்:
- மார்பில் ஒரு அழுத்தமான வலி.
- திடீரென தலைச்சுற்றல் ஏற்படுவது.
- அடிக்கடி ஏற்படும் மயக்கம்.
- நோயாளி வலிமை இழப்பையும் அக்கறையின்மையையும் உணர்கிறார்.
- தூக்கம் தடைபடலாம்.
- மனித நரம்பு மண்டலத்தின் செயல்பாட்டில் தொந்தரவுகள் காணப்படுகின்றன.
- அரித்மியா தோன்றும்.
- மூச்சுத் திணறல் சுவாசிப்பதில் சிரமத்தை உருவாக்குகிறது. மேலும், இது உடல் உழைப்பின் போது மட்டுமல்ல, ஓய்விலும் ஏற்படுகிறது.
வலது மாரடைப்பு ஹைபர்டிராபி. அதன் விளைவுகள் நோயாளியின் உடலுக்கு மிகவும் அழிவுகரமானவை, ஏனெனில் வலது வென்ட்ரிக்கிளின் வேலை சிறிய சுழற்சி சுழற்சிக்கு காரணமாகிறது, இது பெரிய சுற்றுகளை விட சாதாரண வேலை அழுத்தம் குறைவாக உள்ளது. எனவே, அதில் அழுத்தம் அதிகரிக்கும் போது, உடல் மிகவும் பாதிக்கப்படுகிறது. இரத்த நாளங்கள் மூலம், சிறிய சுழற்சி சுழற்சி இதயத்தின் வேலையை (அதன் வலது வென்ட்ரிக்கிள்) நுரையீரலுடன் இணைக்கிறது, எனவே, நுரையீரலில் எழும் எந்தவொரு பிரச்சனையும் உடனடியாக இதய தசையை பாதிக்கிறது, இது வலது வென்ட்ரிக்கிளின் ஹைபர்டிராஃபிக்கு வழிவகுக்கிறது.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் நோய் கண்டறிதல்
எந்தவொரு நோயையும் கண்டறிவது, முழு அளவிலான ஆய்வுகளை மேற்கொண்ட பிறகு ஒரு மருத்துவரால் செய்யப்பட வேண்டும். வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியைக் கண்டறிவதில் பின்வருவன அடங்கும்:
- உடல் பரிசோதனை - ஒரு மருத்துவரின் பரிசோதனை. பெரும்பாலும் இதுவே ஒரு நோயின் யோசனையைத் தூண்டுகிறது. ஒரு திறமையான இருதயநோய் நிபுணர் இதய முணுமுணுப்புகளையும் வேலை தாளத்தில் ஏற்படும் இடையூறுகளையும் கேட்க முடியும்.
- எலக்ட்ரோ கார்டியோகிராஃபி. ஆனால் ஒரு கார்டியோகிராமின் உதவியுடன் நீங்கள் தாள இடையூறை மட்டுமே பார்க்க முடியும், ஆனால் அளவு இடையூறை பார்க்க முடியாது. அதாவது, இது ஒரு மறைமுக நோயறிதல்.
- நோயாளியின் புகார்களின் பகுப்பாய்வு.
- எக்கோ கார்டியோகிராபி. அல்ட்ராசவுண்ட் பயன்படுத்தி இந்த முறை, இதய தசையின் அளவுருக்களைத் தீர்மானிக்கவும், அதன் தடிமன் அளவிடவும், குறைபாடுகள் மூலம் இரத்தத்தின் வெளியேற்றத்தின் மீறலை அடையாளம் காணவும், அவற்றின் அளவை மதிப்பிடவும் உதவுகிறது. இது வென்ட்ரிக்கிளில் உள்ள அழுத்தத்தை அளவிடுவதை சாத்தியமாக்குகிறது. மிகவும் துல்லியமான தீர்மான முறை.
- ஈசிஜி.
- கார்டியோவைசர். இந்த சாதனம் இதயத்தின் இயக்கவியலில் செயல்படுவதைக் கவனிக்க உங்களை அனுமதிக்கிறது. இதை வீட்டிலேயே பயன்படுத்தலாம்.
- நோய்க்கான பரம்பரை முன்கணிப்பு அடையாளம் காணுதல்.
- ஆபத்துக் குழுவில் அதிக எடை கொண்டவர்கள், அல்லது, மாறாக, பயிற்சி மற்றும் போட்டிகளின் போது அதிக சுமைகளைப் பெறும் விளையாட்டு வீரர்கள், அதே போல் கெட்ட பழக்கங்களின் உரிமையாளர்களும் அடங்குவர். தடுப்பு நோக்கங்களுக்காக அவர்கள் அவ்வப்போது இருதயநோய் நிபுணரால் பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும்.
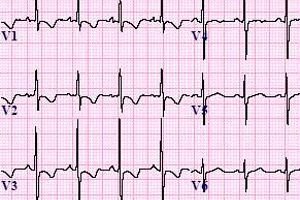
ECG-யில் வலது வென்ட்ரிகுலர் ஹைபர்டிராபி
நிச்சயமாக, மருத்துவக் கல்வி பெற்ற நிபுணர்களால் மட்டுமே எலக்ட்ரோ கார்டியோகிராமைப் படித்துப் புரிந்துகொள்ள முடியும், ஆனால் குறிப்பாக ஆர்வமுள்ளவர்கள், தங்கள் எல்லைகளை விரிவுபடுத்துவதற்காக, வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியுடன் மாரடைப்பில் ஏற்படும் உடலியல், உந்துவிசை செயல்முறைகளைப் புரிந்துகொள்ள முயற்சி செய்யலாம்.
எனவே, ECG-யில் வலது வென்ட்ரிகுலர் ஹைபர்டிராபி என்ன மாற்றத்தைக் காட்டுகிறது என்பதைக் கண்டுபிடிக்க முயற்சிப்போம். முதலில், வலது வென்ட்ரிக்கிளின் நிறை கூறு இடது வென்ட்ரிக்கிளின் நிறைவை விட மூன்று மடங்கு குறைவாக இருப்பதைப் புரிந்துகொள்வது மதிப்புக்குரியது, மேலும் ஒரு சாதாரண நிலையில், நமக்கு ஆர்வமுள்ள பாதியால் வெளிப்படும் மின் தூண்டுதல்கள் கணிசமாகக் குறைவாக இருக்கும். எனவே, ஆரோக்கியமான நிலையில், இடதுபுறத்தில் இருந்து வரும் சமிக்ஞை, "வலுவான" வென்ட்ரிக்கிள் நிலவுகிறது. ஹைபர்டிராஃபி நிலையில், வலது வென்ட்ரிக்கிள் ஒரு வலுவான EMF ஐ உருவாக்கத் தொடங்குகிறது, இது மொத்த திசையனை வலதுபுறமாக மாற்றுகிறது.
இந்த கண்டுபிடிப்புகளின் அடிப்படையில், இருதயநோய் நிபுணர்கள் வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் மூன்று வகைகளை வேறுபடுத்துகிறார்கள்:
- கடுமையான ஹைபர்டிராஃபி. இந்த வகை வலது வென்ட்ரிக்கிளின் அளவு இடதுபுறத்தின் தொடர்புடைய அளவுருக்களை விட அதிகமாகத் தொடங்குகிறது என்பதன் மூலம் வகைப்படுத்தப்படுகிறது.
- நடுத்தர அளவிலான ஹைபர்டிராஃபி. இந்த வழக்கில், வலது பகுதியின் ஹைபர்டிராஃபி ஏற்கனவே உள்ளது, ஆனால் அளவுருக்கள் இடது வென்ட்ரிக்கிளின் பரிமாணங்களை விட இன்னும் சிறியவை. வலது வென்ட்ரிக்கிளின் EMF அதிகரிக்கிறது, ஆனால் அது இன்னும் இடதுபுறத்தில் இருந்து வரும் தூண்டுதல்களை விட பலவீனமாக உள்ளது.
- லேசான ஹைபர்டிராபி. வலது வென்ட்ரிக்கிளின் விதிமுறையிலிருந்து ஒரு விலகல் உள்ளது, ஆனால் அது இன்னும் முக்கியமற்றது.
கார்டியோகிராமில் தோன்றும் சின்னங்களைப் புரிந்துகொள்ள முயற்சிப்போம்:
- P என்ற சின்னம் ஏட்ரியாவின் சுருக்கத்திற்கு காரணமான பற்களைக் குறிக்கிறது.
- Q, R, மற்றும் S ஆகிய எழுத்துக்கள் வென்ட்ரிகுலர் சுருக்கத்தின் பண்புகளைக் குறிக்கின்றன.
- T என்பது இதயத்தின் வென்ட்ரிக்கிள்களில் தளர்வு சமிக்ஞையின் ஒரு சிறப்பியல்பு ஆகும்.
இப்போது ஒரு இருதயநோய் நிபுணர் எந்த சந்தர்ப்பங்களில் வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியைக் கண்டறிய முடியும் என்பதைக் கண்டுபிடிப்போம்.
- எலக்ட்ரோ கார்டியோகிராம் போதுமான அளவு RV1,V2 பற்களைக் காட்டினால், TV1,V2 பற்கள் மற்றும் STV1,V2 பிரிவின் வெடிப்புகளில் விதிமுறையிலிருந்து எந்த விலகல்களும் காணப்படவில்லை என்றால்.
- இதயம் சுமையின் கீழ் இயங்கும்போது, எலக்ட்ரோ கார்டியோகிராம் அதிக RV1 ஐக் காட்டினால், V2 வெடிப்புகள் தோன்றும், அதே நேரத்தில் STV1, V2 பிரிவின் துடிப்பு குறையும், மேலும் T பல் V1, V2 இன் வீச்சு எதிர்மறை மதிப்பைக் கொண்டிருக்கும்.
- இதயநோய் நிபுணர், இதய இதய நோயியலின் வெளிப்படையான அறிகுறிகளுடன் வலது வென்ட்ரிகுலர் ஹைபர்டிராபி இருப்பதையும், குறைந்த ST பிரிவுடன் கூடிய உயர் R முகட்டின் கலவையும், எதிர்மறை T மதிப்புகளும் V1, V2 பகுதிகளில் மட்டுமல்ல, இதயத்தின் பிற பகுதிகளிலும் காணப்பட்டால், அதன் அதிகரித்த சுமையையும் குறிப்பிடுகிறார்.
ஆனால் இடது வென்ட்ரிகுலர் ஹைபர்டிராஃபியைப் போல வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியை ஈசிஜி தெளிவாகக் காட்டாது என்பது கவனிக்கத்தக்கது. எனவே, இறுதி நோயறிதலைச் செய்வதற்கு முன், பிற நோயறிதல் முறைகளுக்குத் திரும்புவது அவசியம்.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
வலது வென்ட்ரிகுலர் ஹைபர்டிராபி சிகிச்சை
பெரும்பாலும், வலது வென்ட்ரிக்கிளின் ஹைபர்டிராபி நாள்பட்ட நுரையீரல் நோய்களின் வரலாற்றைக் கொண்ட நோயாளிகளையும், கருப்பையில் பெறப்பட்ட இதயக் குறைபாடுகளையும் பாதிக்கிறது. நோயறிதல் மற்றும் நோயியலின் தோற்றத்தை நிறுவிய பிறகு சிகிச்சை தொடங்குகிறது.
வலது வென்ட்ரிக்கிளின் மயோர்கார்டியத்தில் ஏற்படும் மாற்றங்களுக்கான காரணங்களைப் பொறுத்து, வலது வென்ட்ரிக்கிள் ஹைபர்டிராஃபிக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் முறை பயன்படுத்தப்படுகிறது.
- கண்டறியப்பட்ட பிறவி இதயக் குறைபாடு ஏற்பட்டால், எட்டியோட்ரோபிக் சிகிச்சை முறை பயன்படுத்தப்படுகிறது. இந்த முறை நோயைத் தூண்டும் காரணத்தின் விளைவை நீக்குவது அல்லது பலவீனப்படுத்துவதை நோக்கமாகக் கொண்டுள்ளது.
- "பெறப்பட்ட" வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபிக்கு நோய்க்கிருமி முறை பயன்படுத்தப்படுகிறது. நோய்க்கான காரணத்தைத் தடுக்கும் செயலற்ற மற்றும் செயலில் உள்ள நோயெதிர்ப்பு செயல்முறைகளை அதிகரிக்க இந்த முறை செயல்படுகிறது.
இந்த இரண்டு முறைகளும் இரத்த அழுத்தத்தை இயல்பாக்குவதற்கும், நோயின் வளர்ச்சியை மெதுவாக்குவதற்கும், முடிந்தால், குறைபாட்டை சரிசெய்வதற்கும் வேலை செய்கின்றன. மேலும் சிகிச்சையானது நோய்க்கான உடனடி காரணத்தை நீக்குவதை நோக்கமாகக் கொண்டிருக்க வேண்டும்: அது நாள்பட்ட நுரையீரல் நோய்கள், பிறவி இதய நோய் அல்லது நுரையீரல் ஸ்டெனோசிஸ்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராபி இதயக் குறைபாட்டை ஏற்படுத்தினால், நோயாளிக்கு அறுவை சிகிச்சை தலையீடு காண்பிக்கப்படும். ஒரு விதியாக, இது சிறு குழந்தைகளுக்கு பொருந்தும். இந்த விஷயத்தில், குழந்தையின் வாழ்க்கையின் முதல் வருடத்தில் அறுவை சிகிச்சை செய்ய அவர்கள் முயற்சி செய்கிறார்கள்.
இந்த நோய்க்கான காரணம் நுரையீரல் சார்ந்ததாக இருந்தால், மருத்துவர் நோயாளிக்கு மூச்சுக்குழாய் அழற்சி மருந்துகள், சுவாச அனலெப்டிக்ஸ் மற்றும் மியூகோலிடிக்ஸ் ஆகியவற்றை பரிந்துரைக்கிறார்.
ப்ரோன்ஹோலிடின் (மூச்சுக்குழாய் விரிவாக்கி). இந்த மருந்து ஒரு வயது வந்த நோயாளிக்கு ஒரு நாளைக்கு மூன்று முதல் நான்கு முறை ஒரு தேக்கரண்டி என்ற விகிதத்தில் பரிந்துரைக்கப்படுகிறது.
பத்து வயதுக்கு மேற்பட்ட குழந்தைகளுக்கு, மருந்தளவு சற்று குறைவாகவும், ஒரு தேக்கரண்டி (அல்லது இரண்டு தேக்கரண்டி) ஒரு நாளைக்கு மூன்று முறையும் இருக்கும்.
மூன்று முதல் பத்து வயது வரையிலான குழந்தைகளுக்கு, ஒரு டோஸ் ஒரு தேக்கரண்டி ஒரு நாளைக்கு மூன்று முறை இருக்கும்.
ஆஞ்சினா, தூக்கமின்மை, கிளௌகோமா, இதய செயலிழப்பு, தைரோடாக்சிகோசிஸ் மற்றும் வேறு சில நோய்களால் பாதிக்கப்பட்டவர்களுக்கு இந்த மருந்து பரிந்துரைக்கப்படவில்லை. மூன்று வயதுக்குட்பட்ட குழந்தைகளுக்கும், கர்ப்பத்தின் முதல் மூன்று மாதங்களில் மற்றும் தாய்ப்பால் கொடுக்கும் போது கர்ப்பிணிப் பெண்களுக்கும் பிராங்கோலிட்டின் கொடுக்கப்படக்கூடாது.
அனலெப்டிக் (சுவாச அனலெப்டிக் மருந்துகள்). இத்தகைய மருந்துகள் ஒப்பீட்டளவில் அரிதாகவே பயன்படுத்தப்படுகின்றன, ஆனால் புதிதாகப் பிறந்த குழந்தையின் மூச்சுத்திணறல் ஏற்பட்டால், இந்த மருந்து குழந்தையை சாதாரண சுவாசத்தை மீட்டெடுக்க உதவுகிறது. குழந்தை ஒரு சூடான (38–39° C) குளியலறையில் வைக்கப்படுகிறது. குழந்தையின் மூக்கிலிருந்து சளி ஒரு சிறப்பு பலூன் மூலம் உறிஞ்சப்படுகிறது. 1 மில்லி மருந்து மற்றும் 5 மில்லி உமிழ்நீரில் இருந்து ஒரு கரைசல் தயாரிக்கப்படுகிறது (அதை 5% குளுக்கோஸால் மாற்றலாம்). அனலெப்டிக் குழந்தைக்கு நரம்பு வழியாக மிக மெதுவாக வழங்கப்படுகிறது. வெளிப்படையான முடிவு இல்லை என்றால், மருந்து மீண்டும் செலுத்தப்படுகிறது.
வலிப்பு, வலிப்பு அல்லது டெட்டனஸ் உள்ள நோயாளிக்கு அனலெப்டிக் கொடுக்கக்கூடாது.
புரோமெக்சின் (சளிச்சவ்வு முகவர்கள்). இந்த மருந்து ஆறு வயதுக்குட்பட்ட குழந்தைகளுக்கு மாத்திரைகளில் கொடுக்கப்படுவதில்லை. ஆறு முதல் பத்து வயது வரையிலான குழந்தைகளுக்கு ஒரு நாளைக்கு மூன்று முறை 8 மி.கி. மருந்து வழங்கப்படுகிறது. புரோமெக்சின் எடுத்துக் கொள்ளும்போது, அதிக அளவு திரவத்தை குடிக்க வேண்டியது அவசியம்.
இரண்டு வயதுக்குட்பட்ட குழந்தைகளுக்கு, 0.5 டீஸ்பூன் சிரப் வடிவில் மருந்து வழங்கப்படுகிறது. இரண்டு முதல் ஆறு வயது வரையிலான குழந்தைகளுக்கு, 0.5 - 1 டீஸ்பூன் சிரப் வடிவில் மருந்து கொடுப்பது நல்லது. பெரிய குழந்தைகளுக்கு (ஆறு முதல் 14 வயது வரை) - 1 - 2 டீஸ்பூன்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராபி உள்ள நோயாளியின் இரத்த அழுத்தத்தை சரிசெய்ய, ஒரு இருதயநோய் நிபுணர் பரிந்துரைக்கலாம்:
யூஃபிலின். மருந்தளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. பெரியவர்களுக்கு ஒரு நேரத்தில் 0.15 கிராம் வழங்கப்படுகிறது. ஒரு நாளைக்கு ஒன்று முதல் மூன்று அளவுகள் வரை இருக்கலாம்.
குழந்தைகளுக்கு, உட்கொள்ளல் மூன்று அணுகுமுறைகளாகப் பிரிக்கப்பட்டுள்ளது. தினசரி அளவு குழந்தையின் எடையில் ஒரு கிலோவிற்கு 7-10 மி.கி. ஆகும். வெளிப்படையான விளைவு இல்லை என்றால், நேர்மறையான முடிவு கிடைக்கும் வரை அளவை அதிகரிக்கலாம். ஆனால் அளவை படிப்படியாக, படிப்படியாக, ஒவ்வொரு இரண்டு முதல் மூன்று நாட்களுக்கு ஒருமுறை அதிகரிக்க வேண்டும். சிகிச்சையின் போக்கை மருத்துவரால் தீர்மானிக்கப்படுகிறது, மேலும் இது இரண்டு நாட்கள் முதல் பல மாதங்கள் வரை நீடிக்கும்.
நோயாளிக்கு அல்சரேட்டிவ் நோய்கள், இதய செயலிழப்பு, மாரடைப்பு மற்றும் பலவற்றின் வரலாறு இருந்தால், அரித்மியா ஏற்பட்டால், மருந்தின் கூறுகளுக்கு அதிக உணர்திறன் உள்ளவர்களுக்கு யூஃபிலின் முரணாக உள்ளது.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் லேசான கட்டத்தில், இருதயநோய் நிபுணர் பரிந்துரைக்கலாம்:
நிஃபெடிபைன். இந்த மருந்து ஒரு நாளைக்கு இரண்டு முதல் மூன்று முறை 0.01 கிராம் அளவில் எடுத்துக் கொள்ளப்படுகிறது. மருந்தளவை 0.02 கிராம் வரை அதிகரிக்கலாம். மிகவும் அரிதான சந்தர்ப்பங்களில், நோயாளி ஒரு நாளைக்கு நான்கு முறை 20 மி.கி மருந்தை (0.02 கிராம்) பெறலாம், ஆனால் மொத்த தினசரி அளவு 80 மி.கிக்கு மிகாமல் இருக்க வேண்டும். பாடநெறியின் காலம் தனிப்பட்டது மற்றும் நோயின் மருத்துவ படம் மற்றும் நோயாளியின் நிலை ஆகியவற்றின் அடிப்படையில் மருத்துவரால் பரிந்துரைக்கப்படுகிறது.
இந்த மருந்தை உயர் இரத்த அழுத்தம், கடுமையான இதய செயலிழப்பு, சரிவு, கர்ப்பம் மற்றும் பாலூட்டலின் போது, அதே போல் வேறு சில நோய்கள் ஏற்பட்டாலும் எடுத்துக்கொள்ளக்கூடாது.
நோய் மீளுருவாக்கம் செய்யப்பட்ட நிலையில் இருந்தால், நோயாளிக்கு நைட்ரோசார்பைடு அல்லது நைட்ரோகிளிசரின் போன்ற நைட்ரேட் குழுவின் மருந்துகள் வழங்கப்படுகின்றன. மருந்துகள் இரத்த வாயு கண்காணிப்பின் கீழ் எடுக்கப்படுகின்றன.
நைட்ரோசார்பைடு. ஒரு வயது வந்த நோயாளிக்கு உணவுக்கு அரை மணி நேரத்திற்கு முன், ஒரு நாளைக்கு மூன்று முதல் நான்கு முறை 5 முதல் 10 மி.கி. மருந்தின் அளவு பரிந்துரைக்கப்படுகிறது. நோயின் கடுமையான சந்தர்ப்பங்களில், மருந்தளவை 20 முதல் 30 மி.கி. வரை அதிகரிக்கலாம். நோயாளிக்கு கடுமையான இதய செயலிழப்பு இருந்தால், அவர் அல்லது அவள் ஒவ்வொரு நான்கு முதல் ஐந்து மணி நேரத்திற்கும் 20 மி.கி. (இரண்டு மாத்திரைகள்) எடுத்துக்கொள்ள வேண்டும்.
இந்த மருந்து பக்கவாதம், அதிர்ச்சிகரமான மூளை காயங்கள், நைட்ரேட்டுகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை, கிளௌகோமா மற்றும் அதிகரித்த கண் அழுத்தம் போன்றவற்றுக்கு பரிந்துரைக்கப்படவில்லை.
நைட்ரோகிளிசரின். மருந்து மாத்திரை வடிவில் எடுத்துக் கொள்ளப்பட்டால், அது முற்றிலும் கரையும் வரை நாக்கின் கீழ் வைக்கப்படும். கடுமையான வலியை விரைவாகப் போக்க இது பயன்படுகிறது. நைட்ரோகிளிசரின் ஒன்று முதல் இரண்டு மாத்திரைகள் (0.5 - 1 மி.கி) என்ற அளவில் பரிந்துரைக்கப்படுகிறது. ஆனால் மருந்தின் மொத்த தினசரி அளவு 6 மாத்திரைகளுக்கு மிகாமல் இருக்க வேண்டும்.
காப்ஸ்யூல் வடிவில் உள்ள நைட்ரோகிளிசரின் அதே வழியில் உட்கொள்ளப்படுகிறது. எதிர்பார்த்த விளைவை விரைவுபடுத்த, காப்ஸ்யூலை பற்களால் வாயில் உடைக்க வேண்டும். எடுத்துக்கொள்ளப்படும் மருந்தின் அளவு வலி தாக்குதல்களின் அதிர்வெண்ணைப் பொறுத்தது. ஆஞ்சினா அறிகுறிகளிலிருந்து நிவாரணம் மற்றும் நிவாரணம் பொதுவாக மருந்தை உட்கொண்ட ½ முதல் 2 நிமிடங்களுக்குப் பிறகு விரைவாக வரும். எந்த விளைவும் இல்லை என்றால், ஐந்து நிமிடங்களுக்குப் பிறகு நீங்கள் மற்றொரு மாத்திரையை எடுக்க வேண்டும். சிகிச்சை முடிவு இல்லாத நிலையில் மற்றும் இரண்டு அல்லது மூன்று மாத்திரைகளுக்குப் பிறகு, நீங்கள் ஆம்புலன்ஸ் அழைக்க வேண்டும்.
முரண்பாடுகளின் பட்டியல் மிகப் பெரியது. அவற்றில் பின்வருவன அடங்கும்: நைட்ரேட்டுகளுக்கு தனிப்பட்ட சகிப்புத்தன்மையின்மை, சமீபத்திய தலை காயம், கடுமையான மாரடைப்பு, நச்சு நுரையீரல் வீக்கம், தமனி ஹைபோடென்ஷன், பெருமூளை சுற்றோட்ட நோயியல், சரிவு மற்றும் பல நோய்கள். முரண்பாடுகளின் முழு பட்டியலையும் மருந்துடன் இணைக்கப்பட்டுள்ள வழிமுறைகளில் காணலாம். 18 வயதுக்குட்பட்ட குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கும், கர்ப்பம் அல்லது பாலூட்டும் போது தாய்மார்களுக்கும் மருத்துவர்கள் நைட்ரோகிளிசரின் பரிந்துரைப்பதில்லை.
சிகிச்சை காலம் முழுவதும், மருத்துவர் இதயத்தை கண்காணிக்க வேண்டும். மேலும் இந்த நேரத்தில் நோயாளி புகைபிடித்தல் மற்றும் மது அருந்துவதை முற்றிலுமாக கைவிட வேண்டும். அதே நேரத்தில், நோயாளி தினசரி வழக்கத்தையும் உணவு முறையையும் பின்பற்ற வேண்டும். உடல் சிகிச்சை மற்றும் நீச்சல் பயனுள்ளதாக இருக்கும்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியைத் தடுத்தல்
எந்தவொரு வெளிப்பாட்டிலும் ஒரு நோய் வராமல் இருக்க, முதலில், அதன் நிகழ்வுக்கான காரணத்தைத் தடுப்பது அல்லது அகற்றுவது அவசியம் என்பதை ஒவ்வொரு விவேகமுள்ள நபரும் புரிந்து கொள்ள வேண்டும். எனவே, வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியைத் தடுப்பது பின்வருமாறு:
கால் ஃபிளெபோத்ரோம்போசிஸின் முன்னேற்றத்தைத் தடுக்க உதவும் நடவடிக்கைகளை மேற்கொள்வது:
- இந்த நோயியலை ஆரம்ப கட்டத்திலேயே கண்டறிந்து உடனடி சிகிச்சை அளிக்க வேண்டும்.
- வலது வென்ட்ரிகுலர் ஹைபர்டிராபியின் அதிகரித்த அபாயத்திற்கான மருத்துவமனை நோயாளிகளின் தடுப்பு பரிசோதனையும் இதில் அடங்கும்.
- அறுவை சிகிச்சைக்குப் பின் கால் ஃபிளெபோத்ரோம்போசிஸ் இருப்பது கண்டறியப்பட்ட நோயாளி சுறுசுறுப்பாக நகர வேண்டும் (இரத்தம் "தேங்கி நிற்கக்கூடாது"), அறுவை சிகிச்சை செய்யப்பட்ட காலை ஒரு மீள் கட்டுடன் கட்ட வேண்டும். கலந்துகொள்ளும் மருத்துவர் பரிந்துரைத்த முழு சிகிச்சை நெறிமுறையையும் பின்பற்றவும்.
நாள்பட்ட நுரையீரல் நோய்களுக்கு:
- தாழ்வெப்பநிலை மற்றும் வரைவுகளிலிருந்து உங்களைப் பாதுகாத்துக் கொள்வது அவசியம்.
- புகைபிடிப்பதை நிறுத்துங்கள், செயலற்ற புகைக்கு ஆளாகுவதைக் கூடத் தவிர்க்கவும்.
- நோய் மோசமடைய விடாதீர்கள், ஆனால் அதன் வெளிப்பாட்டின் ஆரம்ப கட்டங்களில் நடவடிக்கை எடுக்க முயற்சி செய்யுங்கள்.
- மிதமான உடற்பயிற்சியுடன் சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துங்கள்.
- ஆக்ஸிஜன் காக்டெய்ல்கள் ஒரு நல்ல தடுப்பு நடவடிக்கையாகவும் இருக்கலாம்.
வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் முன்கணிப்பு
சமீப காலம் வரை, நாள்பட்ட நுரையீரல் இதய நோய் ஒரு மீளமுடியாத நோயாகக் கருதப்பட்டது. நவீன மருத்துவம் இதை ஒரு மீளக்கூடிய சிக்கலாக வகைப்படுத்துகிறது. எனவே, இன்று வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபிக்கான முன்கணிப்பு பெரும்பாலும் நோயாளியின் மருத்துவ வரலாறு, வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியின் வளர்ச்சியை ஏற்படுத்திய மற்றும் தூண்டிய நோயின் தன்மை மற்றும் தீவிரத்தை சார்ந்துள்ளது. சிறிய நுரையீரல் தமனிகளின் த்ரோம்போம்போலிசத்தின் அடிக்கடி மீண்டும் மீண்டும் வெளிப்பாடுகளைக் கொண்ட நோயாளிகளாலும், முதன்மை நிலை நுரையீரல் உயர் இரத்த அழுத்தம் கண்டறியப்பட்ட நோயாளிகளாலும் மிகவும் விரும்பத்தகாத முன்கணிப்பு பெறப்படுகிறது. அத்தகைய நோயாளிகளின் நோயை நிறுத்த முடியாவிட்டால், அவர்களின் ஆயுட்காலம் 2.5-5 ஆண்டுகளுக்கு மேல் இல்லை. எனவே, புள்ளிவிவரங்களின்படி, நுரையீரல் தோற்றத்தின் தடைசெய்யும் நோய்களுடன், நாள்பட்ட வலது வென்ட்ரிகுலர் ஹைபர்டிராஃபியால் கண்டறியப்பட்ட நோயாளிகள், சராசரி புள்ளிவிவர வயதை எட்டாமல், முன்னதாகவே இறந்துவிடுகிறார்கள். இறக்கும் போது, ஆண்களின் சராசரி வயது 59 ஆண்டுகள்.
எனவே, நோயியல் எவ்வளவு சீக்கிரமாகக் கண்டறியப்பட்டு கண்டறியப்படுகிறது, அதே போல் சிகிச்சை எவ்வளவு சரியான நேரத்தில் மற்றும் திறம்பட தொடங்கப்படுகிறது என்பதைப் பொறுத்தது.
நமது இதயம் நமது உடலின் இயந்திரம். அது செயலிழக்கத் தொடங்கினால், முழு உடலும் சமநிலையற்றதாகிவிடும். இந்த பொறிமுறையை தொடர்ந்து பரிசோதித்து, ஆதரித்து, போற்றி, வளர்த்தால், அது நீண்ட நேரம் தோல்விகள் இல்லாமல் வேலை செய்ய முடியும். நமது உடலும் அப்படித்தான். வலது வென்ட்ரிகுலர் ஹைபர்டிராபி வளர்ச்சியின் ஆரம்ப கட்டத்தில் அங்கீகரிக்கப்பட்டால், இந்த செயல்முறையை நிறுத்துவது மட்டுமல்லாமல், தலைகீழாகவும் மாற்ற முடியும். பிற நோய்களுக்கு சரியான நேரத்தில் சிகிச்சையளிப்பது இந்த நோயியலின் தோற்றம் மற்றும் வளர்ச்சியைத் தடுக்கும். நோயியல் பிறவியிலேயே இருந்தால், மருத்துவ உதவியை மறுக்காதீர்கள்.
எனவே, ஒரு சாதாரண சளியைக் கூட தற்செயலாக விட்டுவிடாதீர்கள், நோயின் முதல் அறிகுறிகளில், நிபுணர்களைத் தொடர்பு கொள்ளுங்கள். உங்களுக்கு நல்வாழ்த்துக்கள் மற்றும் உங்களை கவனித்துக் கொள்ளுங்கள்.


 [
[