
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
நிணநீர் சுரப்பி அறுவை சிகிச்சை
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
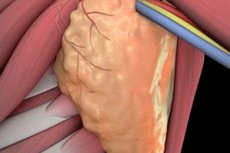
நிணநீர் முனை பிரித்தல் அல்லது நிணநீர் முனை நீக்கம் என்பது ஒரு அறுவை சிகிச்சை முறையாகும், இதில் நிணநீர் முனைகளை அகற்றி, பின்னர் அவற்றில் வித்தியாசமான செல்கள் உள்ளதா என பரிசோதிப்பது அடங்கும். அறுவை சிகிச்சையின் அளவைப் பொறுத்து நிணநீர் முனை பிரித்தல் குறைவாகவோ அல்லது முழுமையாகவோ இருக்கலாம். அத்தகைய செயல்முறைக்குப் பிறகு சிக்கல்கள் ஏற்படுவதற்கான வாய்ப்பு மிக அதிகம். இருப்பினும், தலையீடு பெரும்பாலும் புற்றுநோய் கட்டமைப்புகள் மேலும் பரவுவதைத் தடுக்க உதவுகிறது, இதன் மூலம் நோயாளியின் உயிரைக் காப்பாற்றுகிறது.
செயல்முறைக்கான அடையாளங்கள்
நிணநீர் மண்டலத்தின் முக்கிய நோக்கம், திசுக்களில் இருந்து திரவத்தை சுற்றோட்ட அமைப்புக்கு மீண்டும் கொண்டு செல்வதும், பாக்டீரியா, வைரஸ்கள் மற்றும் வித்தியாசமான செல்களுக்கு எதிராக பாதுகாப்பை உள்ளடக்கிய நோய் எதிர்ப்பு சக்தியை வழங்குவதும் ஆகும்.
நிணநீர் மண்டலம் கணுக்கள், நாளங்கள் மற்றும் சிறிய வாஸ்குலர் தந்துகிகள் ஆகியவற்றைக் கொண்டுள்ளது. நிணநீர் நாளங்கள் வழியாகப் பாய்கிறது, மேலும் கணுக்கள் முழு அமைப்பிலும் அமைந்துள்ள பீன் வடிவ அமைப்புகளாகும் மற்றும் எந்தவொரு வெளிநாட்டுப் பொருட்களையும் சிக்க வைக்கும் வடிகட்டிகளாகச் செயல்படுகின்றன.
கழுத்து, அக்குள், இடுப்பு மற்றும் இடுப்புப் பகுதியில் கணுக்களின் மிகப்பெரிய கொத்துகள் காணப்படுகின்றன.
கட்டி செல்கள் மையத்திலிருந்து உடலின் மற்ற புள்ளிகளுக்கு பரவுவதை முதலில் ஏற்றுக்கொள்வது நிணநீர் மண்டலமாகும்: சில நேரங்களில் அத்தகைய செல்கள் நிணநீர் முனைகளில் தக்கவைக்கப்பட்டு அங்கே தொடர்ந்து வளரும். இந்த செயல்முறை மெட்டாஸ்டாஸிஸ் என்று அழைக்கப்படுகிறது. பல நிணநீர் முனைகளை அகற்றுவதன் மூலம், நோயாளிக்கு மெட்டாஸ்டாஸிஸ் உள்ளதா என்பதை மருத்துவர் தீர்மானிக்க முடியும்.
நிணநீர் முனையப் பிரித்தெடுத்தல் நோயறிதலுக்கு மட்டுமல்லாமல், உடல் முழுவதும் புற்றுநோய் கட்டமைப்புகள் மேலும் பரவுவதைத் தடுக்கவும் பயன்படுத்தப்படுகிறது.
கூடுதலாக, அறிகுறிகளில் நிணநீர் முனைகளில் கடுமையான வலி, அத்துடன் பழமைவாத சிகிச்சையின் பயனற்ற தன்மை ஆகியவை அடங்கும்.
புற்றுநோயில் நிணநீர் முனை பிரித்தல் என்பது ஆன்கோபாதாலஜி சிகிச்சைக்கான தகுதிவாய்ந்த மற்றும் விரிவான அணுகுமுறையின் ஒருங்கிணைந்த பகுதியாகும். அறுவை சிகிச்சைக்கு முன்பே, அறுவை சிகிச்சை நிபுணர் "சென்டினல்" நிணநீர் முனைகள் மற்றும் கட்டி செயல்முறையால் பாதிக்கப்பட்ட பகுதியிலிருந்து நிணநீர் வெளியேறுவதில் நேரடியாக ஈடுபட்டுள்ள அவற்றின் குழுக்களுக்கு சேதம் ஏற்படுவதற்கான நிகழ்தகவை தெளிவுபடுத்துகிறார். ஒரு குறிப்பிட்ட நிணநீர் சேகரிப்பாளரில் மெட்டாஸ்டேஸ்கள் இருப்பதை சந்தேகிப்பது நிணநீர் முனை பிரித்தலுக்கான நேரடி அறிகுறியாகும். ஒரு விதியாக, நிணநீர் நுண்குழாய்கள், வெளிச்செல்லும் நாளங்கள், பிராந்திய மற்றும் தொலைதூர நிணநீர் முனைகள் உட்பட நிணநீர் ஓட்ட திசைகள், அத்துடன் சுற்றியுள்ள திசுக்கள் அகற்றப்படுவதற்கு உட்பட்டவை. அத்தகைய அறுவை சிகிச்சை அறுவை சிகிச்சைக்குப் பின் நோயாளிகளின் வாழ்க்கைத் தரத்தை கணிசமாக மேம்படுத்தலாம் மற்றும் அவர்களின் மீட்பை விரைவுபடுத்தலாம்.
தயாரிப்பு
ஆயத்த நிலை எளிமையானது, ஆனால் கட்டாயமானது. இதில் பின்வரும் தொடர்ச்சியான செயல்பாடுகள் அடங்கும்:
- நிணநீர்க்குழாய் அறுவை சிகிச்சையைச் செய்யும் ஒரு புற்றுநோய் அறுவை சிகிச்சை நிபுணருடனும், ஒரு மயக்க மருந்து நிபுணருடனும் ஆலோசனை.
- தலையீட்டின் முக்கிய புள்ளிகள் மற்றும் தேதி குறித்து உடன்படுதல்.
- அறுவை சிகிச்சைக்கு முந்தைய நோயறிதல்கள், இதில் பொது சிறுநீர் பகுப்பாய்வு, பொது மற்றும் உயிர்வேதியியல் இரத்த பகுப்பாய்வு, அல்ட்ராசவுண்ட் பரிசோதனை மற்றும் சில நேரங்களில் நிணநீர் முனைகளின் நுண்ணிய ஊசி பயாப்ஸி ஆகியவை அடங்கும்.
- அறுவை சிகிச்சைக்கு முரண்பாடுகள் இருப்பதற்கான சாத்தியக்கூறுகளை மதிப்பிடுவதன் மூலம், ஒரு சிகிச்சையாளரால் பரிசோதனை.
- அறுவை சிகிச்சையின் போக்கையும் அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தையும் எதிர்மறையாக பாதிக்கக்கூடிய மருந்துகளை நிறுத்துதல் (எடுத்துக்காட்டாக, ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள், பார்பிட்யூரேட்டுகள், ஹெப்பரின் போன்றவை).
- நிணநீர் அறுவை சிகிச்சைக்கு முந்தைய நாள், நோயாளி தங்கள் உணவைக் கட்டுப்படுத்த வேண்டும், அதிகமாக சாப்பிடுவதைத் தவிர்க்க வேண்டும், மேலும் கனமான, கொழுப்பு மற்றும் இனிப்பு உணவுகளைத் தவிர்க்க வேண்டும். அறுவை சிகிச்சை நாளில், அவர்கள் குடிக்கவோ சாப்பிடவோ கூடாது.
டெக்னிக் நிணநீர்க்குழாய் அழற்சி
பெரும்பாலும், புற்றுநோயியல் முன்னிலையில், அறுவை சிகிச்சை நிபுணர்கள் அறுவை சிகிச்சை நிணநீர்க்குழாய் நீக்க அறுவை சிகிச்சையை மேற்கொள்கின்றனர், இது மார்பகப் புற்றுநோயின் போது அச்சு நிணநீர் முனைகளைப் பிரித்தல், கர்ப்பப்பை வாய்ப் பிரித்தல் (தைராய்டு புற்றுநோய் அல்லது கழுத்து மற்றும் தலை உறுப்புகளின் புற்றுநோயின் போது), வயிறு, கல்லீரல் மற்றும் மண்ணீரல் பகுதியில் அமைந்துள்ள முனைகளை அகற்றுவதன் மூலம் D2 நிணநீர்க்குழாய் நீக்க அறுவை சிகிச்சை (வயிற்றுப் புற்றுநோயின் போது). [ 1 ]
மெட்டாஸ்டேஸ்கள் பரவும்போது எந்த நிணநீர் முனைகளுக்கு வித்தியாசமான செல்கள் நகரும் என்பதை ஒரு தகுதிவாய்ந்த அறுவை சிகிச்சை நிபுணர் பெரும்பாலான சந்தர்ப்பங்களில் கணிக்க முடியும். முதலில் பாதிக்கப்படும் முனைகள் செண்டினல் முனைகள் என்று அழைக்கப்படுகின்றன. அதனால்தான் மருத்துவர் முதலில் இந்த முனைகளை சரியாக அகற்றுகிறார், அவை உடனடியாக பரிசோதனைக்கு அனுப்பப்படுகின்றன - செண்டினல் நிணநீர் முனைகளின் பயாப்ஸி.
நிணநீர்க்குழாய் அறுவை சிகிச்சைக்கான முன்னுரிமை முனைகளைத் தீர்மானிக்க, ஒரு மேப்பிங் செயல்முறை செய்யப்படுகிறது: பாதிக்கப்பட்ட பகுதியில் ஒரு ரேடியோஐசோடோப்பு பொருள் (காட்டி) அறிமுகப்படுத்தப்படுகிறது, இது நிணநீர் ஓட்டத்தின் திசையைக் குறிக்கிறது.
லிம்பேடனெக்டோமி அறுவை சிகிச்சையின் சராசரி காலம் ஒரு மணி நேரம் ஆகும். இருப்பினும், அறுவை சிகிச்சை தலையீட்டின் பிரத்தியேகங்களைப் பொறுத்து கால அளவு மாறுபடலாம்.
- இடுப்பு நிணநீர்க்குழாய் அறுவை சிகிச்சையை லேபராஸ்கோபிக் மற்றும் லேபராடோமி அணுகலைப் பயன்படுத்தி செய்யலாம். லேபராஸ்கோபியின் போது, நிமோபெரிட்டோனியம் நிலைமைகள் பராமரிக்கப்படுகின்றன (10 முதல் 15 மிமீ Hg), லேபராஸ்கோப்புகள் மற்றும் ட்ரோகார்கள் பயன்படுத்தப்படுகின்றன. வெளிப்புற இலியாக் நாள மண்டலத்திற்கு மேலே, வெளிப்புற இலியாக் நாளங்களுடன் இணையான திசையில் பாரிட்டல் பெரிட்டோனியம் துண்டிக்கப்படுகிறது. சிறுநீர்க்குழாய்கள் அவசியம் ஆராயப்படுகின்றன. கவ்விகளைப் பயன்படுத்தி, கீறலின் அருகாமையில் அமைந்துள்ள நிணநீர் முனைகள் மற்றும் பாத்திரங்களைக் கொண்ட பெரிய அட்வென்ஷியியல் திசுக்கள் பிடிக்கப்படுகின்றன. ஒரு மூடிய கவ்வியுடன், வெளிப்புற இலியாக் நாளங்களின் முன் பகுதியிலிருந்து திசுக்கள் உரிக்கப்படுகின்றன. இதற்குப் பிறகு, அப்டுரேட்டர் நரம்பு தனிமைப்படுத்தப்பட்டு, உள் இலியாக் நாளங்களைச் சுற்றியுள்ள அனைத்து திசுக்களும் நிணநீர் முனைகளுடன் அகற்றப்படுகின்றன. வெளிப்புற இலியாக் நரம்புக்கு அருகில் அமைந்துள்ள நிணநீர் முனைகள் குறிப்பாக கவனமாக அகற்றப்படுகின்றன. முழு சங்கிலியும் அகற்றப்பட்டால் அது விரும்பத்தக்கது. இறுதியாக, அதில் உள்ள முனைகளுடன் கூடிய கொழுப்பு திசுக்கள் வெளிப்புற இலியாக் தமனி மற்றும் சிரை நாளங்களுக்கு இடையிலான இடத்திலிருந்து அகற்றப்படுகின்றன. உயிரியல் பொருள் ஹிஸ்டாலஜிக்கல் பகுப்பாய்விற்கு அனுப்பப்படுகிறது, சேதமடைந்த நாளங்கள் இரத்தப்போக்கைத் தடுக்க உறைகின்றன - இதற்காக, மின் அறுவை சிகிச்சை பயன்படுத்தப்படுகிறது. [ 2 ]
- பிரெஞ்சு புற்றுநோயியல் நிபுணர் டியூக்ஸ்னேவின் விளக்கத்தின்படி, அதன் உன்னதமான பதிப்பில் உள்ளுறுப்பு நிணநீர் அறுவை சிகிச்சை செய்யப்படுகிறது. இந்த அறுவை சிகிச்சையின் சாராம்சம், தொடை-இங்குவினல் மண்டலத்தின் நிணநீர் முனைகளை திசு, திசுப்படலம் மற்றும் பெரிய தொடை சஃபீனஸ் நரம்பின் ஒரு உறுப்பு ஆகியவற்றுடன் சேர்த்து அகற்றுவதாகும். முதலில், அறுவை சிகிச்சை நிபுணர் தொடை தசைநார் நடுப்பகுதிக்கு மேலேயும் கீழேயும் ஒரு செங்குத்து கீறலைச் செய்து, தோலடி கொழுப்பு அடுக்கை வெட்டுகிறார். தோல் திசு மேலோட்டமான தோலடி திசுப்படலத்தின் மட்டத்தில் பிரிக்கப்படுகிறது. தோலடி கொழுப்பு அகற்றப்பட்டு, வயிற்றுச் சுவரின் இலியாக் பகுதி மற்றும் முழு தொடை முக்கோணத்தின் வெளிப்பாட்டை அடைகிறது. அடுத்து, கீறல் அடிப்படை தசைகளுக்கு நீட்டிக்கப்படுகிறது, அதன் பிறகு பெரிய சஃபீனஸ் நரம்பு தனிமைப்படுத்தப்பட்டு, பிணைக்கப்பட்டு, தொடை முக்கோணத்தின் உச்சியில் கடக்கப்படுகிறது. நிணநீர் முனைகளுடன் கூடிய திசு உள்நோக்கி நகர்த்தப்படுகிறது, சார்டோரியஸ் தசை கொக்கிகளைப் பயன்படுத்தி வெளிப்புறமாக எடுக்கப்படுகிறது: இது தொடை வாஸ்குலர் படுக்கையை ஆய்வு செய்ய உதவுகிறது. அகற்றப்பட வேண்டிய திசுப் பகுதி மற்றும் வாஸ்குலர் உறையின் வெளிப்புறச் சுவர் ஆகியவை தொடை நாளங்களிலிருந்து பிரிக்கப்பட்டு, பெரிய சஃபீனஸ் நரம்பு நேரடியாக தொடை நரம்புடன் இணையும் பகுதிக்கு மேல்நோக்கி உயர்த்தப்படுகின்றன. உயிரியல் பொருள் அகற்றப்பட்டு மேலும் பரிசோதனைக்கு அனுப்பப்படுகிறது. [ 3 ]
- ஆக்சிலரி லிம்பேடெனெக்டோமி அரிதாக 60 நிமிடங்களுக்கு மேல் நீடிக்கும். வழக்கமாக, அறுவை சிகிச்சை நிபுணர் அக்குள் பகுதியில் சுமார் 50-60 மிமீ கீறலைச் செய்கிறார். தலையீடு பொது மயக்க மருந்தின் கீழ் செய்யப்படுகிறது, சில சமயங்களில் தீவிர முலையழற்சியுடன் இணைந்து செய்யப்படுகிறது. ஒரு லம்பெக்டோமியின் போது, முனைகளை பின்னர் அல்லது அறுவை சிகிச்சையின் போது அகற்றலாம். கிளாசிக் பதிப்பில், முக்கியமாக முதல் வரிசையின் நிணநீர் முனைகள் மற்றும் இரண்டாவது வரிசையின் கீழ் பகுதி அகற்றப்படுகின்றன, அதன் பிறகு அவை ஹிஸ்டாலஜிக்கல் பரிசோதனைக்கு அனுப்பப்படுகின்றன. பொதுவாக, சுமார் பத்து முனைகள் அகற்றப்படுகின்றன (முழுமையான லிம்பேடெனெக்டோமி சுமார் இரண்டு டஜன் முனைகளை அகற்றுவதை உள்ளடக்கியது). முழுமையான பதிப்பில், ஆக்சிலரி சங்கிலியின் அனைத்து வரிசைகளையும் சேர்ந்த நிணநீர் முனைகள் அகற்றப்படுகின்றன, ஆனால் அத்தகைய செயல்பாடுகள் தற்போது அடிக்கடி செய்யப்படுவதில்லை. பாதுகாப்பது என்பது ஆக்சிலரி ஃபோஸாவில் ஐந்து மற்றும் ஏழு சென்டிமீட்டர்களால் திசுக்களைப் பிரிப்பதை உள்ளடக்கியது. அகற்றப்பட்ட திசுக்கள் பரிசோதனைக்கு அனுப்பப்படுகின்றன, இதன் முடிவுகளை சில நாட்களில் பெறலாம். அறுவை சிகிச்சைக்குப் பிந்தைய சிகிச்சையின் நியமனத்திற்கு இத்தகைய நோயறிதல்கள் அவசியம், இதில் கீமோதெரபி, கதிர்வீச்சு போன்றவை அடங்கும். [ 4 ]
- கழுத்து மற்றும் தலைப் பகுதியிலிருந்து புற்றுநோய் குவியங்களின் மெட்டாஸ்டேஸ்கள் பெரும்பாலும் பிராந்திய கர்ப்பப்பை வாய் நிணநீர் முனைகளில் முடிவடைவதால் கர்ப்பப்பை வாய் நிணநீர் நீக்கம் ஏற்படுகிறது. இந்த வழக்கில், அமெரிக்க அறுவை சிகிச்சை நிபுணரின் பெயரிடப்பட்ட கிரெயிலின் படி தலையீடு உன்னதமான விருப்பமாகக் கருதப்படுகிறது. இந்த அறுவை சிகிச்சையில் சப்மாண்டிபுலர் உமிழ்நீர் சுரப்பி, உள் கழுத்து நரம்பு, ஓமோஹையாய்டு மற்றும் ஸ்டெர்னோக்ளிடோமாஸ்டாய்டு தசைகளுடன் ஒரே நேரத்தில் ஒரு பக்கத்தில் உள்ள சூப்பராஹாய்டு, கர்ப்பப்பை வாய் மற்றும் சூப்பராகிளாவிக்குலர் முனைகளின் சிக்கலான அகற்றுதல் அடங்கும். குரல்வளை நிணநீர் நீக்க அறுவை சிகிச்சை குரல்வளை மண்டலம், தைராய்டு சுரப்பி, உமிழ்நீர் சுரப்பிகள், நாக்கு, வாய்வழி குழி அல்லது நாசோபார்னக்ஸ் ஆகியவற்றின் புற்றுநோய் புண்களுக்கு சுட்டிக்காட்டப்படுகிறது. பொதுவாக செய்யப்படும் அறுவை சிகிச்சை விருப்பங்கள் அனைத்து கர்ப்பப்பை வாய் நிணநீர் முனைகளையும் (நிலைகள் 1-5), மாற்றியமைக்கப்பட்ட அல்லது தேர்ந்தெடுக்கப்பட்ட அகற்றுதல் அல்லது நீட்டிக்கப்பட்ட தீவிர முறை. மற்றொரு பொதுவான முறை ஒரு மென்மையான தலையீடாகக் கருதப்படுகிறது, இதில் நிணநீர் முனைகள் மற்றும் திசுக்களை அகற்றுவது அடங்கும். இந்த முறை செயல்பாட்டு கர்ப்பப்பை வாய்ப் பிரித்தல் என்று அழைக்கப்படுகிறது: அறுவை சிகிச்சையின் போது, ஸ்டெர்னோக்ளிடோமாஸ்டாய்டு தசை, உட்புற கழுத்து நரம்பு மற்றும் துணை நரம்பு ஆகியவை பாதுகாக்கப்படுகின்றன. [ 5 ]
- இங்வினல் மற்றும் ஃபெமரல் நிணநீர் முனைகளில் உள்ள புற்றுநோய் மெட்டாஸ்டேஸ்களை அகற்ற இன்குயினோஃபெமரல் லிம்பேடெனெக்டோமி பயன்படுத்தப்படுகிறது. அறுவை சிகிச்சை நிபுணர் இங்வினல் மடிப்புக்கு இணையான திசையில் இரண்டு அரை-ஓவல் கீறல்களைச் செய்கிறார். தோல் மற்றும் தோலடி கொழுப்பு அடுக்கைப் பிரித்த பிறகு, திசு மடிப்புகள் வெளிப்புற சாய்ந்த வயிற்று தசையின் அபோனியூரோசிஸ் வரை மேல்நோக்கியும், தொடை முக்கோணத்தின் நடுப்பகுதி வரை கீழ்நோக்கியும் பிரிக்கப்படுகின்றன. இங்வினல் தசைநார் பிரிக்கப்பட்டு, வெளிப்புற சாய்ந்த தசையின் திசுப்படலத்தை நீக்குகிறது. முன்பூபிக் திசு மீண்டும் நகர்த்தப்பட்டு, தொடை முக்கோணத்தின் அடிப்பகுதியை வெளிப்படுத்துகிறது. பின்னர் திசு வெட்டப்படுகிறது, முன்புற உயர்ந்த இலியாக் முதுகெலும்பின் புள்ளியிலிருந்து தொடை முக்கோணத்தின் நடுப்பகுதி வரையிலும், அந்தரங்க டியூபர்கிளிலிருந்து உச்சம் வரையிலும் வெட்டப்படுகிறது. திசு மற்றும் நிணநீர் முனைகளின் தொகுதி அகற்றப்படுகிறது, அதன் பிறகு அவை இலியாக் லிம்பேடெனெக்டோமிக்குச் செல்கின்றன. இந்த அறுவை சிகிச்சை நுட்பம் வடுவின் கால அளவைக் குறைக்கவும், காயத்தில் தொற்று ஏற்படுவதற்கான வாய்ப்பைக் குறைக்கவும், அறுவை சிகிச்சைக்குப் பிந்தைய பகுதியின் அழகியல் தோற்றத்தை மேம்படுத்தவும் உதவுகிறது. [ 6 ]
- ரெட்ரோபெரிட்டோனியல் லிம்பேடெனெக்டோமி என்பது ரெட்ரோபெரிட்டோனியல் நிணநீர் முனைகளை அகற்றுவதை உள்ளடக்கியது. வயிற்று அறுவை சிகிச்சையில் ரெட்ரோபெரிட்டோனியல் இடத்தில் உள்ள கொழுப்பு திசுக்கள் மற்றும் நிணநீர் முனைகளை தீவிரமாக அகற்றுவது அடங்கும். அறுவை சிகிச்சைக்குப் பிந்தைய சிக்கல்களில் மலட்டுத்தன்மை மற்றும் சிறுநீர்ப்பையில் பிற்போக்கு விந்து வெளியேறுதல் ஆகியவை அடங்கும். செயல்முறையின் போது, விந்து வெளியேறுவதற்குப் பொறுப்பான போஸ்ட்காங்லியோனிக் எஃபெரென்ட் சிம்பாடெடிக் ஃபைபர்கள் மற்றும் தாழ்வான மெசென்டெரிக் தமனியின் மட்டத்தின் கீழ் பாரா-அயோர்டிகலாக அமைந்துள்ளவை கடக்கப்படுவதே இதற்குக் காரணம். குறைந்தபட்ச மெட்டாஸ்டேடிக் ஃபோசி என்பது 20 மிமீக்கு மிகாமல் இருக்கும் அளவு: அத்தகைய மெட்டாஸ்டேஸ்களை அகற்றிய பிறகு, அறுவை சிகிச்சைக்குப் பிந்தைய சிக்கல்களை உருவாக்கும் வாய்ப்பு குறைந்தபட்சமாகக் குறைக்கப்படுகிறது. [ 7 ]
- இலியாக் நிணநீர் முனைகளில் சரிபார்க்கப்பட்ட மெட்டாஸ்டேஸ்களுக்கான இலியோப்சோஸ்-இங்குயினோஃபெமரல் அறுவை சிகிச்சையின் ஒரு பகுதியாக இலியாக் நிணநீர் அறுவை சிகிச்சை செய்யப்படுகிறது. ஆண்குறி அல்லது வுல்வாவின் புற்றுநோய்க்கு இருதரப்பு நிணநீர் அறுவை சிகிச்சை பொருத்தமானது. கடந்த நூற்றாண்டில் விவரிக்கப்பட்ட கிளாசிக் டியூக்ஸ்னே நுட்பம் பயன்படுத்தப்படுகிறது. இஞ்சினல் தசைநார் நடுவில் (அதன் குறுக்குவெட்டுடன்) ஒரு நீண்ட நீளமான கீறல் செய்யப்படுகிறது. கீறலின் மேல் புள்ளி இஞ்சினல் தசைநார் மேலே 7 செ.மீ. பகுதியில் உள்ளூர்மயமாக்கப்பட்டுள்ளது, மேலும் கீழ் புள்ளி தொடை முக்கோணத்தின் உச்சத்துடன் ஒத்துப்போகிறது. திசு மடிப்புகள் மேலோட்டமான தோலடி திசுப்படலத்தின் மட்டத்தில் பிரிக்கப்படுகின்றன, தோலடி கொழுப்பு அடுக்கு வெட்டப்படுகிறது, வயிற்று சுவரின் இலியாக் பகுதியை தொடை முக்கோணத்துடன் வெளிப்படுத்துகிறது. அடுத்து, ஒரு பெரிய தோலடி சிரை நாளம் தனிமைப்படுத்தப்பட்டு, கீழ் காய மூலையில் லிகேட் செய்யப்பட்டு குறுக்குவெட்டு செய்யப்படுகிறது, திசுக்களுடன் கூடிய நிணநீர் முனைகளின் தொகுதி உள்நோக்கி இழுக்கப்படுகிறது, மேலும் சார்டோரியஸ் தசைகள் வெளிப்புறமாக இழுக்கப்படுகின்றன. அகற்றப்பட வேண்டிய திசுக்கள் படிப்படியாக தொடை நாளங்களிலிருந்து பிரிக்கப்பட்டு, தொடை மற்றும் தொடை நரம்பின் பெரிய சஃபீனஸ் சிரை நாளத்தின் சங்கமத்திற்கு உயர்த்தப்படுகின்றன. நரம்பு மற்றும் வெளிப்புற சாய்ந்த தசைகள் துண்டிக்கப்படுகின்றன, பெரிட்டோனியம் இடைநிலையாக மாற்றப்படுகிறது, மேலும் செல்லுலார் திசு மற்றும் நிணநீர் முனைகள் இலியாக் நாளங்களுடன் பிரிக்கப்படுகின்றன. இலியாக் செல்லுலார் திசு ஃபெமோரோஇங்குவினல் செல்லுலார் திசுக்களுடன் சேர்ந்து அகற்றப்படுகிறது. திசுக்கள் அடுக்கடுக்காக தைக்கப்படுகின்றன. தேவைப்பட்டால், இங்குவினல் பகுதியின் பிளாஸ்டிக் அறுவை சிகிச்சை செய்யப்படுகிறது. இலியோஇங்குவினல்-ஃபெமரல் லிம்பேடெனெக்டோமி பொதுவாக சராசரியாக எட்டு முதல் பதினொரு முனைகளை அகற்றுவதை உள்ளடக்கியது. [ 8 ]
- பாரா-அயோர்டிக் லிம்பேடெனெக்டோமி என்பது பெரியார்டிக் நிணநீர் முனைகளை தீவிரமாக அகற்றுவதை உள்ளடக்கியது. எண்டோவீடியோ சர்ஜிக்கல் முறைகளைப் பயன்படுத்தி பொது மயக்க மருந்துகளின் கீழ் இந்த செயல்முறை செய்யப்படுகிறது. அத்தகைய அறுவை சிகிச்சையின் நோக்கம், கீழ் மெசென்டெரிக் தமனியின் மட்டத்திற்கு மேலேயும் கீழேயும் உள்ள நிணநீர் முனைகளைக் கொண்ட திசுக்களை இடது சிறுநீரக நரம்பின் மேல் விளிம்பின் பகுதியில் மேல் கோட்டிற்கு அகற்றுவதை உள்ளடக்கியது. எண்டோமெட்ரியல் புற்றுநோய்க்கு சிகிச்சையளிக்க பாரா-அயோர்டிக் லிம்பேடெனெக்டோமி வெற்றிகரமாகப் பயன்படுத்தப்படுகிறது. தொப்புள் திறப்புக்கு மேலே மிட்லைன் லேபரோடமி செய்யப்படுகிறது மற்றும் அந்தரங்க சிம்பசிஸின் கீழ் முடிக்கப்படுகிறது. எக்ஸ்ட்ராபெரிட்டோனியல் அணுகலைப் பயன்படுத்தலாம். கருப்பையின் வட்ட தசைநார் குறுக்குவெட்டு செய்யப்படுகிறது, இது கீழ் எபிகாஸ்ட்ரிக் நாளங்களுக்கு சேதம் ஏற்படுவதைத் தவிர்க்கிறது. பாரிட்டல் பெரிட்டோனியம் துண்டிக்கப்படுகிறது, சிறுநீர்க்குழாய் பகுதி காட்சிப்படுத்தப்படுகிறது. இன்ஃபண்டிபுலோபெல்விக் தசைநார் குறுக்குவெட்டு மற்றும் லிகேட்டட் செய்யப்படுகிறது. பெரிட்டோனியம் வெளிப்புற இலியாக் தமனியுடன் கருப்பையின் வட்ட தசைநார் வரை கீழ்நோக்கி துண்டிக்கப்படுகிறது. தசைநார் இறுக்கப்பட்டு, குறுக்கிடப்பட்டு, லிகேட்டட் செய்யப்படுகிறது. உள் இலியாக் தமனியின் கிளைக்கு அருகில் நிணநீர் முனை பிரித்தல் செய்யப்படுகிறது. வாஸ்குலர் நெட்வொர்க்கிற்கு பக்கவாட்டில் அமைந்துள்ள திசுக்களின் பிரிக்கப்பட்ட தொகுதி இறுக்கப்பட்டு மாற்றப்படுகிறது, மேலும் நிணநீர் ஓட்டத்தைத் தடுக்க அருகிலுள்ள முனை பிணைக்கப்படுகிறது. அடுத்து, பெரிவாஸ்குலர் திசு மற்றும் நிணநீர் முனைகள் நாளங்களின் பக்கவாட்டு சுவர்களில் அப்டுரேட்டர் நரம்பின் மட்டத்திற்கு அகற்றப்படுகின்றன. வெளிப்புற இலியாக் தமனியின் நடுவிலும் தொடை கால்வாயின் நுழைவாயிலிலும் அமைந்துள்ள முனைகளும் வெட்டப்படுவதற்கு உட்பட்டவை. வெளிப்புற இலியாக் நரம்புடன் அப்டுரேட்டர் ஃபோசாவுடன் நிணநீர் முனைகளுடன் கூடிய கொழுப்பு அடுக்கும் பிரிக்கப்படுகிறது. ஆப்டுரேட்டர் நரம்பு கண்டறியப்பட்ட பிறகு, ஆப்டுரேட்டர் ஃபோசா காட்சிப்படுத்தப்பட்டு, ஆப்டுரேட்டர் நரம்புக்கும் உயர்ந்த வெசிகல் தமனி நாளத்திற்கும் இடையிலான திசுக்கள் பின்வாங்கப்படுகின்றன. திசு இறுக்கப்பட்டு, மாற்றப்பட்டு, கட்டுப்படுத்தப்படுகிறது. நரம்புகளுக்கு சேதம் ஏற்படாமல் இருக்க, கையாளுதல்கள் மிகவும் கவனமாக செய்யப்படுகின்றன. பின்னர் கருப்பை தமனி மாற்றப்பட்டு மாற்றப்படுகிறது, மேலும் உள் இலியாக் நாளங்களில் உள்ள நிணநீர் முனைகள் அகற்றப்படுகின்றன. அகற்றப்பட்ட முனைகள் ஹிஸ்டாலஜிக்கல் பரிசோதனைக்கு அனுப்பப்படுகின்றன. [ 9 ], [ 10 ]
- மார்பகப் புற்றுநோய்க்கான நிணநீர் முனைப் பிரித்தெடுத்தல் பாதிக்கப்பட்ட பக்கத்தில் உள்ள அக்குள் பகுதியில் அமைந்துள்ள முனைகளுடன் தொடர்புடையது. அறுவை சிகிச்சை கர்ப்பப்பை வாய், சுப்ராக்ளாவிக்குலர் மற்றும் சப்கிளாவியன் முனைகளுக்கும் நீட்டிக்கப்படலாம். பாலூட்டி சுரப்பியை முழுமையாகவோ அல்லது பகுதியாகவோ அகற்றுவதோடு இணைந்து அறுவை சிகிச்சை செய்யப்படுகிறது. அறுவை சிகிச்சை நிபுணர் அக்குள் பகுதியில் 6 செ.மீ நீளம் வரை ஒரு கீறலைச் செய்கிறார். நிணநீர் முனைப் பிரித்தெடுத்தல், பெக்டோரலிஸ் மைனர் தசையுடன் முனைகளின் ஒப்பீட்டு இருப்பிடத்தின் பல நிலைகளில் செய்யப்படுகிறது. முதல் நிலை இந்த தசைக்குக் கீழே அமைந்துள்ள நிணநீர் முனைகளையும், இரண்டாவது நிலை தசையின் கீழ் உடனடியாக அமைந்துள்ளவற்றையும், மூன்றாவது நிலை பெக்டோரலிஸ் மைனர் தசைக்கு மேலே அமைந்துள்ளவற்றையும் உள்ளடக்கியது. லம்பெக்டமி பாதையில், முதல் மற்றும் இரண்டாவது நிலைகளின் முனைகள் அகற்றப்படுகின்றன. ஒரு முலையழற்சி செய்யப்பட்டால் - பிராந்திய நிணநீர் முனைப் பிரித்தலுடன் பாலூட்டி சுரப்பியின் ஒரு தீவிரமான பிரித்தெடுத்தல், பின்னர் முதல், இரண்டாவது மற்றும் மூன்றாவது நிலைகளைச் சேர்ந்த முனைகள் அகற்றப்படுகின்றன, பின்னர் மார்பகத்தின் பிளாஸ்டிக் மறுசீரமைப்புடன். அத்தகைய அறுவை சிகிச்சை சராசரியாக சுமார் ஒன்றரை மணி நேரம் நீடிக்கும். [ 11 ]
இன்றுவரை, பாலூட்டி சுரப்பிகளில் உள்ள எந்தவொரு புற்றுநோயியல் செயல்முறைகளிலும் அனைத்து பிராந்திய நிணநீர் முனைகளையும் அகற்றுவதன் அறிவுறுத்தல் குறித்து நிபுணர்கள் ஒருமித்த கருத்துக்கு வரவில்லை. பெரும்பாலான அறுவை சிகிச்சை நிபுணர்கள் மற்றும் பாலூட்டி நிபுணர்கள், மெட்டாஸ்டாஸிஸ் தெளிவான ஆபத்து இருக்கும்போது, தீவிர நிகழ்வுகளில் மட்டுமே இத்தகைய தீவிரமான தலையீடு தேவை என்று நம்புகிறார்கள். அத்தகைய அறிகுறியின் இருப்பு ஒரு செண்டினல் பயாப்ஸி அல்லது செண்டினல் நிணநீர் முனை பயாப்ஸி மூலம் சரிபார்க்கப்படுகிறது. செண்டினல் முனைகள் கட்டியின் மையத்திற்கு மிக அருகில் உள்ளவை - அவற்றில்தான் வித்தியாசமான செல்கள் முதலில் வந்து மெட்டாஸ்டேஸ்கள் உருவாகின்றன. எனவே, செண்டினல் நிணநீர் முனையை அகற்றுவதை உள்ளடக்கிய ஒரு தலையீடு எப்போதும் கட்டியின் மெட்டாஸ்டாசிஸின் சாத்தியக்கூறுகளை தீர்மானிக்க ஒரு உறுதியான வழியாகும். பயாப்ஸி எதிர்மறையான முடிவைக் காட்டினால் (வித்தியாசமான செல்கள் கண்டறியப்படவில்லை), பின்னர் நிணநீர் முனைகளின் அனைத்து நிலைகளையும் அகற்றுவதன் மூலம் பெரிய அளவிலான லிம்பேடனெக்டோமி அறுவை சிகிச்சை தேவையில்லை. [ 12 ], [ 13 ]
- தைராய்டு புற்றுநோய்க்கான ஒரு நிலையான அறுவை சிகிச்சை முறை லிம்பேடெனெக்டோமி ஆகும். பெரும்பாலும், இந்த புற்றுநோய் கர்ப்பப்பை வாய் நிணநீர் முனைகளின் ஆறாவது (மத்திய) குழுவிற்கு மெட்டாஸ்டாஸைஸ் செய்கிறது. 10 மிமீக்கு மேல் பரிமாணங்களைக் கொண்ட புற்றுநோயியல் அமைப்புகளுக்கு நிணநீர் முனைகளை ஒரு-நிலை மைய நீக்குதலுடன் தைராய்டெக்டோமியை நிபுணர்கள் பரிந்துரைக்கின்றனர் மற்றும் பயிற்சி செய்கிறார்கள். இந்த அணுகுமுறை மறுபிறப்புக்கான வாய்ப்பைக் குறைக்கிறது மற்றும் இந்த பகுதியில் மீண்டும் மீண்டும் அறுவை சிகிச்சை தலையீட்டின் தேவையை நீக்குகிறது. இந்த வழக்கில் மத்திய நிணநீர் முனையங்களை, அதே போல் கரோடிட் தமனி மற்றும் உள் கழுத்து நரம்பின் உள் மேற்பரப்பில் அமைந்துள்ளவற்றையும் அகற்றுவதை உள்ளடக்கியது. [ 14 ]
- நீட்டிக்கப்பட்ட நிணநீர்க்குழாய் நீக்கம் மூலம் மலக்குடல் பிரித்தெடுத்தல் பல்வேறு நுட்பங்களைப் பயன்படுத்தி செய்யப்படலாம், இது முக்கியமாக கட்டி உருவாகும் குடல் பகுதியைப் பொறுத்தது. மலக்குடலின் மேல் மூன்றில் ஒரு பங்கு பாதிக்கப்பட்டால், முன்புற பிரித்தெடுத்தல் எனப்படும் அறுவை சிகிச்சை செய்யப்படுகிறது. நடுத்தர மூன்றில் ஒரு பங்கு பாதிக்கப்பட்டால், குறைந்த முன்புற அறுவை சிகிச்சை செய்யப்படுகிறது. முதல் மற்றும் இரண்டாவது தலையீடுகள் இரண்டும் வயிற்று குழி வழியாக செய்யப்படுகின்றன. மருத்துவர் தொப்புளின் இடதுபுறத்தில் வயிற்று சுவரில் ஒரு கீறலைச் செய்கிறார். கட்டியைக் கண்டறிந்து அகற்றிய பிறகு, அவர் குடலின் மீதமுள்ள பகுதிகளை இணைக்கிறார், அருகிலுள்ள நிணநீர் முனைகளை அகற்றுகிறார், அனைத்து திசுக்களையும் கவனமாக பரிசோதிக்கிறார், மற்றும் தையல் செய்கிறார். தேவைப்பட்டால், வடிகால் நிறுவப்படுகிறது (பல நாட்களுக்கு). நோயாளிக்கு மிகவும் கடினமான மற்றும் அதிர்ச்சிகரமானது கீழ் மலக்குடல் மூன்றில் ஒரு பகுதியை அறுவை சிகிச்சை மூலம் அகற்றுவதாகும். இந்த தலையீடு வயிற்று பெரினியல் பிரித்தெடுத்தல் அல்லது மைல்ஸ் அறுவை சிகிச்சை என்று அழைக்கப்படுகிறது: இது ஆசனவாயுடன் சேர்ந்து கட்டியை அகற்றுவதை உள்ளடக்கியது. நோயாளிக்கு மலத்தை அகற்றும் திறனை வழங்குவதற்காக, அறுவை சிகிச்சை நிபுணர் ஒரு நிரந்தர கொலோஸ்டமியை உருவாக்குகிறார். இந்த செயல்முறை பொதுவாக பின்வருமாறு தொடர்கிறது: மருத்துவர் கீழ் வயிற்று குழி மற்றும் பெரினியத்தில் ஒரு கீறலைச் செய்கிறார், சிக்மாய்டு பெருங்குடல் மற்றும் மலக்குடல், அத்துடன் ஆசனவாய் மற்றும் அருகிலுள்ள நிணநீர் முனையங்களை அகற்றுகிறார். பெரும்பாலான சந்தர்ப்பங்களில், நோயாளி கூடுதலாக கீமோதெரபிக்கு உட்படுத்தப்பட வேண்டும். இந்த வகையான தலையீடு பல மணிநேரங்கள் (சராசரியாக, 2.5 மணிநேரம்) நீடிக்கும். [ 15 ],
- கணையத்தின் தலையின் அடினோகார்சினோமாவிற்கான ஒரு பொதுவான வகை அறுவை சிகிச்சையே கணையக் கட்டி நிணநீர் அறுவை சிகிச்சை ஆகும், இதில் இரண்டு வரிசை பிராந்திய நிணநீர் முனைகள் உள்ளன. இந்த முனைகள் உறுப்பைச் சுற்றி அல்லது அருகிலுள்ள பெரிய நாளங்களைச் சுற்றி அமைந்துள்ளன (செலியாக் தண்டு, மேல் சிறுநீரகம் மற்றும் மெசென்டெரிக் தமனி உட்பட கிளைகளைக் கொண்ட வயிற்று பெருநாடி). கணையப் புற்றுநோயின் புற்றுநோயியல் நிலையை தெளிவுபடுத்த, குறைந்தது பத்து நிணநீர் முனைகளை அகற்றி ஹிஸ்டாலஜிக்கல் நோயறிதலுக்கு உட்படுத்த பரிந்துரைக்கப்படுகிறது. காஸ்ட்ரோகோலிக் தசைநார் கடந்த பிறகு, அறுவை சிகிச்சை நிபுணர் ஓமென்டல் பர்சாவில் அடிசியோவிசெரோலிசிஸைச் செய்கிறார், உயர்ந்த மெசென்டெரிக் நரம்பின் வெளிப்பாட்டுடன் சுரப்பியின் கீழ் விளிம்பை அணிதிரட்டுகிறார். பின்னர் அவர் வலது இரைப்பை எபிப்ளோயிக் நாளங்களைக் கடக்கிறார். கோச்சர் முறையைப் பயன்படுத்தி டியோடெனம் அணிதிரட்டப்பட்டு, அருகிலுள்ள பிரிவில் கடக்கப்படுகிறது. அடுத்து, ஹெபடோடுயோடெனல் தசைநார் பகுதிகள் அணிதிரட்டப்படுகின்றன, காஸ்ட்ரோடுயோடெனல் தமனி மற்றும் சிறுகுடல் ஆகியவை குறுக்கிடப்படுகின்றன. அன்சினேட் செயல்முறையின் அணிதிரட்டலுக்குப் பிறகு, மேல் மெசென்டெரிக் தமனி நாளத்தில் லிம்பேடெனெக்டோமி செய்யப்படுகிறது. [ 16 ]
- இரைப்பை புற்றுநோய்க்கான நிணநீர் முனை பிரித்தெடுத்தல் மூன்று வகைகளில் செய்யப்படலாம். முதல் மாறுபாடு ஒரு கிளாசிக் காஸ்ட்ரெக்டோமி ஆகும், இதன் போது D1 நிணநீர் முனை பிரித்தெடுத்தல் செய்யப்படுகிறது, இதில் பராகாஸ்ட்ரிக் நிணநீர் முனைகளை அகற்றுதல் - ஜப்பானிய வகைப்பாட்டின் படி 1-6 வரிசை பிராந்திய முனைகள். இரண்டாவது மாறுபாடு D2 நிணநீர் முனை பிரித்தெடுத்தலுடன் கூடிய ஒரு தீவிர காஸ்ட்ரெக்டோமி ஆகும், இதில் செலியாக் உடற்பகுதியின் கிளைகளின் திசையில் உள்ளூர்மயமாக்கப்பட்ட நிணநீர் படுகைகள் - 7-11 வரிசை நிணநீர் முனைகள் அடங்கும். மூன்றாவது மாறுபாடு ரெட்ரோபெரிட்டோனியல் நிணநீர் முனைகளை (12-16 வரிசைகள்) அகற்றுவதன் மூலம் நீட்டிக்கப்பட்ட தீவிர காஸ்ட்ரெக்டோமி ஆகும். நிணநீர் முனை பிரித்தெடுத்தலுடன் ஒன்று அல்லது மற்றொரு வகை செயல்பாட்டின் தேர்வு இரைப்பை புற்றுநோயின் நிலைக்கு நேரடியாக தொடர்புடையது. எடுத்துக்காட்டாக, முதல் "A" கட்டத்தில், தீவிர அறுவை சிகிச்சை தலையீட்டில் இரைப்பை சளிச்சுரப்பியின் எண்டோஸ்கோபிக் பிரித்தெடுத்தல் அல்லது கிளாசிக் காஸ்ட்ரெக்டோமி வரை பிற நுட்பங்களைப் பயன்படுத்தலாம். [ 17 ]
பெருங்குடல் பிரிவின் போது நிணநீர் முனை பிரித்தல்
குடலின் எந்தப் பகுதியில் கட்டி உள்ளது என்பதைப் பொறுத்து, பல நுட்பங்களைப் பயன்படுத்தி பெருங்குடல் அறுவை சிகிச்சை செய்ய முடியும். வழக்கமாக, குடலின் பாதிக்கப்பட்ட பகுதி அகற்றப்படுகிறது, அதே போல் கட்டியிலிருந்து நிணநீர் பாயும் நிணநீர் முனையங்களும் அகற்றப்படுகின்றன. நிணநீர் அறுவை சிகிச்சை புற்றுநோய் மீண்டும் வருவதற்கான அபாயத்தைக் குறைக்கும் என்பதே இதற்குக் காரணம். கூடுதலாக, நிபுணர்கள் அகற்றப்பட்ட கட்டமைப்புகளை கவனமாக ஆராய முடியும், இது அடுத்தடுத்த சிகிச்சையின் தன்மையை நேரடியாக பாதிக்கும். [ 18 ]
குடல் உறுப்புகளை அறுவை சிகிச்சை மூலம் அகற்றுவது கோலெக்டோமி என்று அழைக்கப்படுகிறது. புற்றுநோய் புண் அகற்றப்பட்டு பெருங்குடலின் வலது பாதியில் அமைந்திருந்தால், வலது பக்க ஹெமிகோலெக்டோமி என்றும், இடது பாதியில் இருந்தால், இடது பக்க ஹெமிகோலெக்டோமி என்றும் பேசுகிறோம். நிலையான பிரித்தெடுத்தல் என்பது பெருங்குடலின் 40 செ.மீ வரை அகற்றுவதை உள்ளடக்கியது, இருப்பினும் இந்த எண்ணிக்கை பெரும்பாலும் நோயாளியின் எடை மற்றும் உயரத்தைப் பொறுத்தது.
டிஸ்டல் ரெசெக்ஷன் என்பது சிக்மாய்டு பெருங்குடலின் டிஸ்டல் மூன்றில் இரண்டு பங்கு மற்றும் மலக்குடலின் மேல் மூன்றில் ஒரு பங்கு அகற்றப்பட்டு, மேல் மலக்குடல் மற்றும் சிக்மாய்டு நாளங்கள் பிணைக்கப்படும் போது ஆகும். மலக்குடல் செயல்பாட்டை மீட்டெடுக்க ஒரு அனஸ்டோமோசிஸ் பயன்படுத்தப்படுகிறது.
நீட்டிக்கப்பட்ட நிணநீர்க்குழாய் நீக்கத்துடன் கூடிய இடது ஹெமிலெக்டோமி, குறுக்குவெட்டு பெருங்குடலின் சிக்மாய்டு, இறங்கு மற்றும் தொலைதூரப் பாதியை உள்ளடக்கிய இடது பெருங்குடலை அகற்றுவதை உள்ளடக்கியது. கீழ் மீசென்டெரிக் நாளங்கள் பிணைக்கப்பட்டு டிரான்செக்ட் செய்யப்படுகின்றன, மேலும் ஒரு குறுக்குவெட்டு மலக்குடல் அனஸ்டோமோசிஸ் உருவாகிறது.
நீட்டிக்கப்பட்ட நிணநீர்க்குழாய் நீக்கத்துடன் கூடிய வலது பக்க ஹெமிலெக்டோமியில் சீகம் மற்றும் இலியத்தின் தொலைதூர உறுப்பு - சுமார் 100-150 மிமீ பிரித்தெடுப்பது அடங்கும். ஏறும் பெருங்குடல் மற்றும் குறுக்குவெட்டு பெருங்குடலின் அருகாமையில் மூன்றில் ஒரு பகுதியும் அகற்றப்படுகின்றன, இலியோகோலிக் நாளங்கள், வலது கோலிக் தமனி மற்றும் நடுத்தர கோலிக் தமனியின் வலது கிளை ஆகியவை பிணைக்கப்பட்டு டிரான்செக்ட் செய்யப்படுகின்றன. கூடுதலாக, ஒரு இலியோட்ரான்ஸ்வர்ஸ் அனஸ்டோமோசிஸ் உருவாகிறது.
இந்த அறுவை சிகிச்சையின் மற்றொரு மாறுபாடு உள்ளது: சிக்மாய்டு பெருங்குடலின் தொலைதூர உறுப்பு இல்லாமல் முழு பெருங்குடலையும் பிரித்தெடுப்பதன் மூலம் கூட்டுத்தொகை நீக்கம். இந்த வழக்கில், பெருங்குடலுக்கு ஊட்டச்சத்தை வழங்கும் அனைத்து அடிப்படை நாளங்களும் பிரிக்கப்படுகின்றன.
நிணநீர்க்குழாய் அறுவை சிகிச்சையின் வகைப்பாடு
புற்றுநோயின் வெவ்வேறு மாறுபாடுகளுக்கு வெவ்வேறு அளவு நிணநீர்க்குழாய் நீக்கம் தேவைப்படுகிறது. மிகவும் முழுமையான பிரித்தெடுத்தல் நீட்டிக்கப்பட்ட நிணநீர்க்குழாய் நீக்கம் என்று குறிப்பிடப்படுகிறது, இது நிணநீர் முனைகள் அகற்றப்படும் இடத்தைப் பொறுத்து பல துணை வகைகளாக மேலும் பிரிக்கப்படுகிறது, அவை:
- பெருநாடி நிணநீர் அறுவை சிகிச்சை;
- கணையம்;
- இலியோபெல்விக், முதலியன.
நீட்டிக்கப்பட்ட நிணநீர்க்குழாய் நீக்க அறுவை சிகிச்சையைப் போலன்றி, பிராந்திய நிணநீர்க்குழாய் நீக்க அறுவை சிகிச்சையில் கட்டி உள்ள இடத்திற்கு அருகாமையில் இருக்கும் சில நிணநீர் முனையங்களை மட்டுமே அகற்றுவது அடங்கும்.
ஒரு துணைச் சொல் தீவிர நிணநீர் அழற்சி அறுவை சிகிச்சை ஆகும், இது நியோபிளாஸத்திற்கு அருகில் (நிணநீர் ஓட்டத்துடன்) அமைந்துள்ள நிணநீர் முனையங்களின் அனைத்து அல்லது ஆதிக்கம் செலுத்தும் எண்ணிக்கையையும் அகற்றுவதை உள்ளடக்கியது.
செயல்பாட்டு முறையைப் பொறுத்து, நிணநீர் முனையங்களை அகற்றுவது திறந்த அல்லது லேபராஸ்கோபிக் ஆகும்.
லேப்ராஸ்கோபிக் லிம்பேடெனெக்டோமி என்பது தோலில் உள்ள துளைகள் வழியாக அணுகுவதன் மூலம் செய்யப்படுகிறது, இதன் மூலம் அறுவை சிகிச்சை நிபுணர் ஒரு சிறப்பு லேப்ராஸ்கோபிக் சாதனம் மற்றும் கருவிகளைச் செருகுகிறார். இந்த முறை குறைவான அதிர்ச்சிகரமானது மற்றும் சிக்கல்களை ஏற்படுத்தும் வாய்ப்பு குறைவு. குழி லிம்பேடெனெக்டோமிகள் இன்று குறைவாகவே செய்யப்படுகின்றன: திசுக்கள் ஒரு கீறல் மூலம் துண்டிக்கப்பட்டு, நேரடி அணுகல் மேற்கொள்ளப்படும் கிளாசிக் முறையைப் பற்றி நாம் பேசுகிறோம். லேப்ராஸ்கோபிக் அறுவை சிகிச்சைக்குப் பிறகு, குணப்படுத்துதல் மிக வேகமாக நிகழ்கிறது, இரத்தப்போக்கு மற்றும் காயம் தொற்று ஏற்படும் அபாயம் குறைகிறது.
நிணநீர் முனை பிரித்தல் மற்றும் நிணநீர் சுரப்பி நீக்கம்
புற்றுநோயியல் நோய்களுக்கான சிகிச்சையில் கிளாசிக்கல் தீவிர தலையீடுகள் பிராந்திய நிணநீர் முனைகளின் மோனோபிளாக் அகற்றலை உள்ளடக்கியது. தடுப்பு நீட்டிக்கப்பட்ட நிணநீர் முனை பிரித்தெடுப்பைப் பொறுத்தவரை, பாதிக்கப்பட்ட உறுப்பு மற்றும் பிராந்திய மெட்டாஸ்டாஸிஸ் உள்ள பகுதிகளை அகற்றுவதற்கான அறுவை சிகிச்சை நடவடிக்கைகளை விவரிக்க இந்த சொல் பயன்படுத்தப்படுகிறது. நிணநீர் முனை பிரித்தெடுப்பு என்ற வார்த்தைக்கு மாறாக, நிணநீர் முனை பிரித்தெடுப்பு என்ற பெயர் மிகவும் விரிவான தலையீட்டைக் குறிக்கிறது, ஏனெனில் இது நிணநீர் முனைகளை மட்டுமல்ல, முழு நிணநீர் ஓட்டப் பகுதியையும், ஃபாசியா உறைகளுக்குள் சுற்றியுள்ள தோலடி கொழுப்பு அடுக்குடன் சேர்த்து அகற்றுவதை உள்ளடக்கியது. எனவே, நிணநீர் முனைகளின் பிராந்திய அகற்றுதல் செய்யப்பட்டால் நிணநீர் முனை பிரித்தெடுப்பு பற்றியும், நிணநீர் முனைகள், நாளங்கள் மற்றும் கொழுப்பு திசுக்கள் அகற்றப்பட்டால் நிணநீர் முனை பிரித்தெடுப்பு பற்றியும் பேசுவது பொருத்தமானது.
செயல்முறைக்கு முரண்பாடுகள்
முதன்மைக் கட்டியை முழுமையாக அகற்றுவதற்கான சாத்தியக்கூறு இல்லாவிட்டால் நிணநீர் முனை பிரித்தல் பரிந்துரைக்கப்படுவதில்லை. கட்டி செயல்முறை வளர்ச்சியின் தாமதமான கட்டத்தில் கண்டறியப்பட்டால் இது நிகழ்கிறது. இந்த விஷயத்தில், நிணநீர் முனை பிரித்தெடுப்பின் பொருத்தமற்ற தன்மை பற்றி நாம் அதிகம் பேசவில்லை, ஏனெனில் கட்டி கவனம் ஏற்கனவே அதன் செல்களை அருகிலுள்ள நிணநீர் முனைகளுக்கு மட்டுமல்ல, தொலைதூர திசுக்கள் மற்றும் உறுப்புகளுக்கும் பரப்ப முடிந்தது. நிணநீர் முனைகளை அகற்றிய பிறகும், வித்தியாசமான கட்டமைப்புகள் உடலில் இருக்கும், இது புதிய புற்றுநோய் (இரண்டாம் நிலை) குவியங்களின் வளர்ச்சியைத் தூண்டும்.
நோயாளி கடுமையான இருதய, கல்லீரல் அல்லது சிறுநீரக நோய்களால் பாதிக்கப்பட்டிருந்தால் அல்லது அவருக்கு கடுமையான பெருமூளை இரத்த நாள விபத்து ஏற்பட்டால், நிணநீர் முனை பிரித்தெடுத்தல் செய்யப்படுவதில்லை. இத்தகைய நோய்க்குறியியல் அறுவை சிகிச்சை மற்றும் மயக்க மருந்து இரண்டையும் தடுக்கலாம்.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
நிணநீர்க்குழாய் நீக்கத்திற்குப் பிறகு மிகவும் பொதுவான பாதகமான விளைவு லிம்பெடிமா ஆகும், இது அறுவை சிகிச்சை செய்யப்படும் பகுதியிலிருந்து நிணநீர் வடிகால் சிரமமாக வெளிப்படும் ஒரு சிக்கலாகும். இந்த கோளாறு தோராயமாக பத்தில் ஒரு நோயாளிக்கு ஏற்படுகிறது. முக்கிய அறிகுறி கடுமையான திசு வீக்கம் ஆகும். இந்த நோய் வளர்ச்சியின் பல நிலைகளைக் கொண்டுள்ளது:
- வீக்கம் நாள் முழுவதும் ஏற்படுகிறது, ஆனால் சேதமடைந்த பகுதி செங்குத்து நிலையில் இருக்கும்போது மறைந்துவிடும். உங்கள் விரலால் அழுத்தினால், ஒரு வகையான "குழி" உருவாகிறது, அது மெதுவாக மறைந்துவிடும்.
- சேதமடைந்த பகுதி எங்கிருந்தாலும் வீக்கம் இருக்கும். தோல் அடர்த்தியாகிறது, அழுத்தும் போது "குழி" தோன்றாது.
- இந்த வீக்கம் யானைக்கால் நோயைப் போல உச்சரிக்கப்படுகிறது.
லிம்பெடிமாவின் முதல் நிலை கண்டறியப்பட்டால், அவசரமாக ஒரு மருத்துவரை அணுகுவது அவசியம். இது நோயியலின் மேலும் வளர்ச்சியை நிறுத்தும், மேலும் சில சந்தர்ப்பங்களில் - அதன் வெளிப்பாட்டைக் குறைக்கும்.
வீக்கத்திற்கு கூடுதலாக, அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் கண்டறியப்பட்ட இரத்தப்போக்கு ஆபத்தான நிலையாக மாறும்.
செயல்முறைக்குப் பின் ஏற்படும் சிக்கல்கள்
பொதுவாக, மருத்துவர்கள் சில நேரங்களில் லிம்பேடனெக்டோமியுடன் தொடர்புடைய பின்வரும் சாத்தியமான சிக்கல்களை எதிர்கொள்கின்றனர்:
- அறுவை சிகிச்சையின் போது நரம்பு இழைகள் சேதமடைவதால் (வெட்டப்படுவதால்) ஏற்படும் உணர்திறன் இழப்பு அல்லது சரிவு. பெரும்பாலான நோயாளிகளில், ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு உணர்திறன் மீட்டெடுக்கப்படுகிறது.
- பலவீனம், உணர்வின்மை, "ஊர்ந்து செல்லும் உணர்வுகள்", சுருக்கங்கள் போன்ற உணர்வுகள், இதற்கு அசௌகரிய உணர்வைக் குறைக்க சிறப்பு சிகிச்சை பயிற்சிகளை பரிந்துரைக்க வேண்டும்.
- லிம்பெடிமா என்பது நிணநீர் வீக்கம் ஆகும்.
- அறுவை சிகிச்சை செய்யப்படும் பகுதியில் ஃபிளெபிடிஸ், த்ரோம்போஃப்ளெபிடிஸாக மாறுவதற்கான வாய்ப்பு உள்ளது. இரத்த மெலிக்கும் மருந்துகள் மற்றும் அழற்சி எதிர்ப்பு மருந்துகளை சரியான நேரத்தில் பயன்படுத்துவதன் மூலம், இத்தகைய நிகழ்வுகள் விரைவாக மறைந்துவிடும்.
- அறுவை சிகிச்சை செய்யப்பட்ட பகுதியில் வலி, சிவத்தல் மற்றும் வீக்கம் போன்ற தொற்றுகள் கூடுதலாக ஏற்படும். இந்த நிலைக்கு ஆண்டிபயாடிக் சிகிச்சை தேவைப்படுகிறது.
பெரும்பாலும், வயதான நோயாளிகள் மற்றும் நீரிழிவு மற்றும் உடல் பருமனால் பாதிக்கப்பட்ட நபர்களுக்கு நிணநீர் சுரப்பி அகற்றுதலுடன் தொடர்புடைய சிக்கல்கள் உருவாகின்றன.
செயல்முறைக்கு பிறகு பராமரிப்பு
நிணநீர் அறுவை சிகிச்சைக்குப் பிறகு உடனடியாக, நோயாளி அறுவை சிகிச்சைக்குப் பிந்தைய வார்டுக்கு மாற்றப்படுகிறார்: மயக்க மருந்து நீங்கும் வரை அங்கு அவர் கண்காணிக்கப்படுகிறார். எல்லாம் ஒழுங்காக இருந்தால், நோயாளி வழக்கமான வார்டுக்கு கொண்டு செல்லப்படுவார்.
தேவைப்பட்டால், பாதிக்கப்பட்ட பகுதி உயர்த்தப்படுகிறது. உதாரணமாக, அச்சு நிணநீர் அறுவை சிகிச்சைக்குப் பிறகு, தலையீட்டின் பக்கவாட்டில் உள்ள கை மேல்நோக்கி உயர்த்தப்படுகிறது, மேலும் குடல் நிணநீர் முனைகளை அகற்றிய பிறகு, நோயாளியின் கால்கள் உயர்த்தப்படுகின்றன.
சில நேரங்களில், அறுவை சிகிச்சைக்குப் பிறகு முதல் நாளில், நோயாளி சிறுநீரைச் சேகரிக்க ஒரு வடிகுழாயுடன் இணைக்கப்படுவார், மேலும் சில சந்தர்ப்பங்களில், ஒரு தற்காலிக அல்லது நிரந்தர கொலோஸ்டமி பை (நிணநீர் அறுவை சிகிச்சை சரியாக எங்கு, எந்த அளவிற்கு செய்யப்பட்டது என்பதைப் பொறுத்து) இணைக்கப்படும்.
அறுவை சிகிச்சையின் போது வடிகால் நிறுவப்பட்டிருந்தால், நிலை மேம்படும்போது (பொதுவாக சில நாட்களுக்குப் பிறகு) அது அகற்றப்படும்.
நோயாளியால் சொந்தமாக சாப்பிட முடியாவிட்டால், அவருக்கு நரம்பு வழியாக ஊட்டச்சத்துக்கள் கொடுக்கப்படும். அறுவை சிகிச்சை செரிமான அமைப்பை பாதித்திருந்தால், உணவில் ஏற்படும் மாற்றங்கள் குறித்து நோயாளிக்கு தெரிவிக்கப்படும்.
மருத்துவமனையில் சேர்க்கும் காலம் தனித்தனியாக பேச்சுவார்த்தை நடத்தப்படுகிறது.
மருத்துவமனையிலிருந்து வெளியேற்றப்பட்ட பிறகு, நோயாளி கனமான பொருட்களைத் தூக்கவோ அல்லது சுமக்கவோ கூடாது என்றும், இறுக்கமான அல்லது இறுக்கமான ஆடைகள் அல்லது ஆபரணங்களை அணிவதைத் தவிர்க்கவும் அறிவுறுத்தப்படுகிறார்கள்.
நிணநீர்க்குழாய் அறுவை சிகிச்சைக்கு உட்பட்ட அனைத்து நோயாளிகளுக்கும் மறுவாழ்வு நடவடிக்கைகள் சுட்டிக்காட்டப்படுகின்றன. இத்தகைய நடவடிக்கைகள் அனுமதிக்கின்றன:
- உளவியல் பிரச்சினைகள் ஏற்படுவதைத் தடுக்க;
- வலியை நீக்குங்கள்;
- சிக்கல்களின் வளர்ச்சியைத் தடுக்க;
- உங்கள் வழக்கமான வாழ்க்கை முறைக்கு விரைவாகத் திரும்புங்கள்.
நிலையான மறுவாழ்வு முறைகளில் உடற்பயிற்சி சிகிச்சை (சிறப்பு பயிற்சிகளின் தொகுப்பு), பிசியோதெரபி, வைட்டமின் சிகிச்சை மற்றும் கூடுதல் பழமைவாத சிகிச்சை ஆகியவை அடங்கும். முக்கிய நடைமுறைகள் திசு ஊட்டச்சத்து மற்றும் நிணநீர் ஓட்டத்தை மீட்டெடுப்பது, இரத்த ஓட்டம் மற்றும் குணப்படுத்துதலை துரிதப்படுத்துவதை நோக்கமாகக் கொண்டுள்ளன.
நிணநீர்க்குழாய் அறுவை சிகிச்சைக்குப் பிறகு நோயாளியின் வெப்பநிலை உயர்ந்தால், அல்லது சந்தேகத்திற்கிடமான அறிகுறிகள் திடீரென குளிர், குமட்டல், பராக்ஸிஸ்மல் வாந்தி, சிறுநீர் மற்றும் மலம் கழிப்பதில் சிரமம், இரத்தப்போக்கு அல்லது கடுமையான வலி போன்ற வடிவங்களில் தோன்றினால், அறுவை சிகிச்சை செய்த அறுவை சிகிச்சை நிபுணரிடம் உடனடியாகத் தெரிவிக்க வேண்டியது அவசியம்.
அச்சு நிணநீர் சுரப்பி அறுவை சிகிச்சைக்குப் பிறகு நிணநீர் மசாஜ்
நிணநீர் வடிகால் மசாஜ் என்பது ஒரு பிசியோதெரபியூடிக் செயல்முறையாகும், இதன் முக்கிய நோக்கம் நிணநீர் ஓட்டத்தை துரிதப்படுத்துவதாகும். நிணநீர் மசாஜ் செய்யும் நபருக்கு நிணநீர் மண்டலத்தின் இருப்பிடம் மற்றும் நிணநீர் ஓட்டத்தின் திசை பற்றிய ஒரு யோசனை இருக்க வேண்டும். இந்த செயல்முறை வலியை ஏற்படுத்தக்கூடாது, எனவே ஸ்ட்ரோக்கிங் மற்றும் லேசான அழுத்தம் அடிப்படை விளைவுகளாக பரிந்துரைக்கப்படுகிறது. வாரத்திற்கு 1-2 முறை அமர்வுகளை நடத்துவது நல்லது. [ 19 ]
அத்தகைய மசாஜின் செல்வாக்கின் கீழ், நிணநீர் ஓட்டம் தூண்டப்படுகிறது, இது பங்களிக்கிறது:
- திசு வீக்கம் குறைப்பு;
- தோல் டர்கர் அதிகரிக்கும்;
- வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துதல்;
- உள்ளூர் நோய் எதிர்ப்பு சக்தியை மேம்படுத்துதல்;
- இரத்த ஓட்டத்தை செயல்படுத்துதல்.
லிம்பாடெனெக்டோமிக்குப் பிறகு நிணநீர் மசாஜ் செய்வதற்கான முரண்பாடுகள் பின்வருமாறு:
- கடுமையான த்ரோம்போஃப்ளெபிடிஸ்;
- தோல் நோய்கள்;
- இருதய நோய்கள்;
- தொற்று நோயியல்.
அமர்வுக்குப் பிறகு, நோயாளி பத்து நிமிடங்கள் அமைதியாகப் படுத்துக் கொள்ள வேண்டும். நீங்கள் ஒரு கிளாஸ் வெதுவெதுப்பான நீரைக் குடிக்கலாம். முதல் அல்லது இரண்டாவது நடைமுறைக்குப் பிறகு, ஒரு விதியாக, விளைவு கவனிக்கத்தக்கது.
விமர்சனங்கள்
நிணநீர் முனை பிரித்தல் என்பது பெரும்பாலும் சிகிச்சையின் செயல்திறனை தீர்மானிக்கும் ஒரு கட்டாய செயல்முறையாகும். இந்த செயல்முறை பாதிக்கப்பட்ட அல்லது சந்தேகத்திற்கிடமான நிணநீர் முனைகளை அகற்றி, அவற்றை ஹிஸ்டாலஜிக்கல் பரிசோதனைக்காக ஆய்வகத்திற்கு அனுப்புவதை உள்ளடக்கியது. அறுவை சிகிச்சை பற்றிய மதிப்புரைகள் பெரும்பாலும் நேர்மறையானவை, ஏனெனில் இது நோயியல் மேலும் பரவுவதைத் தடுக்கவும், நோயின் வெளிப்பாடுகளைக் குறைக்கவும் அல்லது முற்றிலுமாக அகற்றவும் உதவுகிறது. மருத்துவரின் கடுமையான பரிந்துரைகளைப் பின்பற்றினால், செயல்முறைக்குப் பிறகு ஏற்படும் சிக்கல்கள் அரிதானவை:
- செயல்பாட்டைக் கட்டுப்படுத்துங்கள் மற்றும் உடலின் இயக்கப்படும் பகுதியில் அழுத்தம் கொடுக்க வேண்டாம்;
- பாதிக்கப்பட்ட பக்கத்தை ஆடை அல்லது ஆபரணங்களால் அழுத்தவோ அல்லது இறுக்கவோ வேண்டாம்;
- (இடுப்பு நிணநீர் அறுவை சிகிச்சை செய்து கொண்ட நோயாளிகளுக்கு) கால்களைக் கடப்பதைத் தவிர்க்கவும்.
சிக்கல்களின் அதிர்வெண், நிணநீர்க்குழாய் நீக்கம் செய்யப்படும் பாதிக்கப்பட்ட பகுதியைப் பொறுத்தது. உதாரணமாக, சுமார் 10% வழக்குகளில் அச்சு நிணநீர் முனைகளை அகற்றுவது நிணநீர் வீக்கம் மற்றும் தோல் அசௌகரியத்தின் வளர்ச்சிக்கு வழிவகுக்கிறது. இடுப்பு நிணநீர் முனைகளை அகற்றுவது 6% வழக்குகளில் மட்டுமே நிணநீர் வீக்கம் மற்றும் 15% வழக்குகளில் இங்ஜினல் நிணநீர் முனைகளால் சிக்கலாக்கப்படுகிறது. இருப்பினும், நோயாளியின் பொது ஆரோக்கியம் மற்றும் அறுவை சிகிச்சை மருத்துவரின் தகுதிகளைப் பொறுத்தது.

