
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
பேசிலர் தமனி இரத்த உறைவு.
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025
நவீன நிலைமைகளில், இதயம் மற்றும் இரத்த நாளங்களின் இயல்பான செயல்பாட்டை சீர்குலைப்பதோடு தொடர்புடைய நோயியல் மற்றும் நோய்கள் அதிகரித்து வருகின்றன. வாஸ்குலர் படுக்கையின் பல்வேறு நோயியல் ஒட்டுமொத்த மனித நோயுற்ற அமைப்பில் மூன்றாவது இடத்தில் உள்ளது. மோசமான ஊட்டச்சத்து, நிலையான மன அழுத்தம் மற்றும் எதிர்மறை சுற்றுச்சூழல் காரணிகள் காரணமாக, இரத்த உறைவு ஏற்படும் ஆபத்து தற்போது கூர்மையாக அதிகரித்து வருகிறது.
இரத்த உறைவு என்பது இரத்த நாளத்தின் லுமினில் ஒரு இரத்த உறைவு (இரத்த உறைவு) உருவாவதாகும். தமனி சார்ந்த இரத்த உறைவுகள் மிகவும் ஆபத்தானவை. அறியப்பட்ட அனைத்து இரத்த உறைவுகளிலும் மிகவும் ஆபத்தானது பேசிலர் தமனி இரத்த உறைவு ஆகும்.
பேசிலார் தமனி என்பது மெடுல்லா நீள்வட்டத்தின் கீழ் பகுதியில் உருவாகும் ஒரு தமனி ஆகும். இது முழு மூளையின் முழுமையான செயல்பாட்டை உறுதி செய்கிறது. ஜோடி கரோடிட் தமனிகள் மற்றும் ஜோடி முதுகெலும்பு தமனிகள் சங்கமிக்கும் இடத்தில் பேசிலார் தமனி உருவாகிறது. மூளை போதுமான அளவு ஆக்ஸிஜன் மற்றும் ஊட்டச்சத்துக்களைப் பெறுவதை உறுதி செய்வதற்கு இது பொறுப்பாகும். பேசிலார் தமனி மூளைக்குத் தேவையான அனைத்து இரத்தத்திலும் தோராயமாக 70% ஐ வழங்குகிறது. பேசிலார் தமனி த்ரோம்போசிஸ் உட்பட அதன் பல்வேறு புண்கள் ஆபத்தானவை. பேசிலார் தமனியின் த்ரோம்போசிஸ் ஒரு பக்கவாதத்தை ஏற்படுத்தும், இது பெரும்பாலும் ஆபத்தானது.
 [ 1 ]
[ 1 ]
நோயியல்
பேசிலர் தமனி த்ரோம்போசிஸ் ஒரு நோய்க்குறி என வரையறுக்கப்படுகிறது. இந்த நோய்க்குறி பெரும்பாலும் ஆஸ்டியோகாண்ட்ரோசிஸுடன் இணைந்த நோயாகும்: ஒவ்வொரு மூன்றாவது நபருக்கும் இரத்த உறைவு ஏற்படுகிறது.
இது பெரியவர்கள் மற்றும் குழந்தைகள் இருவருக்கும் ஏற்படுகிறது. வயதானவர்கள் இந்த நோய்க்குறியால் பெரியவர்களை விட 3 மடங்கு அதிகமாகவும், இளம் பருவத்தினர் மற்றும் குழந்தைகளை விட 4.5 மடங்கு அதிகமாகவும் பாதிக்கப்படுகின்றனர். முதியவர்கள் மற்றும் முதுமையில், தோராயமாக 60% வழக்குகள் இயலாமையிலும், 10% மரணத்திலும் முடிவடைகின்றன. குழந்தை பருவத்தில், இந்த புள்ளிவிவரங்கள் முறையே 15% மற்றும் 1.5% ஆகும். பேசிலர் தமனி த்ரோம்போசிஸ் பெரும்பாலும் இது போன்ற நோய்களுடன் இணைந்து ஏற்படுகிறது:
- முதுகெலும்பு மண்டலத்தில் எம்போலிசம் - 21%;
- உடலின் மற்ற பகுதிகளில் இரத்த உறைவுடன் இணைந்த அரித்மியா - 25%;
- பெருந்தமனி தடிப்பு - 21%;
- கீழ் முனைகளில் இரத்தக் கட்டிகள் இருப்பது - 16%;
- தமனி சுருக்கம் - 6%;
- கடுமையான இரத்த தடித்தல், பிளேட்லெட் செயலிழப்பு - 7%
- பிற நோயியல் - 4%.
காரணங்கள் அடிப்படை தமனி இரத்த உறைவு.
பேசிலார் தமனி த்ரோம்போசிஸுக்கு முக்கிய காரணம் பேசிலார் தமனியின் சுவரில் ஒரு த்ரோம்பஸ் உருவாவதாகும். பின்வருவன பேசிலார் தமனி த்ரோம்போசிஸுக்குக் காரணமாக இருக்கலாம்:
- இரத்த நாளங்களின் சுவர்களின் அசாதாரண அமைப்பு, பலவீனமான வாஸ்குலர் தொனி போன்ற பிறவி நோயியல். மேலும், கிம்மர்பி ஒழுங்கின்மை, பல்வேறு ஹைப்போபிளாசியாக்கள், டிஸ்டோனிக் மாற்றங்கள் போன்ற நோய்க்குறியீடுகளால் இரத்த உறைவு உருவாகும் செயல்முறை எளிதாக்கப்படுகிறது;
- தமனிகளின் பிறவி உடற்கூறியல் அம்சங்கள் (முதுகெலும்பு மற்றும் பேசிலார் தமனிகளின் அசாதாரண ஆமை, மூளையின் அடிப்பகுதியில் போதுமான எண்ணிக்கையிலான அனஸ்டோமோஸ்கள் இல்லை);
- பல்வேறு இயற்கையின் காயங்கள் (விளையாட்டு, வீட்டு, சாலை போக்குவரத்து). முதலாவதாக, ஆபத்து அதிர்ச்சிகரமான தாக்கங்கள், கழுத்து-காலர் மண்டலத்தில் அதிர்ச்சிகரமான காயங்கள், தலையின் பின்புறம் ஆகியவற்றால் ஏற்படுகிறது;
- இரத்த நாளங்களின் சுவர்களில் அழற்சி செயல்முறைகள்;
- இரத்த உறைவு உருவாவதற்கு வழிவகுக்கும் தமனி ஸ்டெனோசிஸ்;
- இரத்த நாளங்களின் பெருந்தமனி தடிப்பு நோய்;
- பல்வேறு நோய்களின் விளைவாக ஏற்படும் மைக்ரோஆஞ்சியோபதி;
- ஆன்டிபாஸ்போலிப்பிட் நோய்க்குறி, வாஸ்குலர் லுமினின் மீறலுடன் சேர்ந்து;
- உயிர்வேதியியல் சுழற்சி மற்றும் ஹார்மோன் பின்னணியின் சீர்குலைவு;
- ஸ்கேலீன் தசையின் ஹைபர்டிராபி மற்றும் கர்ப்பப்பை வாய் முதுகெலும்புகளின் ஹைப்பர் பிளாசியாவின் விளைவாக ஏற்படும் சுருக்கக் கோளாறுகள்;
- குடலிறக்கம், ஸ்போண்டிலோசிஸ் மற்றும் பிற இணக்கமான நோய்க்குறியீடுகளால் துளசி தமனி அல்லது முதுகெலும்பு தமனியின் சுருக்கம்;
- ஆன்டிபாஸ்போலிப்பிட் நோய்க்குறி, இரத்த நாளங்களின் அடைப்புடன் சேர்ந்து;
- உயிர்வேதியியல் சுழற்சி மற்றும் ஹார்மோன் பின்னணியின் சீர்குலைவு.
ஆபத்து காரணிகள்
பின்வரும் ஆபத்து காரணிகள் இருந்தால், பேசிலார் தமனி த்ரோம்போசிஸ் ஏற்படுவதற்கான வாய்ப்பு அதிகரிக்கிறது:
- முறையற்ற ஊட்டச்சத்து, கொழுப்பு படிவுகள் படிவதற்கு வழிவகுக்கிறது. கொழுப்பு, எண்ணெய், கொழுப்பு ஆகியவற்றைக் கொண்ட உணவை அதிகமாக உட்கொள்வது. துரித உணவு, உணவு முறையின்மை;
- இரத்த உறைவுக்கு மரபணு முன்கணிப்பு;
- இரத்தத்தின் அடிப்படை பண்புகளின் கோளாறுகள்;
- இரத்த நுண் சுழற்சி கோளாறுகள்;
- கார்டியோஜெனிக் எம்போலிசம், சிறிய தமனி எம்போலிசம்
- பெருந்தமனி தடிப்பு ஸ்டெனோசிஸின் விளைவாக ஏற்படும் இரத்த நாளத்தின் லுமினின் முழுமையான அடைப்பு.
- நீண்ட நேரம் சங்கடமான நிலையில் இருப்பது.
நோய் தோன்றும்
பேசிலார் தமனி த்ரோம்போசிஸின் நோய்க்கிருமி உருவாக்கம், பேசிலார் தமனி செயல்பாடு மற்றும் அதன் கடத்துத்திறனின் மீளக்கூடிய இடையூறை அடிப்படையாகக் கொண்டது, இது தமனி தடிமன் உள்ள த்ரோம்பஸ் உருவாக்கும் செயல்முறைகளின் விளைவாக ஏற்படுகிறது.
இதன் விளைவாக, மூளையின் செயல்பாட்டு நிலை பாதிக்கப்படுகிறது, இது பிரதான மற்றும் முதுகெலும்பு தமனிகளால் உணவளிக்கப்படும் பகுதியில் இரத்த ஓட்டத்தில் ஏற்படும் இடையூறுடன் தொடர்புடையது. நரம்பியல் அறிகுறிகள் உருவாகின்றன. கடுமையான பெருமூளை இஸ்கெமியா காணப்படுகிறது.
நோயின் தீவிரம் மற்றும் அறிகுறிகளின் வெளிப்பாட்டின் அளவு நோயியல் செயல்முறையின் இருப்பிடம் மற்றும் அதன் அளவைப் பொறுத்தது, அத்துடன் இணை சுழற்சியின் சாத்தியத்தையும் பொறுத்தது.
அறிகுறிகள் அடிப்படை தமனி இரத்த உறைவு.
அடிப்படை தமனி இரத்த உறைவு நோயறிதல் பின்வரும் கோளாறுகளை உள்ளடக்கிய ஒரு அறிகுறி வளாகத்தை அடிப்படையாகக் கொண்டது:
- பார்வைக் கோளாறுகள் (பார்வைத் துறை இழப்பு, அக்னோசியா, குருட்டுத்தன்மை, ஃபோட்டோப்சியா, மங்கலான பார்வை, காட்சிப் படங்களின் தோற்றம்);
- கண் மோட்டார் செயல்பாடுகளின் கோளாறுகள்;
- வெஸ்டிபுலர் கருவியின் கோளாறுகள்;
- தொண்டை மற்றும் குரல்வளை செயல்பாட்டின் நோயியல் (ஒரு நபர் தொண்டைப் பகுதியில் அசௌகரியத்தை உணரலாம், தொண்டையில் ஒரு "கட்டியின்" உணர்வு, தொண்டை வலி, பிடிப்புகள் மற்றும் விழுங்குவதில் சிரமம், கரகரப்பு, இருமல் ஆகியவற்றால் தொந்தரவு செய்யப்படலாம்);
- தாவர கோளாறுகள்: குமட்டல், வாந்தி;
- உணர்திறன் (உணர்திறன்) கோளாறுகள், தோல் புண்கள்;
- இயக்கக் கோளாறுகள் (பரேசிஸ், அட்டாக்ஸியா, உணர்ச்சி தொந்தரவுகள்). நடை தொந்தரவுகளும் காணப்படுகின்றன, அவை நடுக்கம், தசை தொனி குறைதல் ஆகியவற்றுடன் இருக்கலாம்;
- ஆஸ்தெனிக் நோய்க்குறி;
- மனநல கோளாறுகள்.
அனைத்து அறிகுறிகளும் வழக்கமாக இரண்டு வகைகளாகப் பிரிக்கப்படுகின்றன: பராக்ஸிஸ்மல் மற்றும் நிரந்தர. பராக்ஸிஸ்மல் அறிகுறிகள் மற்றும் நோய்க்குறிகள் அவ்வப்போது, தாக்குதல்கள் மற்றும் அதிகரிப்புகளின் போது காணப்படுகின்றன, மேலும் அவை கடுமையான வடிவத்தில் வெளிப்படுகின்றன. நிரந்தர அறிகுறிகள் மந்தமானவை, நீண்ட காலம் நீடிக்கும் மற்றும் நாள்பட்டதாக மாறும்.
முதல் அறிகுறிகள்
ஒருவருக்கு காது கேட்கும் திறனில் கூர்மையான குறைவு ஏற்பட்டால், அது டின்னிடஸுடன் இணைந்தால், ஒருவர் எச்சரிக்கையாக இருக்க வேண்டும். இது பேசிலார் தமனியில் இரத்த உறைவு உருவாகும் செயல்முறை தொடங்கியதற்கான முதல் அறிகுறியாக இருக்கலாம்.
காதுகளில் ஒலியியல் கோளாறுகளின் தோற்றம் மற்றும் சத்தத்தின் தீவிரம் அதிகரிப்பு ஆகியவை பெருமூளை வாஸ்குலர் பற்றாக்குறையைக் குறிக்கலாம்.
பேசிலார் தமனி த்ரோம்போசிஸின் ஆரம்ப கட்டங்களில், குறுகிய கால காது கேளாமை காணப்படலாம், இது டின்னிடஸுடன் இணைந்து காணப்படுகிறது. எதிர்காலத்தில் நிலைமை மோசமடையக்கூடும் என்பதால், அத்தகைய நோயாளிகளுக்கு நெருக்கமான கவனம் தேவை.
உடலின் முக்கிய பகுதியான மூளைக்கு இரத்தத்தை பேசிலார் தமனி வழங்குவதால், வலியைப் புறக்கணிக்க முடியாது. குறிப்பாக இந்த அறிகுறிகள் தொடர்ந்து மற்றும் நீண்ட காலம் நீடித்தால், நாள்பட்ட மற்றும் முறையான தன்மையைப் பெறுகின்றன. அவை பேசிலார் தமனி த்ரோம்போசிஸின் முதல் அறிகுறிகளாகவும் இருக்கலாம்.
நிலைகள்
பேசிலார் நிலை இரத்த உறைவு பல நிலைகளில் உருவாகிறது. முதல் நிலை ஆரம்ப நிலை. இந்த கட்டத்தில், முன்னோடிகள் தோன்றும் அல்லது இரத்த உறைவு முதலில் பொதுவான பலவீனம், ஆக்ஸிபிடல் பகுதியில் வலி அறிகுறிகளின் பின்னணியில் வெளிப்படுகிறது. இந்த கட்டத்தில், இரத்த உறைவை உடனடியாகவும் சரியாகவும் கண்டறிவது, சரியான சிகிச்சையை பரிந்துரைப்பது முக்கியம், பின்னர் ஒரு சாதகமான முன்கணிப்பு சாத்தியமாகும். வெளிநோயாளர் சிகிச்சை சாத்தியமாகும்.
இரண்டாவது நிலை இரத்த உறைவு உருவாக்கம் ஆகும். இந்த கட்டத்தில், பேசிலார் தமனியின் லுமினில் ஒரு இரத்த உறைவு உருவாகிறது, தமனியின் லுமினானது சுருங்குகிறது, மேலும் மூளைக்கு இரத்த விநியோகம் பாதிக்கப்படுகிறது. நிலை மோசமடைகிறது. மருத்துவமனையில் அனுமதித்தல் மற்றும் உள்நோயாளி சிகிச்சை அவசியம். பக்கவாதத்தைத் தடுக்க மருத்துவரின் தொடர்ச்சியான கண்காணிப்பு மற்றும் சிக்கலான சிகிச்சை அவசியம்.
மூன்றாவது கட்டம் என்பது இரத்த உறைவு மிகவும் உச்சரிக்கப்படும் நிலை மற்றும் சாதாரண மூளை செயல்பாட்டை சீர்குலைக்கும் நிலை. சிகிச்சை தவறாகவும் சரியான நேரத்தில் இல்லாததாகவும் இருந்தால், பக்கவாதம், இயலாமை மற்றும் மரணம் உள்ளிட்ட கடுமையான விளைவுகள் போன்ற சிக்கல்கள் சாத்தியமாகும். இந்த கட்டத்தில், ஒரு நரம்பியல் அறுவை சிகிச்சை நிபுணரின் உதவி தேவைப்படுகிறது, இதில் த்ரோம்பெக்டோமி மற்றும் பெருமூளை இரத்த ஓட்டத்தை மீட்டெடுப்பது ஆகியவை அடங்கும்.
சிகிச்சையின் விளைவு, நோயறிதலின் சரியான நேரத்தில், சரியான சிகிச்சை மற்றும் சரியாக தேர்ந்தெடுக்கப்பட்ட மறுவாழ்வு நடவடிக்கைகளைப் பொறுத்தது.
படிவங்கள்
பேசிலர் தமனி இரத்த உறைவு என்பது ஒரு நோயறிதல் ஆகும். ஐசிடி-10 இல் இது ஒரு நோயாக அல்ல, ஒரு நோய்க்குறியாக வகைப்படுத்தப்படுகிறது, மேலும் இது பொதுவான இரத்த உறைவின் துணை வகைகளில் ஒன்றாகும்.
பேசிலர் தமனி இரத்த உறைவு பின்வரும் நோய்க்குறிகளில் வெளிப்படலாம்:
- வாலன்பெர்க்-ஜகார்சென்கோ நோய்க்குறி (மூளையின் கீழ் முதுகில் ஏற்படும் சேதத்தின் விளைவாக ஏற்படுகிறது);
- டெஜெரின் மற்றும் மில்லார்ட்-குப்லர் நோய்க்குறி (மூச்சுக்குழாய் தமனியின் இடை கிளைகள் த்ரோம்போசிஸால் பாதிக்கப்படுகின்றன);
- ஜாக்சன் நோய்க்குறி - துளசி தமனியின் முன்புற மண்டலத்திற்கு சேதம் ஏற்படுவதன் விளைவாக ஏற்படுகிறது;
- பெனடிக்ட் மற்றும் வெபர் நோய்க்குறிகள், இதில் பின்புற பெருமூளை தமனிகள் மற்றும் பேசிலார் தமனியின் இடைப்பட்ட கிளைகள் பாதிக்கப்படுகின்றன.
 [ 22 ]
[ 22 ]
சிக்கல்கள் மற்றும் விளைவுகள்
பேசிலர் தமனி இரத்த உறைவு ஆபத்தானது, ஏனெனில் இது கடுமையான விளைவுகளையும் சிக்கல்களையும் ஏற்படுத்தக்கூடும், இது பெரும்பாலும் மரணத்தையே விளைவிக்கும்.
இந்த நோய் பேசிலார் தமனியில் ஒரு இரத்த உறைவு உருவாவதோடு தொடர்புடையது என்பதால், அதன் முக்கிய ஆபத்து என்னவென்றால், அது உடைந்து பாத்திரத்தை முற்றிலுமாக அடைத்துவிடும்.
இந்த நிலையில், ஒரு பக்கவாதம் ஏற்படுகிறது. ஒரு பொதுவான சிக்கல் மூளையின் இஸ்கிமிக் பக்கவாதம் ஆகும், இது முதுகெலும்பு படுகையில் ஏற்படுகிறது. இந்த நோயியல் இயலாமைக்கு வழிவகுக்கிறது.
பக்கவாதத்தின் விளைவுகள் முறையான சுற்றோட்டக் கோளாறு, தலைச்சுற்றல், கண்களை நகர்த்தும் திறனில் முழுமையான அல்லது பகுதியளவு கட்டுப்பாடு, கண் தசை பலவீனமடைதல், கண் இமைகளின் நிஸ்டாக்மஸ் ஆகியவையாக இருக்கலாம். ஒரு பொதுவான கோளாறு ஸ்ட்ராபிஸ்மஸ் ஆகும். பெரும்பாலும் ஒரு நபர் நேராக நடக்க முடியாது, விண்வெளியில் தனது இயக்கங்களைக் கட்டுப்படுத்த முடியாது. நோயாளி குடிபோதையில் இருப்பது போல் நகர்கிறார், மேலும் நடுக்கம், முழு உடல் அல்லது தனிப்பட்ட உடல் பகுதிகளின் முடக்கம், உணர்திறன் இழப்பு ஏற்படலாம்.
பக்கவாதத்தின் விளைவுகளில் மனநலக் குறைபாடு, தனிமைப்படுத்தல், சமூகமயமாக்கல் இல்லாமை, தொடர்பு மற்றும் கற்றலில் சிரமங்கள், நிலையான தலைவலி, ஒற்றைத் தலைவலி ஆகியவை அடங்கும். சில சந்தர்ப்பங்களில், மரணமும் ஏற்படலாம்.
கண்டறியும் அடிப்படை தமனி இரத்த உறைவு.
பேசிலார் தமனி த்ரோம்போசிஸைக் கண்டறிவது மிகவும் கடினமாக இருக்கலாம். முதலாவதாக, இந்த நோய் பல புறநிலை மற்றும் அகநிலை அறிகுறிகளைக் கொண்டிருக்கலாம். இரண்டாவதாக, இந்த நோயறிதலை சரியான நேரத்தில் செய்ய வேண்டும். மூன்றாவதாக, இதே போன்ற அறிகுறிகளைக் கொண்ட பல நோய்களிலிருந்து இந்த நோயை வேறுபடுத்த வேண்டும். எனவே, நீங்களே நோயறிதல் செய்து சுய மருந்து செய்வது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. பேசிலார் தமனி த்ரோம்போசிஸைக் குறிக்கும் ஆரம்ப அறிகுறிகளால் நீங்கள் கவலைப்படத் தொடங்கியவுடன், நீங்கள் ஒரு நரம்பியல் நிபுணரை அணுக வேண்டும்.
கருவி கண்டறிதல்
ஒரு நோயைக் கண்டறியும் போது, அந்த நோய்க்கான காரணத்தை அறிந்து கொள்வது முக்கியம். இதற்காக, கருவி முறைகள் பயன்படுத்தப்பட்டு, ஆய்வக சோதனைகள் நடத்தப்படுகின்றன.
நோயறிதலுக்கு பின்வரும் முறைகள் பயன்படுத்தப்படுகின்றன:
- அல்ட்ராசவுண்ட் டாப்ளெரோகிராபி. இந்த முறை முதுகெலும்பு பேசிலின் தமனிகளில் அடைப்புகள், இரத்த ஓட்ட வேகம் மற்றும் இரத்த ஓட்ட இயக்கத்தின் அம்சங்களை தீர்மானிக்க உதவுகிறது;
- தமனி சுவர்களின் பண்புகளைப் படிக்கப் பயன்படும் ஆஞ்சியோகிராபி;
- முதுகெலும்பின் எக்ஸ்ரே, இது இரத்த ஓட்டம் மற்றும் தமனிகளின் பொதுவான நிலையை மதிப்பிட உங்களை அனுமதிக்கிறது;
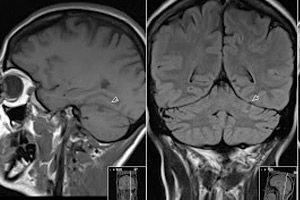
- கம்ப்யூட்டட் டோமோகிராபி (CT) மற்றும் காந்த அதிர்வு இமேஜிங் (MRI) ஆகியவற்றைப் பயன்படுத்துவதன் மூலம், இரத்த ஓட்டத்தை மதிப்பிடுவதும் பல்வேறு நோய்க்குறியீடுகளை அடையாளம் காண்பதும் சாத்தியமானது;
- அகச்சிவப்பு தெர்மோகிராபி, இது வெப்ப கதிர்வீச்சின் பகுப்பாய்வின் அடிப்படையில் தனிப்பட்ட உறுப்புகள் மற்றும் அமைப்புகளின் நிலையை மதிப்பிடுவதற்குப் பயன்படுகிறது;
- மூளைக்கு இரத்த விநியோகத்தின் பண்புகளை மதிப்பீடு செய்ய அனுமதிக்கும் ரியோஎன்செபலோகிராபி;
- எம்.ஆர் ஆஞ்சியோகிராபி, இது வாஸ்குலர் படுக்கையைப் படிக்கப் பயன்படுகிறது.
பேசிலர் தமனி இரத்த உறைவுக்கான சோதனைகள்
ஆய்வக ஆராய்ச்சியின் முக்கிய வகை உயிர் வேதியியலுக்கான இரத்த பரிசோதனை ஆகும், இது உயிர்வேதியியல் சுழற்சியில் ஏற்படும் மாற்றங்களைக் கண்காணிக்கவும் அழற்சி செயல்முறைகளை அடையாளம் காணவும் அனுமதிக்கிறது. இரத்தத்தின் உறைதல் பண்புகள் மற்றும் அதன் உயிர்வேதியியல் கலவை பற்றிய ஆய்வு குறிப்பிடத்தக்கதாக இருக்கும். குளுக்கோஸ் மற்றும் லிப்பிட் அளவுகள் போன்ற குறிகாட்டிகளை மதிப்பீடு செய்வது முக்கியம்.
இரத்த உறைதலைப் பரிசோதிப்பதன் மூலமும் முக்கியமான தகவல்களைப் பெறலாம்.
வேறுபட்ட நோயறிதல்
பேசிலார் தமனியின் இரத்த உறைவு, ஒத்த அம்சங்களைக் கொண்ட பல நோய்களிலிருந்து வேறுபடுத்தப்பட வேண்டும். முதலாவதாக, இது சாதாரண தீங்கற்ற பராக்ஸிஸ்மல் தலைச்சுற்றலிலிருந்து வேறுபடுத்தப்பட வேண்டும், இது இரத்த உறைவால் ஏற்படாமல் இருக்கலாம், ஆனால் பல்வேறு காரணங்களின் வெஸ்டிபுலர் கருவிக்கு ஏற்படும் சாதாரண சேதத்தால் ஏற்படலாம். ஒரு விதியாக, இந்த புண்கள் சுற்றோட்டக் கோளாறுகளுடன் தொடர்புடையவை அல்ல. வெஸ்டிபுலர் கருவிக்கு ஏற்படும் சேதத்திலிருந்து இரத்த உறைவை வேறுபடுத்த அனுமதிக்கும் நம்பகமான சோதனை ஹால்பைக் சோதனை ஆகும்.
வெஸ்டிபுலர் நியூரோனிடிஸ், கடுமையான லேபிரிந்திடிஸ், மெனியர்ஸ் நோய், ஹைட்ரோலேபிரிந்திடிஸ் ஆகியவற்றின் இருப்பை மறுப்பதும் அவசியம், இது பெரும்பாலான சந்தர்ப்பங்களில் நாள்பட்ட ஓடிடிஸின் சிக்கல்களாகும்.
இதற்குப் பிறகு, இது அதிர்ச்சி அல்லது அறுவை சிகிச்சையின் விளைவாக ஏற்படும் பெரிலிம்ஃபாடிக் ஃபிஸ்துலாவிலிருந்து வேறுபடுத்தப்படுகிறது. பேசிலர் தமனி த்ரோம்போசிஸ் பெரும்பாலும் ஒலி நியூரோமா, டிமெயிலினேட்டிங் நோய்கள் மற்றும் அறிவாற்றல் கோளாறுகளின் சிக்கலான நோயியல் ஹைட்ரோகெபாலஸ் ஆகியவற்றுடன் குழப்பமடையக்கூடும்.
சில சந்தர்ப்பங்களில், பதட்டம், மனச்சோர்வு நிலைகள் போன்ற வடிவங்களில் வெளிப்படும் உணர்ச்சி மற்றும் மனநல கோளாறுகளிலிருந்து வேறுபடுத்துவது அவசியம். சீரழிவு மற்றும் அதிர்ச்சிகரமான தன்மை, செவிப்புலன் கோளாறுகள், டின்னிடஸ் ஆகியவற்றின் பல்வேறு நோய்க்குறியீடுகளில் த்ரோம்போசிஸுடன் சில ஒற்றுமைகள் காணப்படலாம்.
நோயறிதலைச் செய்யும்போது, வயதானவர்களுக்கும் இதே போன்ற கோளாறுகள் ஏற்படுகின்றன என்பதை மருத்துவர் கணக்கில் எடுத்துக்கொள்ள வேண்டும். முதியவர்களில் மூன்றில் ஒரு பங்கு பேர் முறையான டின்னிடஸைக் குறிப்பிடுகின்றனர். மேலும், பெரும்பாலான நோயாளிகள் அதிக தீவிரம் கொண்ட சத்தத்தை உணர்கிறார்கள் என்று கூறுகின்றனர். இந்த உணர்வுகள், ஒரு விதியாக, பெரும் சிரமத்தை ஏற்படுத்துகின்றன.
பெருமூளை இரத்த நாள நோயியல் பல்வேறு செவிப்புலன் கோளாறுகளுக்கு வழிவகுக்கும். இந்த செயல்முறைகள் பெரும்பாலான சந்தர்ப்பங்களில் நடுத்தர காதில் நிகழ்கின்றன. காது கேளாமையின் குறுகிய கால அத்தியாயங்கள் காணப்படலாம், இது டின்னிடஸுடன் இணைந்து இருக்கலாம்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை அடிப்படை தமனி இரத்த உறைவு.
இரத்த உறைவுக்கான சிகிச்சை வெளிநோயாளி மற்றும் உள்நோயாளி என இரு வகைகளாக இருக்கலாம். இரத்த உறைவின் ஆரம்ப கட்டங்களில், ஆரம்ப அறிகுறிகள் தோன்றும் அல்லது அவற்றின் வெளிப்பாடு கூட தொடங்காத சந்தர்ப்பங்களில், வெளிநோயாளி சிகிச்சையை ஒருவருக்கு வழங்கலாம். கடுமையான அல்லது மேம்பட்ட கட்டத்தில், ஒரு நபர் அவசியம் மருத்துவமனையில் அனுமதிக்கப்படுவார், ஏனெனில் அவருக்கு மருத்துவ பணியாளர்களின் நிலையான கண்காணிப்பு மற்றும் கட்டுப்பாடு தேவைப்படுகிறது. மருத்துவமனையில் சேர்ப்பதன் முக்கிய நோக்கம் பக்கவாதத்தைத் தடுப்பதாகும். இந்த வகையான சிகிச்சை உள்நோயாளி என்று அழைக்கப்படுகிறது.
பொதுவாக, சிக்கலான சிகிச்சை பயன்படுத்தப்படுகிறது - மருந்துகள், பிசியோதெரபி. நாட்டுப்புற வைத்தியம் பயன்படுத்த அனுமதிக்கப்படுகிறது, ஆனால் முதலில் ஒரு மருத்துவரை அணுகுவது நல்லது. த்ரோம்போசிஸ் என்பது மிகவும் ஆபத்தான நோயறிதல் என்பதை நினைவில் கொள்ளுங்கள். சிறிய தவறு அல்லது துல்லியமின்மை கூட உங்களுக்கு நிறைய செலவாகும்.
அடிப்படையில், சிகிச்சையானது நோய்க்கான காரணத்தால் தீர்மானிக்கப்படுகிறது மற்றும் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. நோய்க்கான காரணத்தை சரியான நேரத்தில் மற்றும் சரியாக தீர்மானிப்பது வெற்றிகரமான சிகிச்சைக்கு முக்கிய காரணியாகும்.
மருந்து சிகிச்சையில் பொதுவாக வாசோடைலேட்டர்கள் பயன்படுத்தப்படுகின்றன. இந்த மருந்துகள் அடைப்புகளைத் தடுக்கின்றன. அவை பெரும்பாலும் வசந்த காலத்திலும் இலையுதிர் காலத்திலும் பயன்படுத்தப்படுகின்றன. அளவுகள் முதலில் சிறியதாக இருக்கும், பின்னர் படிப்படியாக அதிகரிக்கும்.
ஆன்டிபிளேட்லெட் முகவர்களும் பரிந்துரைக்கப்படுகிறார்கள் - இரத்தத்தை அதிக திரவப் பகுதியாக மாற்றும் மருந்துகள், இதன் காரணமாக அதன் உறைதல் கணிசமாகக் குறைக்கப்படுகிறது, இது இரத்த உறைவு உருவாவதைத் தடுக்கிறது. மூளையில் செயல்பாட்டு செயல்முறைகளை மேம்படுத்தும் வளர்சிதை மாற்ற மற்றும் நூட்ரோபிக் மருந்துகள் சிக்கலான சிகிச்சையில் சேர்க்கப்பட்டுள்ளன. தேவைப்பட்டால், ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளை பரிந்துரைக்கலாம்.
முறையான விளைவைக் கொண்ட மருந்துகளைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. தேவைப்பட்டால் வலி நிவாரணிகள், தூக்க மாத்திரைகள், மன அழுத்த எதிர்ப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன. தேவைப்பட்டால், தலைச்சுற்றல் எதிர்ப்பு மருந்துகள் மற்றும் வாந்தி எதிர்ப்பு மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
பேசிலர் தமனி த்ரோம்போசிஸுக்குப் பயன்படுத்தப்படும் மருந்துகள்
முதலாவதாக, மூளை முழுமையாகச் செயல்பட உதவும் மருந்துகள் தேவைப்படுகின்றன, அதன் செயல்பாட்டு மற்றும் ஆற்றல் இருப்புக்களை அதிகபட்சமாகப் பயன்படுத்துகின்றன. அவை அறிகுறிகளை நீக்கி வலியைக் குறைக்கும். மருந்துகள் ஒப்பீட்டளவில் பாதுகாப்பானவை மற்றும் நீண்ட கால பயன்பாடு தேவை. முக்கிய முன்னெச்சரிக்கை மருந்தளவு மற்றும் விதிமுறைகளைப் பின்பற்றுவதாகும். குறிப்பாக இந்த மருந்துகளின் பயன்பாடு மற்ற மருந்துகள் மற்றும் நடைமுறைகளுடன் இணைந்தால், மருத்துவரை அணுகுவது பரிந்துரைக்கப்படுகிறது. பக்க விளைவுகள் மற்றும் அதிகப்படியான அளவு அரிதானது. சில சந்தர்ப்பங்களில், நோயாளி தலைச்சுற்றல், குமட்டல் மற்றும் காதுகளில் சத்தம் போன்றவற்றை உணரலாம். சில நேரங்களில் நனவு மேகமூட்டமாக இருக்கும்.
நிக்கர்கோலின் என்ற மருந்தைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. மருந்தளவு நோயாளியின் குணாதிசயங்களைப் பொறுத்தது. சராசரியாக, 5-10 மி.கி. பயன்படுத்துவது அவசியம். மருந்தளவுகளின் எண்ணிக்கை ஒரு நாளைக்கு மூன்று ஆகும்.
சின்னாரிசைன் ஒரு பயனுள்ள மருந்து. நீங்கள் இதை குறைந்தபட்ச செறிவுகளுடன் எடுத்துக்கொள்ளத் தொடங்க வேண்டும் - காலை, மதிய உணவு மற்றும் மாலை வேளைகளில் 12.5 மி.கி. படிப்படியாக அளவை ஒரு நேரத்தில் 25-50 மி.கி. ஆக அதிகரிக்கவும். உணவுக்குப் பிறகு மருந்தை எடுத்துக் கொள்ளுங்கள்.
பேசிலார் தமனி த்ரோம்போசிஸுக்கு பரிந்துரைக்கக்கூடிய மற்றொரு மருந்து பைரோசெட்டம் ஆகும். இதை 0.8 கிராம் அளவில் பயன்படுத்த பரிந்துரைக்கப்படுகிறது. நீங்கள் எழுந்தவுடன், பகலில் மற்றும் படுக்கைக்குச் செல்வதற்கு முன்பு மருந்தை எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் காலம் 2 மாதங்கள்.
செரிப்ரோலிசினையும் பரிந்துரைக்கலாம். இந்த மருந்து 5-10 மில்லி நரம்பு வழியாகப் பயன்படுத்தப்படுகிறது. சிகிச்சையின் போக்கில் 5-10 ஊசிகள் வரை இருக்கும்.
இரத்த உறைவுக்கு பரிந்துரைக்கப்படும் வைட்டமின்கள்
துளசி தமனி இரத்த உறைவில் பயன்படுத்த பரிந்துரைக்கப்படும் முக்கிய வைட்டமின் வைட்டமின் சி ஆகும், இது ஆக்ஸிஜனேற்ற பண்புகளைக் கொண்டுள்ளது. இது இரத்த நாளங்களின் சுவர்களை வலுப்படுத்தி சுத்தப்படுத்துகிறது, இரத்தத்தை மெலிதாக்குகிறது மற்றும் பிளேட்லெட் குவிவதைத் தடுக்கிறது. தினமும் 500-1000 மி.கி. எடுத்துக்கொள்வது அவசியம். சிகிச்சையின் போக்கை வருடத்திற்கு 2-4 முறை, 30-35 நாட்கள் ஆகும்.
வைட்டமின் டி. ஒரு நாளைக்கு 35-45 எம்.சி.ஜி அளவுகளில் பயன்படுத்த பரிந்துரைக்கப்படுகிறது. இந்த வைட்டமின் இரத்த ஓட்டத்தை மேம்படுத்துகிறது, பிளேட்லெட் சிதைவை அதிகரிக்கிறது.
பி வைட்டமின்களை ஒரு நாளைக்கு 3-4 எம்.சி.ஜி அளவில் பயன்படுத்த பரிந்துரைக்கப்படுகிறது, பாடநெறி தோராயமாக 1 மாதம் ஆகும். இந்த வைட்டமின்கள் இரத்த நாளங்களின் சுவர்களை வலுப்படுத்துகின்றன, இரத்த ஓட்டத்தை அதிகரிக்கின்றன மற்றும் இரத்த உறைவு அபாயத்தைக் குறைக்கின்றன.
பேசிலர் தமனி த்ரோம்போசிஸின் அறுவை சிகிச்சை
மருந்து சிகிச்சை மற்றும் பிசியோதெரபி பயனற்றதாக இருந்தால், ஒரு அறுவை சிகிச்சை முறை பயன்படுத்தப்படுகிறது. இது இரத்த உறைவை இயந்திரத்தனமாக அகற்றுவதையும், பாதிக்கப்பட்ட பகுதியை பொது இரத்த ஓட்டத்திலிருந்து (எண்டார்டெரெக்டோமி) கட்டுப்படுத்துவதையும் நோக்கமாகக் கொண்டுள்ளது. அறுவை சிகிச்சை முறை இரத்த ஓட்டத்தை மேம்படுத்துவதையும் நோக்கமாகக் கொண்டிருக்கலாம். ஒரு பொதுவான வகை அறுவை சிகிச்சை தலையீடு ஆஞ்சியோபிளாஸ்டி ஆகும், இதன் போது தமனி லுமினின் குறுகலைத் தடுக்க பேசிலர் தமனியில் ஒரு சிறப்பு ஸ்டென்ட் செருகப்படுகிறது. இது இரத்த ஓட்டத்தை இயல்பாக்க உதவுகிறது.
நேரடி மற்றும் எண்டோவாஸ்குலர் முறைகள் பயன்படுத்தப்படுகின்றன. இந்த முறை ஒரு ஆரம்ப பரிசோதனைக்குப் பிறகு தேர்ந்தெடுக்கப்படுகிறது மற்றும் நோயியலின் அளவு மற்றும் பண்புகள், நோயியல் செயல்முறையின் உள்ளூர்மயமாக்கல் மற்றும் தீவிரம் மற்றும் இரத்த ஓட்டத்தின் நிலை ஆகியவற்றால் தீர்மானிக்கப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிந்தைய சிகிச்சை மற்றும் நோயாளியின் மீட்பு ஆகியவையும் மேற்கொள்ளப்படுகின்றன. அறுவை சிகிச்சைக்குப் பிறகு, முக்கிய சிகிச்சை இப்போதுதான் தொடங்குகிறது. நீண்ட சிகிச்சை மற்றும் மறுவாழ்வு தேவைப்படுகிறது. சிகிச்சையில், ஒரு விதியாக, பெருமூளை வீக்கம், இரத்த உறைவு உருவாவதற்கு எதிரான போராட்டம் ஆகியவை அடங்கும். நீர்-எலக்ட்ரோலைட் சமநிலையை இயல்பாக்குவதும், அறிகுறிகளை அகற்றுவதை நோக்கமாகக் கொண்ட பல்வேறு அறிகுறி வழிமுறைகளைப் பயன்படுத்துவதும் அவசியம்.
முக்கிய அறிகுறிகளை நீக்கி, நிலைமையை இயல்பாக்கிய பிறகு, சிகிச்சை உடற்பயிற்சியைப் பயன்படுத்துவது அவசியம். பயிற்சிகளும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன. கையேடு சிகிச்சை, பிசியோதெரபி ஆகியவற்றின் போக்கை மேற்கொள்ள பரிந்துரைக்கப்படுகிறது. குத்தூசி மருத்துவம் தன்னை நன்கு நிரூபித்துள்ளது.
பிசியோதெரபி சிகிச்சை
பிசியோதெரபி முறைகளில் கையேடு சிகிச்சை, ஹிருடோதெரபி, ரிஃப்ளெக்சாலஜி, காந்த சிகிச்சை மற்றும் கர்ப்பப்பை வாய் கோர்செட் அணிதல் ஆகியவை அடங்கும். மசாஜ் அமர்வுகள் மற்றும் உடற்பயிற்சி சிகிச்சை வகுப்புகளில் கலந்துகொள்வதும் பயனுள்ளதாக இருக்கும். நோயின் தனிப்பட்ட போக்கையும் நல்வாழ்வையும் பொறுத்து ஒன்று அல்லது அதற்கு மேற்பட்ட முறைகள் இணைந்து பரிந்துரைக்கப்படுகின்றன.
நாட்டுப்புற வைத்தியம்
அடிப்படை தமனி இரத்த உறைவுக்கு சிகிச்சையளிப்பதில் நாட்டுப்புற வைத்தியம் மிகவும் பயனுள்ளதாக இருக்கும். இருப்பினும், ஒரு மருத்துவர் பரிந்துரைக்கும் சிகிச்சை மற்றும் நாட்டுப்புற வைத்தியத்தின் கலவை மட்டுமே வெற்றிகரமான சிகிச்சைக்கும் நோயைக் கடப்பதற்கும் பங்களிக்கும். சந்தேகம் இருந்தால், மருத்துவரை அணுகுவது எப்போதும் நல்லது.
பூண்டு. இரத்த உறைவு ஏற்படும் போது, இரத்தம் கெட்டியாகிறது (அதனால்தான் இரத்த உறைவு உருவாகிறது). பூண்டு இரத்தத்தை மெலிதாக்குகிறது, அதன்படி, இரத்த உறைவு குறைவாகவே உருவாகிறது. 3 பெரிய பூண்டு தலைகளை எடுத்து, அவற்றை நறுக்கவும் அல்லது பூண்டு அழுத்தி பிழிந்து எடுக்கவும். விளைந்த நிறைவை ஒரு ஜாடிக்கு மாற்றி குளிர்ந்த இடத்தில் வைக்கவும். அதை 3 நாட்கள் காய்ச்ச விடவும், வடிகட்டவும். புதிதாக பிழிந்த எலுமிச்சை மற்றும் தேனில் இருந்து அதே அளவு சாறு சேர்த்து, அதன் சாற்றில் சேர்க்கவும். சுமார் 15 கிராம் சஸ்பென்ஷனை (மாலையில்) பயன்படுத்தவும். இந்த மருந்தை குளிர்சாதன பெட்டியில் சேமிக்கவும்.
குதிரை கஷ்கொட்டை. இது இரத்த உறைதலைக் குறைக்க உதவும் ஒரு மருந்து. சுமார் 500 கிராம் கஷ்கொட்டை விதைகளை எடுத்துக் கொள்ளுங்கள். தோலில் இருந்து பிரிக்க வேண்டாம். தேய்க்கவும். 1.5 வோட்காவை ஊற்றவும். மருந்தை ஒரு வாரத்திற்கு உட்செலுத்தவும், பின்னர் வடிகட்டவும். சாப்பிடத் தொடங்குவதற்கு அரை மணி நேரத்திற்கு முன்பு சுமார் 5 கிராம் கஷாயம் குடிக்கவும். ஒரு நாளைக்கு மூன்று முறை போதுமானதாக இருக்கும்.
ஹாவ்தோர்ன். வாசோடைலேட்டிங் பண்புகளைக் கொண்டுள்ளது. சுமார் 20 கிராம் ஹாவ்தோர்ன் பெர்ரிகளை சேகரித்து, ஒரு கிளாஸ் கொதிக்கும் நீரை ஊற்றவும். சுமார் 3 நிமிடங்கள் தண்ணீர் குளியலில் வைக்கவும். பின்னர் மருந்தை சுமார் அரை மணி நேரம் வலியுறுத்தவும். காலை, மதிய உணவு, மாலை 15 கிராம் குடிக்கவும்.
 [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 33 ], [ 34 ], [ 35 ], [ 36 ]
மூலிகை சிகிச்சை
பின்வரும் மூலிகைகளைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது: கொட்டும் தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி, வெள்ளை அகாசியா, ஹேசல்நட், காமன் ஹாப்ஸ்.
தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி உட்செலுத்துதல். தயாரிக்கும் முறை பின்வருமாறு: 1 தேக்கரண்டி தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி இலைகள் + 250 மில்லி கொதிக்கும் நீர். கஷாயத்தை அரை மணி நேரம் காய்ச்ச விடவும். பின்னர் வடிகட்டி கொள்ளவும். காலை, மதியம் மற்றும் மாலை 60-70 மில்லி குடிக்கவும்.
வெள்ளை அகாசியா வெளிப்புறமாக ஆல்கஹால் டிஞ்சர் வடிவில் பயன்படுத்தப்படுகிறது. தயாரிக்கும் முறை: 60 கிராம் அகாசியா பூக்களை ஒரு கிளாஸ் ஓட்காவுடன் ஊற்றி 7 நாட்களுக்கு உட்செலுத்த வேண்டும். அதன் பிறகு, தலையின் பின்புறத்தில் உள்ள நரம்புகள் மற்றும் தமனிகளின் வீக்கமடைந்த பகுதிகளில் தேய்க்கவும்.
ஹேசல்நட் ஒரு உட்செலுத்துதல் வடிவில் பயன்படுத்தப்படுகிறது. பட்டை மற்றும் இலைகள் பயன்படுத்தப்படுகின்றன. உட்செலுத்தலைத் தயாரிக்க, 15 கிராம் இறுதியாக நறுக்கிய அல்லது துருவிய இலைகள் மற்றும் பட்டைகளை ஒரு கிளாஸ் கொதிக்கும் நீரில் ஊற்றவும். பின்னர் ஒரு கொதி நிலைக்கு சூடாக்கவும். ஒரு மணி நேரம் காய்ச்ச விடவும். பின்னர் வடிகட்டவும். அரை கிளாஸை ஒரு நாளைக்கு 2 முறை வாய்வழியாக எடுத்துக் கொள்ளுங்கள்.
ஹாப் கூம்புகள் ஒரு காபி தண்ணீராகப் பயன்படுத்தப்படுகின்றன. கூம்புகள் நசுக்கப்படுகின்றன. 15-30 கிராம் கூம்புகளை 250 மில்லி கொதிக்கும் நீரில் ஊற்றி, தண்ணீர் குளியல் ஒன்றில் 15 நிமிடங்கள் சூடாக்கி, வடிகட்ட வேண்டும். 125 மி.கி. ஒரு நாளைக்கு மூன்று முறை குடிக்கவும்.
பேசிலர் தமனி த்ரோம்போசிஸுக்கு ஹோமியோபதி
பேசிலார் தமனி த்ரோம்போசிஸுக்கு ஹோமியோபதி வைத்தியம் இரத்த நாளங்களை சுத்தப்படுத்தவும், இரத்தத்தை மெலிதாக்கவும், நச்சுகளை அகற்றவும், இரத்த உறைவு உருவாவதைத் தடுக்கவும் பயன்படுத்தப்படுகிறது. பக்க விளைவுகள் மிகவும் அரிதானவை என்பதால், இந்த முறை பயனுள்ளதாகவும் ஒப்பீட்டளவில் பாதுகாப்பானதாகவும் இருக்கிறது.
அதிகப்படியான அளவு குமட்டல், வாந்தி, தலைச்சுற்றல், மயக்கம் போன்றவற்றை ஏற்படுத்தக்கூடும். முன்னெச்சரிக்கைகள் - த்ரோம்போசிஸின் பிற்பகுதியில், அறுவை சிகிச்சைக்குப் பிறகு (சிக்கலான சிகிச்சையில் மருத்துவர் இந்த மருந்துகளைச் சேர்க்கவில்லை என்றால்) மருத்துவரிடம் முன் ஆலோசனை இல்லாமல் எடுத்துக்கொள்ள வேண்டாம்.
பின்வரும் வைத்தியங்கள் பரிந்துரைக்கப்படுகின்றன:
முமியோ. முமியோவை உட்புறமாகப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது (மத்திய ஆசிய மலைகளின் தைலம்). உணவுக்கு முன் ஒரு நாளைக்கு 2 முறை 0.2 கிராம் வாய்வழியாக எடுத்துக் கொள்ளுங்கள். 10 நாட்களுக்கு 2-3 படிப்புகளை நடத்துங்கள். படிப்புகளுக்கு இடையிலான இடைவெளிகள் 5-10 நாட்கள் ஆகும்.
மூலிகை சேகரிப்பு "அல்தாய் பூங்கொத்து". தயாரிக்க, பின்வரும் பொருட்களை எடுத்துக் கொள்ளுங்கள்:
- பெர்ஜீனியா க்ராசிஃபோலியா (கருப்பு இலைகள்) - 2 பாகங்கள்
- தங்க வேர் - 1 பகுதி
- மறக்கப்பட்ட கோபீச்னிக் - பகுதி 1
- லிங்கன்பெர்ரி இலைகள் - 1 பகுதி
- புளுபெர்ரி இலைகள் - 1 பகுதி
- இவான் டீ இலைகள் - 1 பகுதி
- திராட்சை வத்தல் இலைகள் - 1 இலை
- மலை தைம் - 0.5 பாகங்கள்.
30-45 கிராம் பொருளை தயாரிக்க, 1000 மில்லி கொதிக்கும் நீரை ஊற்றி, 20-30 நிமிடங்கள் காய்ச்ச விடவும். ஒரு நாளைக்கு 400-600 மில்லி குடிக்கவும்.
நீங்கள் தேன் சேர்க்கலாம்.
சீன மாக்னோலியா கொடியின் சாறு. ஒரு கிளாஸ் தேநீருக்கு 15 கிராம் வாய்வழியாக இரண்டு அல்லது மூன்று முறை எடுத்துக் கொள்ளுங்கள்.
இரத்தக்கறை படிந்த சிவப்பு ஹாவ்தோர்ன் சாறு. உணவுக்கு அரை மணி நேரத்திற்கு முன், காலை மற்றும் படுக்கைக்கு முன் 30 கிராம் வாய்வழியாக எடுத்துக் கொள்ளுங்கள்.
தடுப்பு
பேசிலர் தமனி த்ரோம்போசிஸைத் தடுக்கலாம், எனவே இந்த நோய்க்கான தடுப்பு நடவடிக்கைகளைப் பின்பற்றுவது அவசியம். த்ரோம்போசிஸைத் தடுக்க, உணவுமுறை மற்றும் சரியான ஊட்டச்சத்தை பின்பற்றுவது அவசியம். கொழுப்பு, கொழுப்பு அமிலங்கள் கொண்ட கொழுப்பு, வறுத்த உணவுகளை குறைவாக சாப்பிடுவது அவசியம். துரித உணவை உண்ண முடியாது. கடல் உணவுகள், பூண்டு, பெர்ரி, சிட்ரஸ் பழங்களை அதிகமாக சாப்பிடுவது அவசியம். உங்கள் உணவில் அதிக காய்கறிகளை, குறிப்பாக தக்காளி, இனிப்பு மிளகுத்தூள் ஆகியவற்றைச் சேர்க்க வேண்டும்.
நீங்கள் குறைவாக உப்பு உட்கொள்ள வேண்டும்.
கெட்ட பழக்கங்களை விட்டுவிட வேண்டும். புகைபிடித்தல் மற்றும் மது அருந்துதல் நோயை அதிகப்படுத்துகிறது.
வழக்கமான உடல் செயல்பாடு ஒரு பழக்கமாக மாற வேண்டும். உடல் சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும்.
இரத்த அழுத்தத்தை தொடர்ந்து கண்காணிப்பது அவசியம். நீங்கள் நீண்ட நேரம் சங்கடமான நிலையில் அமர முடியாது.
நீச்சலும் பயனுள்ளதாக இருக்கும். வாரத்திற்கு இரண்டு முறையாவது நீச்சல் குளத்திற்குச் செல்ல வேண்டும்.
அவ்வப்போது தடுப்பு பரிசோதனைகள் மற்றும் தடுப்பு சிகிச்சை படிப்புகளை நடத்துவது அவசியம்.
 [ 37 ]
[ 37 ]
முன்அறிவிப்பு
பெரும்பாலான சந்தர்ப்பங்களில் முன்கணிப்பு சாதகமற்றதாகவே உள்ளது. சரியான சிகிச்சை, சிக்கலான சிகிச்சை மற்றும் சரியான நேரத்தில் நோயறிதலுடன், மருத்துவரின் அனைத்து பரிந்துரைகளும் பின்பற்றப்பட்டால் மட்டுமே இது சாதகமாக இருக்கும்.
சரியான சிகிச்சை இல்லாமல், சாதகமான முன்கணிப்பை எதிர்பார்க்க வேண்டாம். நோயாளியின் நிலை தொடர்ந்து மோசமடையும். இஸ்கிமிக் தாக்குதல்கள் ஏற்படக்கூடும், இது ஒவ்வொரு நாளும் அடிக்கடி நிகழும். இறுதியில், பக்கவாதம் மற்றும் டிஸ்கர்குலேட்டரி என்செபலோபதி உருவாகின்றன, இது மீளமுடியாத மூளை சேதத்தில் முடிகிறது.

