
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
மனித பாப்பிலோமா வைரஸால் ஏற்படும் அறிகுறிகள் மற்றும் நோய்கள்
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
HPV இன் அறிகுறிகள் தூண்டும் காரணிகளைப் பொறுத்தது, அதாவது, பாப்பிலோமாடோசிஸுக்கு ஒரு மருத்துவ படம் கூட இல்லை. குழந்தைகள் மற்றும் பலவீனமான நோயெதிர்ப்பு அமைப்பு உள்ளவர்களில், நோயின் அறிகுறிகளின் தோற்றம் மற்றவர்களை விட மிக அதிகமாக உள்ளது.
ஆனால் கிட்டத்தட்ட அனைத்து பாதிக்கப்பட்ட மக்களும் அனுபவிக்கும் பல அறிகுறிகள் உள்ளன:
- தோல் மற்றும் சளி சவ்வுகளில் மருக்கள் மற்றும் பாப்பிலோமாட்டஸ் வளர்ச்சிகள் உருவாகுதல்.
- திசுக்களின் சிவத்தல், எரிதல், எரிச்சல் மற்றும் அரிப்பு.
- பிறப்புறுப்புப் புண்களுடன் சிறுநீர் கழித்தல் மற்றும் உடலுறவின் போது ஏற்படும் அசௌகரியம்.
பெரும்பாலும், நியோபிளாம்கள் பின்வரும் உள்ளூர்மயமாக்கலைக் கொண்டுள்ளன:
- உள்ளங்கைகள் மற்றும் கால்களின் தோல்.
- பிறப்புறுப்புகள் மற்றும் ஆசனவாய்ப் பகுதி.
- வாய்வழி குழி.
- கழுத்து மற்றும் தோள்கள்.
குறிப்பாக கடுமையான சந்தர்ப்பங்களில், தொற்று கருப்பை வாய், சிறுநீர்ப்பை மற்றும் யோனியில் உருவாகிறது. சப்ளினிக்கல் வடிவங்கள் எண்டோஃபைடிக் வளர்ச்சிக்கு ஆளாகக்கூடிய பாப்பிலோமாக்களின் தோற்றத்துடன் ஏற்படுகின்றன. பல நோயாளிகள் நோயின் ஆரம்ப கட்டங்களுக்கு உரிய கவனம் செலுத்துவதில்லை, இது நியோபிளாம்களின் வீரியம் மிக்க தன்மைக்கு வழிவகுக்கிறது.
மனோதத்துவவியல்
பலவீனமான நோயெதிர்ப்பு அமைப்புடன் இணைந்த உளவியல் காரணிகள் HPV இன் மனோதத்துவவியல் ஆகும். மருத்துவ புள்ளிவிவரங்களின்படி, 80% மக்கள் HPV வைரஸைக் கொண்டுள்ளனர். அதே நேரத்தில், நோய்த்தொற்றின் அடைகாக்கும் காலம் வெவ்வேறு நோயாளிகளில் மாறுபடும் என்பது குறிப்பிடத்தக்கது. சிலவற்றில், தொற்றுக்குப் பிறகு ஒரு மாதத்திற்குப் பிறகு நியோபிளாம்கள் தோன்றும், மற்றவர்கள் தங்கள் வாழ்நாள் முழுவதும் தொற்றுடன் வாழலாம்.
- சில நேரங்களில் மருக்கள் அறுவை சிகிச்சை மூலம் அகற்றப்பட்ட பிறகு மீண்டும் தோன்றும். இந்த நிலையில், அவை மீண்டும் தோன்றும் செயல்முறை மனோதத்துவமானது. இது தொற்று உளவியல் சிக்கல்களுடன், அதாவது உடலின் கரிம கோளாறுகளுடன் நெருக்கமாக தொடர்புடையது என்பதைக் குறிக்கிறது.
- மனோதத்துவவியலின் மற்றொரு உதாரணம் பாப்பிலோமாடோசிஸின் உள்ளூர்மயமாக்கல் ஆகும். தோல் மற்றும் சளி சவ்வுகளின் சிதைவை ஏற்படுத்தும் பிரச்சினைகள் ஏற்படுவதை உடல் எச்சரிக்கிறது என்பதன் மூலம் விஞ்ஞானிகள் இதை விளக்குகிறார்கள்.
- உளவியலாளர்கள், சமீபத்தில் கடுமையான மன அழுத்தம் அல்லது வெறுப்பை அனுபவித்தவர்களில் HPV அதிகமாகக் காணப்படுகிறது என்று கூறுகின்றனர். உளவியல் நோய்களுக்கு பரம்பரை முன்கணிப்பு உள்ளவர்களும் தொற்றுநோய்க்கு ஆளாக நேரிடும்.
பாப்பிலோமாடோசிஸின் மனோதத்துவ சிகிச்சைக்கு ஒரு விரிவான அணுகுமுறை தேவைப்படுகிறது. சிகிச்சையில் ஒரு மனநல மருத்துவருடன் தொடர்புகொள்வது மற்றும் மருந்து சிகிச்சையின் படிப்பு ஆகியவை அடங்கும். நோயாளிகளுக்கு ஆண்டிடிரஸண்ட்ஸ் மற்றும் மயக்க மருந்துகள் பரிந்துரைக்கப்படுகின்றன, அவை பதட்டம் மற்றும் மனச்சோர்வைக் குறைக்க உதவுகின்றன. குறிப்பாக கடுமையான சந்தர்ப்பங்களில், அமைதிப்படுத்திகள் பயன்படுத்தப்படுகின்றன, ஏனெனில் அவை அச்சங்களை நீக்குகின்றன, மயக்கத்தை ஏற்படுத்தாது மற்றும் தன்னியக்க நரம்பு மண்டலத்தின் செயல்பாட்டை மீட்டெடுக்கின்றன.
நோயாளியின் மன அழுத்தம் மற்றும் பிற எதிர்மறை உளவியல் காரணிகளை எதிர்க்கும் திறனைப் பொறுத்து மீட்புக்கான முன்கணிப்பு சார்ந்துள்ளது.
பெண்களில் மனித பாப்பிலோமா வைரஸ்
பெண்களின் உடலில் பாப்பிலோமாக்கள் மற்றும் மருக்கள் போன்ற பல்வேறு தோல் வளர்ச்சிகள் தோன்றுவது பாப்பிலோமா வைரஸால் பாதிக்கப்பட்டிருப்பதைக் குறிக்கிறது. தொற்று வெவ்வேறு வழிகளில் ஏற்படுகிறது, வைரஸ் படையெடுப்பின் முக்கிய வழி நோய்வாய்ப்பட்ட நபருடனான பாலியல் தொடர்பு ஆகும். தாயிடமிருந்து குழந்தைக்கு அல்லது வீட்டு தொடர்பு மூலம் பரவுதல் சாத்தியமாகும்.
ஒரு தொற்று ஆரோக்கியமான உயிரினத்திற்குள் நுழையும் போது, அது நீண்ட காலத்திற்கு செயலற்ற நிலையில் இருக்கும். சில காரணிகளுக்கு ஆளாகும்போது, அது விழித்தெழுந்து நோயெதிர்ப்பு மண்டலத்தைத் தாக்குகிறது. பெண்களில், பின்வரும் HPV ஆபத்து காரணிகள் அடையாளம் காணப்படுகின்றன:
- ஆரம்பகால பாலியல் செயல்பாடு.
- பாலியல் கூட்டாளிகளின் அடிக்கடி மாற்றம்.
- அடிக்கடி கருக்கலைப்புகள்.
- தீய பழக்கங்கள்.
- குறைக்கப்பட்ட நோய் எதிர்ப்பு சக்தி.
- பாதுகாப்பற்ற உடலுறவு.
- வளர்சிதை மாற்றக் கோளாறுகள்.
- இரைப்பை அழற்சி மற்றும் மைக்ரோஃப்ளோரா சமநிலையின்மையுடன் கூடிய பிற இரைப்பை குடல் நோய்கள்.
- மகளிர் மருத்துவ பிரச்சினைகள்.
- அதிக ஈரப்பதம் உள்ள நீச்சல் குளங்கள், சானாக்கள், குளியல் தொட்டிகள் மற்றும் பிற பொது இடங்களுக்கு அடிக்கடி வருகை தருதல்.
நோய்த்தொற்றின் அறிகுறிகள், உள்ளூர்மயமாக்கல் மற்றும் தோல் குறைபாடுகளின் வடிவம் பாப்பிலோமாடோசிஸின் மரபணு வகையைப் பொறுத்தது. பெரும்பாலும், பெண்கள் நோயின் பின்வரும் வெளிப்பாடுகளை அனுபவிக்கிறார்கள்:
- கூர்மையான காண்டிலோமாக்கள் (பிறப்புறுப்பு மருக்கள்) - பிறப்புறுப்புகளில் தோன்றும், அரிப்பு, எரியும், பாதிக்கப்பட்ட திசுக்கள் மற்றும் சளி சவ்வுகளின் எரிச்சல் ஆகியவற்றுடன்.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்பது அதிக ஆபத்துள்ள HPV வைரஸால் ஏற்படும் ஒரு முன்கூட்டிய நிலை.
- கர்ப்பப்பை வாயின் தட்டையான காண்டிலோமாக்கள் வைரஸின் மிகவும் ஆபத்தான வெளிப்பாடாகும், இது உறுப்பின் எபிடெலியல் செல்களில் நோயியல் மாற்றங்களுக்கு வழிவகுக்கிறது.
- கர்ப்பப்பை வாய்ப் புற்றுநோய் என்பது ஒரு தொற்றுநோயின் வீரியம் மிக்க மாற்றமாகும், பெரும்பாலும் மரபணு வகைகள் 16 மற்றும் 18 ஆகும்.
- பிளான்டார் மருக்கள் என்பது மேல்தோலின் அதிகரித்த வளர்ச்சியால் ஏற்படும் பாதங்களில் ஏற்படும் வலிமிகுந்த வளர்ச்சியாகும்.
பிறப்புறுப்புகளுக்கு சேதம் ஏற்படுவதற்கான முக்கிய அறிகுறிகள்:
- அரிப்பு மற்றும் எரியும்.
- வித்தியாசமான வெளியேற்றம்.
- வலிமிகுந்த சிறுநீர் கழித்தல்.
- உடலுறவின் போது அசௌகரியம்.
- காண்டிலோமாடோசிஸ்.
இனப்பெருக்க அமைப்பின் அழற்சி புண்களின் பின்னணியில் பெரும்பாலும் தொற்று கவனிக்கப்படாமல் போகும்: வல்வோவஜினிடிஸ், அரிப்புகள், முதலியன. மேலும் பெரும்பாலும் HPV மற்ற STI களுடன் ஏற்படுகிறது: ஹெர்பெஸ், சிபிலிஸ், கிளமிடியா.
தொற்றுநோயைக் கண்டறிய ஆய்வக மற்றும் கருவி முறைகளின் தொகுப்பு பயன்படுத்தப்படுகிறது. சிகிச்சையில் உள்ளூர் சிகிச்சை, அதாவது மாற்றப்பட்ட திசுக்களை அகற்றுதல் மற்றும் வைரஸ் தடுப்பு மருந்துகளின் படிப்பு ஆகியவை அடங்கும். வைட்டமின்கள் மற்றும் இம்யூனோமோடூலேட்டர்கள் மூலம் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துவதில் குறிப்பாக கவனம் செலுத்தப்படுகிறது.
மனித பாப்பிலோமா வைரஸ் மற்றும் மலட்டுத்தன்மை
மருத்துவ புள்ளிவிவரங்களின்படி, மனித பாப்பிலோமா வைரஸ் 30 வயதிற்குப் பிறகு பெண்களில் பெரும்பாலும் கண்டறியப்படுகிறது. இந்த நிலையில், வைரஸ் மருத்துவ ரீதியாக தன்னை வெளிப்படுத்தாததால், நோயாளி தொற்றுநோயை சந்தேகிக்காமல் இருக்கலாம். பல பெண்கள் கர்ப்பமாக இருக்க இயலாமை காரணமாக மகளிர் மருத்துவ பரிசோதனையின் போது இந்த சிக்கலைக் கண்டுபிடிக்கின்றனர்.
HPV காரணமாக ஏற்படும் கருவுறாமை பெரும்பாலும் கருப்பை வாய் மற்றும் இனப்பெருக்க அமைப்பின் பிற உறுப்புகளைப் பாதிக்கும் வைரஸுடன் தொடர்புடையது. நோயின் அறிகுறியற்ற போக்கின் காரணமாக, அதன் நோயறிதல் மற்றும் சிகிச்சையானது மேம்பட்ட நிலைகளில் மேற்கொள்ளப்படுகிறது, இது கருத்தரிக்கும் திறனை பூஜ்ஜியமாகக் குறைக்கிறது.
வழக்கமான மகளிர் மருத்துவ பரிசோதனைகள், அதாவது உயர்தர மற்றும் சரியான நேரத்தில் நோயறிதல்கள், ஆரம்ப கட்டத்திலேயே பிரச்சனையை அடையாளம் காண அனுமதிக்கின்றன. இதற்கு நன்றி, ஒரு பெண் கர்ப்பமாகி ஆரோக்கியமான குழந்தைகளைப் பெற அனுமதிக்கும் மிகவும் பயனுள்ள சிகிச்சை நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன.
கர்ப்ப காலத்தில் மனித பாப்பிலோமா வைரஸ்
கர்ப்பிணிப் பெண்களுக்கு பாப்பிலோமாடோசிஸ் மிகவும் ஆபத்தானது. கருப்பையக வளர்ச்சியின் போது அல்லது பிரசவத்தின் போது பிறக்காத குழந்தைக்கு தொற்று பரவும் அதிக ஆபத்து காரணமாக இந்த ஆபத்து ஏற்படுகிறது. கர்ப்ப காலத்தில் சுமார் 25% பெண்கள் HPV நோயை எதிர்கொள்வதாக ஆய்வுகள் குறிப்பிடுகின்றன. இந்த விஷயத்தில், வைரஸின் செயல்படுத்தல் கர்ப்பம் காரணமாக உடலின் மறுசீரமைப்புடன் நேரடியாக தொடர்புடையது.
உடலில் உடலியல் மற்றும் இயற்பியல்-வேதியியல் செயல்முறைகளின் சீர்குலைவுடன் இணைந்து பலவீனமான நோயெதிர்ப்பு அமைப்பு வைரஸ் தன்னை வெளிப்படுத்தத் தொடங்குகிறது. அதாவது, கர்ப்பம் என்பது பிரச்சினையின் வளர்ச்சிக்கு உகந்த நிலை. இந்த நோய் தோல் மற்றும் சளி சவ்வுகளில் பாப்பிலோமாட்டஸ் மற்றும் காண்டிலோமாட்டஸ் வளர்ச்சிகளாக வெளிப்படுகிறது. அதே நேரத்தில், நியோபிளாம்களின் உள்ளூர்மயமாக்கல் மிகவும் வேறுபட்டது, அவை பிறப்புறுப்புகளில், பெரியனல் மற்றும் பெரியோர்பிட்டல் பகுதியில், முகம், கழுத்து, பாதங்கள் மற்றும் உடலின் பிற பகுதிகளில் ஏற்படுகின்றன.
கர்ப்ப திட்டமிடல் கட்டத்தில், அனைத்து பெண்களும் மனித பாப்பிலோமா வைரஸ் இருக்கிறதா என்று பரிசோதனை செய்ய வேண்டும். அது கண்டறியப்பட்டால், குழந்தையைப் பெற அவசரப்பட வேண்டாம் என்றும், முதலில் தொற்றுநோயை குணப்படுத்த வேண்டும் என்றும் மருத்துவர்கள் பரிந்துரைக்கின்றனர். கர்ப்ப காலத்தில் சிகிச்சை 28 வது வாரத்திற்குப் பிறகு மேற்கொள்ளப்படுகிறது, அப்போது குழந்தையின் அனைத்து உறுப்புகளும் உருவாகி, பயன்படுத்தப்படும் மருந்துகளின் விளைவுகளால் சேதமடையாது. பிறப்புறுப்பில் காண்டிலோமாக்கள் உள்ள பெண்கள் இயற்கையான பிரசவம் செய்ய பரிந்துரைக்கப்படுவதில்லை, ஏனெனில் பிறப்புறுப்புப் பாதை வழியாகச் செல்லும்போது குழந்தைக்கு தொற்று ஏற்படும் அபாயம் உள்ளது.
ஆண்களில் மனித பாப்பிலோமா வைரஸ்
ஆண்கள் HPV இன் முக்கிய கேரியர்கள், மேலும் பெண்களை விட தொற்று அவர்களுக்கு குறைவான ஆபத்தானது. இருப்பினும், சில மரபணு வகைகள் சரியான நேரத்தில் கண்டறியப்பட்டு சிகிச்சையளிக்கப்படாவிட்டால் உடலில் வீரியம் மிக்க செயல்முறைகளை ஏற்படுத்தும்.
பாப்பிலோமாடோசிஸின் ஒரு சிறப்பு அம்சம் என்னவென்றால், அது நீண்ட காலத்திற்கு தன்னை வெளிப்படுத்தாமல் இருக்கலாம். தொற்று பின்வரும் வழிகளில் ஏற்படுகிறது:
- வைரஸ் கேரியருடன் பாதுகாப்பற்ற உடலுறவு.
- நோய்வாய்ப்பட்ட ஒருவரிடமிருந்து ஆரோக்கியமான ஒருவருக்கு இரத்தமாற்றம்.
- மலட்டுத்தன்மையற்ற மருத்துவ கருவிகளைப் பயன்படுத்துதல்.
- பொதுவான வீட்டு மற்றும் தனிப்பட்ட சுகாதாரப் பொருட்களின் பயன்பாடு.
- தீய பழக்கங்கள்.
மனித பாப்பிலோமா வைரஸ் காற்றின் மூலம் பரவுவதில்லை, தொடர்பு அல்லது பாலியல் தொடர்பு மூலம் மட்டுமே பரவுகிறது. நோய் எதிர்ப்பு சக்தி பலவீனமடையும் போது நோய்த்தொற்றின் அறிகுறிகள் தங்களை வெளிப்படுத்துகின்றன. பெரும்பாலான ஆண்கள் நோயின் பின்வரும் அறிகுறிகளை அனுபவிக்கிறார்கள்:
- மருக்கள் என்பது வெவ்வேறு இடங்களில் அமைந்துள்ள வளர்ச்சிகள்; அவை தோலிலும் சளி சவ்வுகளிலும் தோன்றும்.
- பாப்பிலோமாக்கள் HPV இன் தெளிவான அறிகுறியாகும். வளர்ச்சிகள் மென்மையானவை, வெவ்வேறு வடிவங்கள், வண்ணங்கள் மற்றும் அளவுகளில் இருக்கும்.
- காண்டிலோமாக்கள் மருக்கள் போலவே இருக்கின்றன, ஆனால் கூர்மையான வடிவத்தைக் கொண்டுள்ளன மற்றும் பிறப்புறுப்புகளின் சளி சவ்வுகளில் இடமளிக்கப்படுகின்றன.
- பப்புலோசிஸ் என்பது பல்வேறு நிறங்கள் மற்றும் அளவுகளில் உள்ள மருக்கள் பரவலாக ஏற்படுவதாகும். வளர்ச்சிகளில் காயம் ஏற்படும் அபாயம் மற்றும் அவற்றின் வீரியம் மிக்க தன்மை காரணமாக இந்த நோய் ஆபத்தானது.
பெரும்பாலான சந்தர்ப்பங்களில், தோல் புண்கள் தோன்றிய பிறகு சிகிச்சை தொடங்குகிறது. புள்ளிவிவரங்களின்படி, 10 ஆண்களில் 9 பேரில், நோயெதிர்ப்பு அமைப்பு வைரஸை அடக்குகிறது, எனவே சிகிச்சை தேவையில்லை. ஆனால் பாதிக்கப்பட்டவர்களில் 10% பேரில், தொற்று நாள்பட்டதாகி, நோயியல் புற்றுநோயியல் செயல்முறைகளுக்கு வழிவகுக்கிறது.
HPV சிகிச்சையானது தோல் மாற்றங்களை அறுவை சிகிச்சை மூலம் அகற்றுதல் மற்றும் நோய்க்கிருமியின் மருந்து சிகிச்சையாகக் குறைக்கப்படுகிறது. வைட்டமின் தயாரிப்புகள் மற்றும் சீரான உணவு மூலம் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துவதும் பரிந்துரைக்கப்படுகிறது.
உதடுகளில் மனித பாப்பிலோமா வைரஸ்
முகத்தில், குறிப்பாக உதடுகளில் ஏதேனும் கட்டிகள் தோன்றுவது குறிப்பிடத்தக்க அழகியல் அசௌகரியத்தையும் உளவியல் சிக்கல்களையும் ஏற்படுத்துகிறது. மருக்கள் மற்றும் பாப்பிலோமாக்கள் மனித பாப்பிலோமா வைரஸால் தொற்றுநோயைக் குறிக்கின்றன. இந்த நோய்க்கிருமியுடன் தொற்று பின்வரும் வழிகளில் சாத்தியமாகும்:
- பாதுகாப்பற்ற பாலியல் தொடர்பு.
- வீட்டில் தொற்று ஏற்படுதல்.
- கருப்பையக தொற்று அல்லது பிரசவத்தின் போது.
வளர்ச்சிகள் உதடுகளின் புலப்படும் மேற்பரப்பிலும், உட்புற சளி சவ்வுகளிலும் உள்ளூர்மயமாக்கப்படுகின்றன. அவற்றின் தோற்றம் வைரஸின் செயல்பாட்டோடு தொடர்புடையது, இது நீண்ட காலத்திற்கு அடக்கப்பட்ட நிலையில் இருக்கும். பலவீனமான நோய் எதிர்ப்பு சக்தி, வைட்டமின் குறைபாடு, கெட்ட பழக்கங்கள், கர்ப்பம், மோசமான ஊட்டச்சத்து, நாள்பட்ட நோய்கள் மற்றும் தனிப்பட்ட சுகாதாரத்தை கடைபிடிக்கத் தவறுதல் ஆகியவற்றால் நோயின் வளர்ச்சி எளிதாக்கப்படுகிறது.
உதட்டில் ஒரு பாப்பிலோமா தோன்றினால், மற்ற வளர்ச்சிகளைத் தேடி தோல் மற்றும் சளி சவ்வுகளை கவனமாக பரிசோதிக்க வேண்டும். அவற்றின் காயம் கடுமையான இரத்தப்போக்கை ஏற்படுத்துகிறது மற்றும் தொற்று அபாயத்தை அதிகரிக்கிறது, இது குறைபாட்டை ஒரு வீரியம் மிக்க கட்டியாக மாற்றுவதற்கு பங்களிக்கிறது.
உடலில் உள்ள வைரஸை அடக்குவதற்கும் அழகுசாதனப் பிரச்சினையை நீக்குவதற்கும் சிகிச்சை மேற்கொள்ளப்படுகிறது. நோயாளிகளுக்கு ஆன்டிவைரல் மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்தும் முகவர்கள் பரிந்துரைக்கப்படுகின்றன. லேசர், எலக்ட்ரோகோகுலேஷன், கிரையோடெஸ்ட்ரக்ஷன் மற்றும் பிற அறுவை சிகிச்சை முறைகளின் உதவியுடன் வளர்ச்சிகளை அகற்றுதல் நிகழ்கிறது.
வாயில், நாக்கில் மனித பாப்பிலோமா வைரஸ்
வாய்வழி குழி என்பது பாப்பிலோமாடோசிஸின் பொதுவான உள்ளூர்மயமாக்கலாகும். வளர்ச்சிகள் நாக்கில் மட்டுமல்ல, வாயின் சளி சவ்வுகளிலும் ஏற்படலாம். அவை டியூபர்கிள்ஸ் மற்றும் நீளமான செயல்முறைகளின் வடிவத்தில் இருக்கும். பெரும்பாலும் அவை கடினமான அண்ணம், நுனி, பக்கவாட்டு மேற்பரப்பு மற்றும் நாக்கின் பின்புறம், துணை மொழிப் பகுதியில் உருவாகின்றன. இத்தகைய தோல் குறைபாடுகளின் தனித்தன்மை அவற்றின் காயத்தின் அதிகரித்த ஆபத்து ஆகும்.
பாப்பிலோமாக்களின் தோற்றம் நோய்த்தொற்றின் 1, 2, 3, 16 மற்றும் 18 மரபணு வகைகளுடன் தொடர்புடையது. வைரஸ் பல வழிகளில் உடலில் நுழைகிறது: மைக்ரோட்ராமா, பாதுகாப்பற்ற வாய்வழி செக்ஸ் அல்லது பாதிக்கப்பட்ட நபரின் தனிப்பட்ட சுகாதாரப் பொருட்களைப் பயன்படுத்துதல். அடிக்கடி மன அழுத்தம், மோசமான ஊட்டச்சத்து மற்றும் நாள்பட்ட நோய்கள் ஆகியவை HPV க்கு பங்களிக்கின்றன.
பெரும்பாலும், பெண்கள் மற்றும் குழந்தைகள் இந்த பிரச்சனையை எதிர்கொள்கின்றனர், ஆனால் ஆண்களின் தொற்று வழக்குகள் உள்ளன. வாய்வழி குழியில் HPV இன் அம்சங்கள் மற்றும் வளர்ச்சியின் முக்கிய உள்ளூர்மயமாக்கலைக் கருத்தில் கொள்வோம்:
- மருக்கள் என்பது தெளிவாக வரையறுக்கப்பட்ட மற்றும் சற்று உயர்ந்த எல்லைகளைக் கொண்ட தட்டையான வட்டமான டியூபர்கிள் வடிவத்தில் மாற்றப்பட்ட திசுக்களாகும். அவை ஆரோக்கியமான திசுக்களை விட அடர் நிறத்தைக் கொண்டுள்ளன. அவை நாக்கின் வேரிலும் பின்புறத்திலும் அமைந்திருக்கும், விட்டம் 2 செ.மீ க்கும் அதிகமாக இருக்கும். ஒரு விதியாக, அவை குறிப்பிடத்தக்க அசௌகரியத்தை ஏற்படுத்தாது, ஆனால் காயத்தின் ஆபத்து காரணமாக இன்னும் அகற்றப்பட வேண்டியிருக்கும்.
- காண்டிலோமாக்கள் என்பது பெரும்பாலும் நாக்கின் கீழ் அல்லது நாக்கில் தோன்றும் கூர்மையான வளர்ச்சியாகும். அவற்றின் நிகழ்வு உள்நாட்டு அல்லது பாலியல் தொற்றுடன் தொடர்புடையது. சரியான நேரத்தில் சிகிச்சை இல்லாமல், அவை பூஞ்சை தொற்றால் சிக்கலாகின்றன, இது வலிமிகுந்த நிலையை மோசமாக்குகிறது.
- நாக்கின் கீழ்ப்பகுதி - நாக்கின் மேற்பரப்பில் தொங்கும் மெல்லிய நூல்கள் வடிவில் வளர்ச்சிகள் நாக்கின் கீழ் உருவாகின்றன. நியோபிளாஸின் அளவு 15-30 மிமீ ஆகும். அதிக எண்ணிக்கையிலான இரத்த நாளங்கள் மற்றும் உண்ணும் செயல்பாட்டில் தீவிரமாக பங்கேற்பதால், அவை எளிதில் காயமடைகின்றன, இதனால் கடுமையான வலி, இரத்தப்போக்கு மற்றும் தொற்று ஏற்படுகிறது.
- இந்த பகுதியில் வானம் போன்ற பெரிய தட்டையான பாப்பிலோமாக்கள் வளரும். அவை ஆரோக்கியமான சளி சவ்வுகளிலிருந்து நடைமுறையில் வேறுபடுத்த முடியாதவை, ஆனால் சற்று உயர்ந்து, மெல்லிய கட்டி போன்ற தோற்றத்தைக் கொண்டுள்ளன. அவை வளரும்போது, அவை டான்சில்ஸ் மற்றும் குரல்வளையைப் பாதிக்கலாம். அவை குழந்தைகள் மற்றும் வயதானவர்களிடம் காணப்படுகின்றன.
- ஈறுகள் - பார்வைக்கு எட்டாத இடத்தில் அமைந்துள்ளதால், அவற்றைக் கண்டறிவது கடினம். பெரும்பாலும், பல் மருத்துவரைப் பார்க்கும்போது அவை கண்டறியப்படுகின்றன. பாப்பிலோமாக்களின் அளவு 15 மி.மீ.க்கு மேல் இருக்கலாம். அவற்றின் உருவாக்கம் பற்கள் மற்றும் ஈறுகளின் நோய்கள், சங்கடமான பற்கள் ஆகியவற்றுடன் நேரடியாக தொடர்புடையது.
- கன்னத்தின் உள் பக்கம் - குறைபாடு ஒரு கிழங்கு கட்டி அல்லது ஃபிலிஃபார்ம் உருவாக்கம் வடிவில் இருக்கலாம். பிந்தையது குழந்தைகளில் மிகவும் பொதுவானது. இந்த உள்ளூர்மயமாக்கலில் HPV இன் தோற்றம் பல் துலக்குதல், பற்கள், பிரேஸ்கள், பிளவுகள் ஆகியவற்றைப் பயன்படுத்தும் போது கன்னங்களின் சளி சவ்வின் நிலையான மைக்ரோட்ராமாக்களுடன் தொடர்புடையது.
சிகிச்சை பெரும்பாலும் மருந்துகளால் மேற்கொள்ளப்படுகிறது. நோயாளிகளுக்கு வாய்வழி நிர்வாகத்திற்கான மருந்துகள், வாய்வழி குழியை முழுமையாக சுத்தம் செய்வதற்கான தீர்வுகள் மற்றும் வளர்ச்சிகளில் நேரடியாகப் பயன்படுத்துவதற்கான பொருட்கள் பரிந்துரைக்கப்படுகின்றன. நியோபிளாம்கள் பெரிய அளவுகளைப் பெற்று தொடர்ந்து அதிகரித்து, அசௌகரியத்தை ஏற்படுத்தும் மற்றும் சாதாரண உணவு உட்கொள்ளலை சீர்குலைக்கும் அரிதான சந்தர்ப்பங்களில் அறுவை சிகிச்சை தலையீடு மேற்கொள்ளப்படுகிறது.
தொண்டையில் மனித பாப்பிலோமா வைரஸ்
தொண்டையில் ஏற்படும் பாப்பிலோமாடோசிஸ் என்பது ஓட்டோலரிஞ்ஜாலஜிஸ்ட்டைப் பார்க்க வரும் ஒரு பொதுவான பிரச்சனையாகும். இந்த நியோபிளாசம் பெரும்பாலும் முலைக்காம்பு வடிவத்தைக் கொண்டுள்ளது, தொண்டையின் சளி சவ்வில் அமைந்துள்ளது, இது குறிப்பிடத்தக்க அசௌகரியத்தை ஏற்படுத்துகிறது. அரிதான சந்தர்ப்பங்களில், பல வளர்ச்சிகள் ஏற்படுகின்றன, இது சுவாச செயல்முறையை சிக்கலாக்குகிறது.
பாதிக்கப்பட்ட நபர் பின்வரும் அறிகுறிகளை அனுபவிக்கிறார்:
- விழுங்குவதில் சிரமம்.
- தொண்டையில் ஒரு அந்நியப் பொருள் இருப்பது போன்ற உணர்வு.
- கடுமையான வலி.
- சுவாசிப்பதில் சிரமம்.
பெரும்பாலும், இத்தகைய தீங்கற்ற நியோபிளாம்கள் 2-5 வயது குழந்தைகளிலும், 20-40 வயதுடைய பெண்களிலும் ஏற்படுகின்றன. அவற்றின் தோற்றத்திற்கு முக்கிய காரணம், மோசமான தனிப்பட்ட சுகாதாரம் காரணமாக உடலில் HPV நுழைவதாகும். தொற்று பல்வேறு தொற்று நோய்கள், நாள்பட்ட நோயியல், பாதுகாப்பற்ற உடலுறவு, கெட்ட பழக்கங்கள் மற்றும் சமநிலையற்ற ஊட்டச்சத்து ஆகியவற்றுடனும் தொடர்புடையதாக இருக்கலாம்.
இந்த வளர்ச்சிகள் பிறவியிலேயே இருக்கலாம். கருப்பையில் அல்லது பிரசவத்தின் போது வைரஸ் பரவும் போது, அதே போல் கர்ப்ப காலத்தில் பெண்ணுக்கு வைரஸ் ஹெபடைடிஸ், ரூபெல்லா, கிளமிடியா அல்லது மைக்கோபிளாஸ்மோசிஸ் இருந்தால் இது சாத்தியமாகும்.
நோயறிதல் செயல்பாட்டின் போது, அனுபவமற்ற மருத்துவர்கள் பெரிதாக்கப்பட்ட டான்சில்களுக்கு பாப்பிலோமாக்களை தவறாக எடுத்துக்கொள்கிறார்கள். சிகிச்சையானது மருத்துவ முறைகளின் தொகுப்பைக் கொண்டுள்ளது. வளர்ச்சியை அறுவை சிகிச்சை மூலம் அகற்றுவது கட்டாயமாகும். இது வெளிப்புற அல்லது உள் குரல்வளை முறைகள் மூலம் மேற்கொள்ளப்படுகிறது. நோய் எதிர்ப்பு சக்தியை மேம்படுத்துவதற்கான தடுப்பு நடவடிக்கைகளும் சுட்டிக்காட்டப்படுகின்றன.
பிறப்புறுப்புகளில் மனித பாப்பிலோமா வைரஸ்
கூர்மையான காண்டிலோமாக்கள் HPV நோய்த்தொற்றின் அறிகுறியாகும். அவை பெண்கள் மற்றும் ஆண்கள் இருவரின் பிறப்புறுப்புகளிலும் ஏற்படுகின்றன. பிறப்புறுப்பு மருக்கள் இயற்கையிலேயே தீங்கற்ற கட்டிகள், ஆனால் சில காரணிகளால் அவை புற்றுநோயியல் நிலையைப் பெறலாம்.
ஆய்வுகளின்படி, மக்கள் தொகையில் 70% வரை நோய்த்தொற்றின் கேரியர்கள். அதே நேரத்தில், அதன் சுமார் 35 வகைகள் பிறப்புறுப்பு பகுதியில் தங்களை வெளிப்படுத்துகின்றன. பெரும்பாலான சந்தர்ப்பங்களில், நோய் படிப்படியாக உருவாகிறது. குறைந்த புற்றுநோயைக் கொண்ட மரபணு வகையுடன் தொற்று ஏற்பட்ட தருணத்திலிருந்து மருத்துவ அறிகுறிகள் தோன்றும் வரை, 3 மாதங்கள் வரை கடந்து செல்லும், சில சந்தர்ப்பங்களில் இன்னும் நீண்ட காலம் நீடிக்கும்.
பிறப்புறுப்பு புண்கள் முக்கியமாக HPV வகைகள் 6 மற்றும் 11 ஆல் ஏற்படுகின்றன. பெரும்பாலும், அவை பின்வரும் உள்ளூர்மயமாக்கலைக் கொண்டுள்ளன:
- யோனியின் வெஸ்டிபுல்.
- கிளிட்டோரிஸ்.
- கருப்பை வாய்.
- புபிஸ் மற்றும் லேபியா.
- சிறுநீர்க்குழாய்.
- ஆண்குறியின் தலைப்பகுதி.
- ஆசனவாயைச் சுற்றியுள்ள பகுதி.
இந்த நியோபிளாம்கள் அறிகுறியற்றவை மற்றும் மகளிர் மருத்துவ பரிசோதனையின் போது அல்லது சோதனைகளின் அடிப்படையில் தற்செயலாக கண்டறியப்படுகின்றன. தோல் வளர்ச்சியின் ஆபத்து என்னவென்றால், தற்செயலாக காயமடைந்தால், அவை இரத்தப்போக்கு, வலி மற்றும் தொற்றுநோயை ஏற்படுத்தும். இதன் காரணமாக, வீரியம் மிக்க சிதைவின் ஆபத்து கணிசமாக அதிகரிக்கிறது. குறிப்பாக கடுமையான மற்றும் மேம்பட்ட சந்தர்ப்பங்களில், பிறப்புறுப்பு பாப்பிலோமாடோசிஸ் மலட்டுத்தன்மைக்கு வழிவகுக்கிறது. பிறப்புறுப்பு பாதை வழியாக குழந்தை செல்லும்போது அவருக்கு தொற்று ஏற்படுவதற்கான அதிக வாய்ப்பும் உள்ளது.
சிகிச்சையானது மருந்து மற்றும் அறுவை சிகிச்சை முறைகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது. மருத்துவரிடம் வழக்கமான பரிசோதனைகள், பாதுகாக்கப்பட்ட பாலினம், தனிப்பட்ட சுகாதாரம், நாள்பட்ட நோய்களுக்கான சிகிச்சை மற்றும் ஆரோக்கியமான வாழ்க்கை முறை ஆகியவை HPV தொற்றைத் தடுக்க உதவுகின்றன.
மனித பாப்பிலோமா வைரஸுடன் வெளியேற்றம்
இனப்பெருக்க அமைப்பின் உறுப்புகளைப் பாதிக்கும் மனித பாப்பிலோமா வைரஸ் பல்வேறு நோய்களை ஏற்படுத்துகிறது. இத்தகைய புண்களின் அறிகுறிகளில் ஒன்று வெளியேற்றம். பாப்பிலோமாடோசிஸில், சளி வெளியேற்றம் பின்வரும் கூறுகளைக் கொண்டுள்ளது: சாதாரண சளி, சிதைந்த எபிடெலியல் செல்கள், மைக்ரோஃப்ளோராவின் நுண்ணுயிரிகள். சளியில் ஏற்படும் மாற்றம் உடலில் தொற்று இருப்பதால் ஏற்படுகிறது.
வித்தியாசமான வெளியேற்றத்தின் தோற்றம் HPV தொற்று காரணமாக ஏற்படும் பின்வரும் நோய்களைக் குறிக்கலாம்:
- கோல்பிடிஸ் என்பது விரும்பத்தகாத வாசனையுடன் கூடிய தடிமனான, பால் போன்ற யோனி வெளியேற்றமாகும்.
- அரிப்பு வீக்கம் - இரத்தக் கோடுகள் மற்றும் விரும்பத்தகாத வாசனையுடன் கூடிய மிகக் குறைந்த வெள்ளை இரத்தம். அரிதான சந்தர்ப்பங்களில், சீழ் மிக்க வெளியேற்றம் தோன்றும்.
- ஒரு வீரியம் மிக்க செயல்முறையின் வளர்ச்சி - இரத்தக்களரி வெளியேற்றம், ஏராளமான மற்றும் குறைவானது.
- பாலியல் ரீதியாக பரவும் தொற்று - அதிகரித்த யோனி வெளியேற்றம், அரிப்பு, வலி.
- பிறப்புறுப்பு ஹெர்பெஸ் - மாதவிடாய் சுழற்சியின் இரண்டாம் பாதியில் யோனி சுரப்பு அதிகரித்தல், சளி சவ்வுகள் மற்றும் தோலில் அரிப்பு நீர் போன்ற கொப்புளங்கள்.
நோயியல் வெளியேற்றத்திற்கான காரணத்தைத் தீர்மானிக்க, மருத்துவ உதவியை நாடுவது மற்றும் ஆய்வக மற்றும் கருவி பரிசோதனைகளின் தொகுப்பை மேற்கொள்ள வேண்டியது அவசியம். சரியான நேரத்தில் நோயறிதல் வலிமிகுந்த நிலைக்கான காரணத்தை நிறுவவும் அதன் சிகிச்சையைத் தொடங்கவும் உங்களை அனுமதிக்கும்.
மனித பாப்பிலோமா வைரஸால் ஏற்படும் நோய்கள்
மனித பாப்பிலோமா வைரஸின் கருத்து பல்வேறு உறுப்புகள் மற்றும் அமைப்புகளின் நோய்களை ஏற்படுத்தும் திறன் கொண்ட 120 க்கும் மேற்பட்ட விகாரங்களை உள்ளடக்கியது. ஒவ்வொரு வைரஸுக்கும் அதன் சொந்த வரிசை எண் மற்றும் தனித்துவமான டிஎன்ஏ உள்ளது.
தொற்று பரவுவதற்கான முக்கிய வழிகள் பாலியல் மற்றும் தொடர்பு ஆகும். இதன் அடிப்படையில், நோய்த்தொற்றின் வடிவம் வைரஸின் வகை, நோய்த்தொற்றின் பாதை மற்றும் நோயாளியின் உடலின் தனிப்பட்ட பண்புகள் ஆகியவற்றைப் பொறுத்தது என்று நாம் முடிவு செய்யலாம்.
இன்று, மனித பாப்பிலோமா வைரஸால் ஏற்படும் பின்வரும் நோய்கள் வேறுபடுகின்றன:
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா மற்றும் புற்றுநோய்.
- பெண்களில் ஆசனவாய், பிறப்புறுப்பு மற்றும் பிறப்புறுப்பின் புற்றுநோயியல் புண்கள்.
- ஆண்களில் ஆசனவாய் பகுதி மற்றும் ஆண்குறியில் வீரியம் மிக்க கட்டிகள்.
- பிறப்புறுப்பு மருக்கள்.
- புஷ்கே-லோவன்ஸ்டீனின் ராட்சத காண்டிலோமா.
- 2 மற்றும் 3 டிகிரி தீவிரத்தன்மை கொண்ட நியோபிளாசியா.
- வாய்வழி குழி மற்றும் குரல்வளையின் புற்றுநோய்.
- போவன் நோய்.
- கெய்ரின் எரித்ரோபிளாசியா.
- பல் சிக்கல்கள் மற்றும் பல.
மேற்கண்ட நோய்களின் முக்கிய அறிகுறிகள்: மருக்கள், பாப்பிலோமாக்கள், கூர்மையான காண்டிலோமாக்கள், பிறப்புறுப்புகளில் காண்டிலோமாட்டஸ் அல்லாத புண்கள், புற்றுநோய்கள். சரியான நேரத்தில் மருத்துவ கவனிப்பு மற்றும் சிகிச்சையானது தொற்று ஒரு தீவிர நோயியலாக மாறுவதைத் தடுக்கலாம்.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
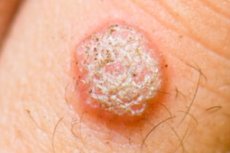
மருக்கள்
இணைப்பு திசு மற்றும் எபிட்டிலியம் ஆகியவற்றைக் கொண்ட ஒரு பொதுவான தீங்கற்ற தோல் உருவாக்கம் ஒரு மரு ஆகும். அவை மனித பாப்பிலோமா வைரஸால் தொற்று காரணமாக எழுகின்றன, பல்வேறு உள்ளூர்மயமாக்கல்கள் மற்றும் பல வகைகளைக் கொண்டுள்ளன:
- மோசமான (பொதுவான) - வட்ட வடிவ மற்றும் சிறிய அளவிலான பருக்கள். அவை வில்லி, பாப்பிலா அல்லது விரிசல்களுடன் சீரற்ற, கரடுமுரடான மேற்பரப்பைக் கொண்டுள்ளன. இத்தகைய நியோபிளாம்களின் நிறம் ஆரோக்கியமான திசுக்களிலிருந்து வேறுபடாமல் இருக்கலாம், ஆனால் மஞ்சள் நிறத்தில் இருந்து சாம்பல் நிறம் வரை மருக்கள் உள்ளன. பெரும்பாலும், அவை கை மற்றும் விரல்களின் பின்புறத்தில் உள்ளூர்மயமாக்கப்படுகின்றன. வளர்ச்சிகள் பெரிய புள்ளிகளாக ஒன்றிணைக்கப்படலாம். அவை வலியற்றவை, ஆனால் வழக்கமான அதிர்ச்சியுடன் அவை வீக்கமடைந்து இரத்தம் வரத் தொடங்குகின்றன.
- தட்டையானது - தோலின் மேற்பரப்பிலிருந்து மேலே எழும். தட்டையான மற்றும் மென்மையான மேற்பரப்பைக் கொண்டிருக்கும் மற்றும் அளவில் சிறியதாக இருக்கும். அவை தோலின் நிறத்தைப் போலவே இருக்கலாம், நீலம் மற்றும் அடர் மஞ்சள் மருக்கள் கூட இருக்கும். பெரும்பாலும் கைகள், கழுத்து, முகத்தின் பின்புறத்தில் தோன்றும். பல தடிப்புகள் இருப்பது இதன் சிறப்பியல்பு.
- பிளான்டார் - மஞ்சள் கால்சஸை ஒத்த வலிமிகுந்த நியோபிளாம்கள். அவை ஆரோக்கியமான திசுக்களுக்கு மேலே உயரலாம் அல்லது பப்பிலாக்களின் மூட்டைகள் தோன்றும் குழியின் வடிவத்தில் வளரலாம். அவை உள்ளங்கால்களிலும் அதிக உராய்வு/அழுத்தம் உள்ள இடங்களிலும் தோன்றும்.
- கூர்மையான காண்டிலோமாக்கள் பிறப்புறுப்புகளிலும், அக்குள்களிலும், பாலூட்டி சுரப்பிகளின் கீழும் அமைந்துள்ளன. அவை காலிஃபிளவர் அல்லது சேவல் சீப்பு போல இருக்கும்.
- முதுமை - எபிதீலியத்தின் ஒரு தீங்கற்ற நியோபிளாசம். மெதுவான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது. ஆரம்ப கட்டத்தில், ஒரு பழுப்பு நிற புள்ளி தோன்றும், இது படிப்படியாக அளவு அதிகரித்து 6 செ.மீ விட்டம் அடையும். மருவின் மேற்பரப்பு எளிதில் அகற்றக்கூடிய மேலோடுகளால் மூடப்பட்டிருக்கும். அவை பெரும்பாலும் உடலின் மூடிய பகுதிகளில் உள்ளூர்மயமாக்கப்படுகின்றன, ஆனால் முகம், கழுத்து, கைகால்கள் மற்றும் உச்சந்தலையில் உருவாகலாம்.
மருக்கள் தோன்றுவது, பாதிக்கப்பட்ட நபரின் தொடர்பு அல்லது வீட்டுப் பொருட்களைப் பயன்படுத்துவதன் மூலம் மனித பாப்பிலோமா வைரஸ் தொற்றுடன் தொடர்புடையது. அடைகாக்கும் காலம் 1.5 முதல் 6 மாதங்கள் வரை ஆகும்.
மருக்களின் வடிவம் மற்றும் இருப்பிடத்தைப் பொறுத்து சிகிச்சை மாறுபடும். அதே நேரத்தில், ஆலை மற்றும் தட்டையான மருக்கள் தாங்களாகவே மறைந்துவிடும். நீடித்த அதிர்ச்சியுடன், நியோபிளாசம் வீக்கமடைந்து புற்றுநோயியல் அபாயங்களைக் கொண்டுள்ளது என்பதையும் கவனத்தில் கொள்ள வேண்டும். மற்ற சந்தர்ப்பங்களில், உடலில் தொற்றுநோயை அடக்க அறுவை சிகிச்சை முறைகள் மற்றும் பழமைவாத சிகிச்சை பயன்படுத்தப்படுகின்றன.
கர்ப்பப்பை வாய் அரிப்பு
பெரும்பாலும், கர்ப்பப்பை வாய் அரிப்பு மற்றும் மனித பாப்பிலோமா வைரஸ் ஆகியவை ஒன்றோடொன்று இணைகின்றன. அதே நேரத்தில், ஒரு பெண் இந்த நோய்களை சந்தேகிக்கக்கூட வாய்ப்பில்லை. இரண்டு பிரச்சனைகளும் கருப்பை எபிட்டிலியத்திற்கு சேதம் விளைவிக்கின்றன, ஆரம்ப கட்டங்களில் அறிகுறியற்ற போக்கைக் கொண்டுள்ளன மற்றும் வீரியம் மிக்க கட்டிகள் ஏற்படும் அபாயத்தைக் கொண்டுள்ளன.
எக்டோபியா அல்லது அரிப்பு என்பது கருப்பை எபிட்டிலியத்தில் ஏற்படும் ஒரு அழற்சி செயல்முறையாகும். பார்வைக்கு, இது ஆரோக்கியமான திசுக்களில் ஒரு இளஞ்சிவப்பு புள்ளி போல் தெரிகிறது. துல்லியமான நோயறிதலைச் செய்ய, மகளிர் மருத்துவ பரிசோதனை மற்றும் பல ஆய்வக சோதனைகள் அவசியம். பெரும்பாலும், நோயெதிர்ப்பு அமைப்பு பலவீனமடையும் போது மற்றும் பல தூண்டுதல் காரணிகளின் செயல்பாட்டின் காரணமாக இந்த நோய் ஏற்படுகிறது.
போலி அரிப்பு போன்ற ஒரு விஷயமும் உள்ளது. இது உடலின் ஒரு உடற்கூறியல் அம்சமாகும், இது 30 வயதுக்குட்பட்ட பெண்களில் ஏற்படுகிறது, இதற்கு சிகிச்சை தேவையில்லை. போலி-எக்டோபியாவுடன், உருளை எபிட்டிலியம் யோனியிலிருந்து வெளியேறி, தட்டையான ஒன்றை மாற்றுகிறது. இது யோனி மைக்ரோஃப்ளோராவின் அதிகரித்த அமிலத்தன்மையுடன் நிகழ்கிறது.
அரிப்பு சிகிச்சையானது அழற்சி எதிர்ப்பு மற்றும் வைரஸ் தடுப்பு மருந்துகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது. நோயாளிகளுக்கு காயத்தின் மீது உள்ளூர் நடவடிக்கைக்காக யோனி சப்போசிட்டரிகளும் பரிந்துரைக்கப்படுகின்றன. பெரிய மற்றும் ஆழமான புண்கள் ஏற்பட்டால், பாதிக்கப்பட்ட திசுக்களின் கிரையோடெஸ்ட்ரக்ஷன் மேற்கொள்ளப்படுகிறது. சிகிச்சையளிக்கப்பட்ட மேற்பரப்பு படிப்படியாக குணமடைந்து அடுத்த மாதவிடாயின் போது ஒரு மேலோட்டமாக வெளியேறும். குறிப்பாக கடுமையான சந்தர்ப்பங்களில், ஒரு அறுவை சிகிச்சை செய்யப்படுகிறது, இதன் போது கருப்பை வாயின் மேல் அடுக்கு பொது மயக்க மருந்தின் கீழ் அகற்றப்படுகிறது. நோயின் மறுபிறப்பு அபாயத்தைக் குறைக்க அழற்சி செயல்முறையை நிறுத்தவும், பாப்பிலோமா வைரஸை அடக்கவும் அறுவை சிகிச்சை முறைகள் பயன்படுத்தப்படுகின்றன.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
கர்ப்பப்பை வாய்ப் புற்றுநோய்
மனித பாப்பிலோமா வைரஸ் மற்றும் கர்ப்பப்பை வாய்ப் புற்றுநோய் ஆகியவை நெருங்கிய தொடர்புடையவை. HPV இன் இருப்பு டிஸ்ப்ளாசியாவின் வளர்ச்சிக்கு பங்களிக்கிறது, இது உறுப்புக்கு வீரியம் மிக்க சேதத்தை ஏற்படுத்தும் ஆபத்து காரணியாகும். உடலில் இந்த வகை வைரஸ் தொற்று முன்னிலையில் புற்றுநோயியல் செயல்முறைகளின் ஆபத்து கணிசமாக அதிகரிக்கிறது: 16, 18, 31, 33, 35. இந்த வழக்கில், உள்ளூர் மற்றும் பொது நோய் எதிர்ப்பு சக்தி குறைவது நோயின் வளர்ச்சிக்கு ஒரு தூண்டுதலாக செயல்படுகிறது.
ஒரு விதியாக, கர்ப்பப்பை வாய்ப் புற்றுநோயின் வளர்ச்சி மேம்பட்ட டிஸ்ப்ளாசியா அல்லது அரிப்பு மூலம் எளிதாக்கப்படுகிறது. ஒரு ஆரோக்கியமான உறுப்பு அடுக்குப்படுத்தப்பட்ட ஸ்குவாமஸ் எபிட்டிலியத்தால் வரிசையாக இருக்கும். தொற்று மற்றும் அழற்சி ஆகிய இரண்டின் நோயியல் செயல்முறைகளிலும், எபிட்டிலியத்தின் அமைப்பு மற்றும் செல்களின் அமைப்பு சீர்குலைக்கப்படுகின்றன. HPV 16 பெரும்பாலும் ஸ்குவாமஸ் செல் புற்றுநோய்க்கும், வகை 18 அடினோகார்சினோமாவிற்கும் வழிவகுக்கிறது. ஆரம்ப கட்டங்களில், நோய் தன்னை வெளிப்படுத்தாது, ஆனால் அது முன்னேறும்போது, பின்வரும் அறிகுறிகள் தோன்றும்:
- மாதவிடாய்க்கு வெளியே இரத்தப்போக்கு.
- பிறப்புறுப்புப் பாதையிலிருந்து இரத்தக்களரி வெளியேற்றம்.
- கடுமையான மாதவிடாய்.
- அடிவயிற்றின் கீழ் பகுதியில் கடுமையான வலி.
- உடலுறவின் போது வலி.
புற்றுநோய் மற்றும் HPV ஐ கண்டறிய, நோயாளி ஒரு மகளிர் மருத்துவ நிபுணரை சந்திக்க வேண்டும். முழுமையான பரிசோதனை மற்றும் கோல்போஸ்கோபிக்குப் பிறகு, மருத்துவர் இடுப்பு உறுப்புகளின் அல்ட்ராசவுண்ட் ஸ்கேன் செய்ய பரிந்துரைப்பார். ஸ்மியர்களின் ஆய்வக ஆய்வு, பாதிக்கப்பட்ட திசுக்களின் பயாப்ஸி மற்றும் அவற்றின் ஹிஸ்டாலஜிக்கல் பகுப்பாய்வு ஆகியவை சுட்டிக்காட்டப்படுகின்றன.
சிகிச்சையானது புற்றுநோயியல் செயல்முறையின் கட்டத்தைப் பொறுத்தது. மேம்பட்ட புற்றுநோயில், வைரஸ் தடுப்பு சிகிச்சை மட்டும் போதாது, எனவே கருப்பை மற்றும் அதன் பிற்சேர்க்கைகளை அகற்றுவதன் மூலம் அறுவை சிகிச்சை செய்யப்படுகிறது. பின்னர் நோயாளி கீமோதெரபி அல்லது கதிர்வீச்சு சிகிச்சைக்கு உட்படுகிறார். ஆரம்ப கட்டத்தில் புற்றுநோய் கண்டறியப்பட்டால், குணமடைவதற்கான முன்கணிப்பு சாதகமாக இருக்கும்.
பிறப்புறுப்பு ஹெர்பெஸ்
பிறப்புறுப்பு ஹெர்பெஸ் என்பது மனிதர்களில் மிகவும் பொதுவான வைரஸ் தொற்று மற்றும் ஒரு கடுமையான மருத்துவ மற்றும் சமூகப் பிரச்சினையாகும். பாப்பிலோமா வைரஸ் இரண்டாவது இடத்தில் உள்ளது. உலக மக்கள் தொகையில் சுமார் 90% பேர் ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸாலும், சுமார் 70% பேர் மனித பாப்பிலோமா வைரஸாலும் பாதிக்கப்பட்டுள்ளதாக புள்ளிவிவரங்கள் காட்டுகின்றன.
பிறப்புறுப்பு ஹெர்பெஸ் மற்றும் HPV பல ஒற்றுமைகளைக் கொண்டுள்ளன, மேலும் சில சந்தர்ப்பங்களில் ஒரே நேரத்தில் ஏற்படலாம்.
- தொற்று முதன்மையாக பாதுகாப்பற்ற பாலியல் தொடர்பு மூலம் ஏற்படுகிறது.
- பிறப்புறுப்புகளில் கொப்புளங்கள் போன்ற வடிவங்கள் உருவாகி, கடுமையான அரிப்பு, எரிதல் மற்றும் வலியை ஏற்படுத்துகின்றன. HPV வலியை ஏற்படுத்தாது, ஆனால் காண்டிலோமாக்களாக வெளிப்படுகிறது.
- பெண்களில் இந்த சொறி, லேபியா மஜோரா மற்றும் மினோரா, கிளிட்டோரிஸ், யோனி மற்றும் கருப்பை வாய் ஆகியவற்றில் காணப்படும். ஆண்களில், முன்தோல் குறுக்கம், சிறுநீர்க்குழாய் மற்றும் ஆண்குறியின் தலை ஆகியவை சேதமடைய வாய்ப்புள்ளது. பாப்பிலோமாக்கள் இதேபோன்ற உள்ளூர்மயமாக்கலைக் கொண்டுள்ளன, ஆனால் பெரியனல் பகுதியிலும் ஏற்படலாம்.
சரியான நேரத்தில் சிகிச்சை அளிக்கப்படாவிட்டால், இரண்டு நோய்த்தொற்றுகளும் பல சிக்கல்களுக்கு வழிவகுக்கும். பிறப்புறுப்பு ஹெர்பெஸ் விஷயத்தில், இவை கடுமையான யூரோஜெனிட்டல் தொற்று செயல்முறைகள், மற்றும் பாப்பிலோமாடோசிஸ் விஷயத்தில், புற்றுநோயியல். சிகிச்சையானது வைரஸ் தடுப்பு மருந்துகளை எடுத்துக்கொள்வது மற்றும் நியோபிளாம்களின் உள்ளூர் சிகிச்சையை அடிப்படையாகக் கொண்டது. தடுப்பு நடவடிக்கைகள் மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துவதில் குறிப்பாக கவனம் செலுத்தப்படுகிறது.
காண்டிலோமாக்கள்
மனித பாப்பிலோமா வைரஸ் தொற்றுக்கான அறிகுறிகள் மற்றும் வகைகளில் ஒன்று காண்டிலோமாக்கள். அவை ஒரு நபரின் சளி சவ்வுகள் மற்றும் தோலைப் பாதிக்கும் தீங்கற்ற நியோபிளாம்கள். வளர்ச்சிகள் மிகவும் விரும்பத்தகாத தோற்றத்தைக் கொண்டுள்ளன, அவற்றின் கூர்மையான பாப்பில்லரி வடிவம் குறிப்பிடத்தக்க அழகு பிரச்சினைகள் மற்றும் உளவியல் அசௌகரியத்தை ஏற்படுத்துகிறது. பெரும்பாலும், இத்தகைய சிதைவுகள் பிறப்புறுப்புகள் மற்றும் நெருக்கமான பகுதிகள், தோல் உராய்வு இடங்கள், முகம், கழுத்து, கைகள், கால்கள் ஆகியவற்றிற்கு உட்பட்டவை.
காண்டிலோமாக்கள் அழற்சி தன்மையால் வகைப்படுத்தப்படுகின்றன மற்றும் முக்கியமாக பாலியல் ரீதியாக பரவுகின்றன. அரிதான சந்தர்ப்பங்களில், வீட்டு தொற்றும் சாத்தியமாகும். தொற்று ஏற்பட்ட தருணத்திலிருந்து முதல் வளர்ச்சிகள் தோன்றும் வரை அடைகாக்கும் காலம் 1 வாரம் முதல் 6 மாதங்கள் வரை ஆகும். அதே நேரத்தில், காண்டிலோமா சில மணி நேரங்களுக்குள் அதன் அதிகபட்ச அளவை எட்டும். புதிய வளர்ச்சிகள் குழுக்களாகவும் தனித்தனியாகவும் தோன்றும்.
காண்டிலோமாக்கள் பல வகைகளைக் கொண்டுள்ளன:
- அகலமானது - திசுக்களில் வளர்ச்சியைத் தாங்கி நிற்கும் ஒரு பரந்த அடித்தளத்தைக் கொண்டுள்ளது. அவை சிபிலிஸ் தொற்றுடன் தோன்றும் மற்றும் கருப்பை வாய் பாதிக்கப்படும்போது மிகவும் ஆபத்தானவை. அகலமான வளர்ச்சிகள் ஆரோக்கியமான திசுக்களின் கட்டமைப்பை மாற்றி அவற்றின் வீரியம் மிக்க மாற்றத்திற்கு பங்களிக்கின்றன.
- கூரான (பிறப்புறுப்பு) - மெல்லிய தண்டு மற்றும் லோபுலர் (பாப்பிலரி) அமைப்பைக் கொண்டிருக்கும். அவை மெல்லிய, மென்மையான தோல் மற்றும் சளி சவ்வுகளில் தோன்றும். ஆரம்பத்தில், அவை ஒரு அழகு குறைபாடு மட்டுமே, ஆனால் காயமடைந்தால், அவை இரத்தம் வரத் தொடங்கி வீக்கமடைந்து, வலிமிகுந்த உணர்வுகளை ஏற்படுத்துகின்றன. தொற்று ஏற்படும் அபாயம் உள்ளது.
சிகிச்சையில் காண்டிலோமாக்களை அறுவை சிகிச்சை மூலம் அகற்றுதல் மற்றும் வைரஸ் தடுப்பு சிகிச்சையின் ஒரு படிப்பு ஆகியவை அடங்கும். நோயாளிகளுக்கு நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்த மருந்துகளும் பரிந்துரைக்கப்படுகின்றன.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
புற்றுநோய்க்கு முந்தைய நிலை, அதாவது ஆரோக்கியமான கருப்பை வாய்க்கும் அதன் வீரியம் மிக்க நிலைக்கும் இடையிலான இடைநிலை நிலை, கர்ப்பப்பை வாய் உள்-எபிதீலியல் நியோபிளாசியா (CIN) அல்லது டிஸ்ப்ளாசியா ஆகும். WHO இன் படி, உலகளவில் 40 மில்லியனுக்கும் அதிகமான பெண்கள் இந்த நோயியலால் பாதிக்கப்படுகின்றனர். அதே நேரத்தில், நோயாளிகளில் ¾ பேர் நோயின் முதல் கட்டத்தைக் கொண்டுள்ளனர், மீதமுள்ளவர்கள் மேம்பட்ட நிலையில் கண்டறியப்படுகிறார்கள்.
99% வழக்குகளில், கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா HPV ஆல் ஏற்படுகிறது. இந்த நோய் தொடர்பாக 16 மற்றும் 18 வது வகை வைரஸ்கள் அதிக புற்றுநோயியல் கொண்டவை; அவை 70% நோயாளிகளில் கண்டறியப்படுகின்றன. மீதமுள்ள 30% இல், குறைவான புற்றுநோயியல் விகாரங்கள் முன்னேறுகின்றன: 31, 35, 39, 45, 51, 58. சில காரணிகளின் செல்வாக்கின் கீழ், அவை புற்றுநோய்க்கு முந்தைய நிலையின் வளர்ச்சிக்கு வழிவகுக்கும்.
நோய் வளர்ச்சி மற்றும் HPV செயல்படுத்தலுக்கான முக்கிய காரணங்கள்:
- ஹார்மோன் அல்லது கருப்பையக கருத்தடை மருந்துகளின் நீண்டகால பயன்பாடு (5 ஆண்டுகளுக்கு மேல்).
- அதிக எண்ணிக்கையிலான பிறப்புகள் மற்றும் கருக்கலைப்புகள்.
- அவிட்டமினோசிஸ்.
- நோயெதிர்ப்பு குறைபாடு நிலைகள்.
- மரபணு முன்கணிப்பு.
- ஆரம்பகால பாலியல் செயல்பாடு.
- பாலியல் கூட்டாளிகளின் அடிக்கடி மாற்றம்.
- தீய பழக்கங்கள்.
CIN இன் தனித்தன்மை என்னவென்றால், அது நீண்ட காலத்திற்கு முற்றிலும் அறிகுறியற்றதாக தொடரலாம். யோனி அல்லது கருப்பை வாயில் ஏற்படும் அழற்சி செயல்முறைகளின் போது டிஸ்ப்ளாசியா தன்னை வெளிப்படுத்துகிறது. இந்த வழக்கில், நோயியலின் சிறப்பியல்பு அறிகுறிகள் எழுகின்றன:
- அசாதாரண நிறம் மற்றும் நிலைத்தன்மை கொண்ட யோனி வெளியேற்றம்.
- அரிப்பு மற்றும் எரியும்.
- உடலுறவின் போது மற்றும் சுகாதாரமான டம்பான்களைப் பயன்படுத்தும் போது ஏற்படும் தொடர்பு இரத்தப்போக்கு.
- அடிவயிற்றில் வலி.
பெரும்பாலும், 30-35 வயதுடைய பெண்களில் டிஸ்ப்ளாசியா கண்டறியப்படுகிறது. இந்த நோய் புற்றுநோய்க்கு முந்தைய மற்றும் புற்றுநோய் நிலைக்கு மாறுவதற்கு நேரம் எடுக்கும், பொதுவாக பல ஆண்டுகள் ஆகும். இந்த நோய் பெரும்பாலும் வித்தியாசமான வெளியேற்றம் மற்றும் வலி தோன்றும் போது, அதே போல் வழக்கமான மகளிர் மருத்துவ பரிசோதனையின் போதும் கண்டறியப்படுகிறது. நோயறிதலை உறுதிப்படுத்த, நோயாளி நீட்டிக்கப்பட்ட கோல்போஸ்கோபி, கருப்பை வாயிலிருந்து ஸ்மியர்ஸ் மற்றும் ஸ்கிராப்பிங் பரிசோதனைக்கு உட்படுகிறார். பாதிக்கப்பட்ட திசுக்களின் பயாப்ஸி மற்றும் அதைத் தொடர்ந்து ஹிஸ்டாலஜிக்கல் பரிசோதனை கட்டாயமாகும்.
பாப்பிலோமாடோசிஸால் ஏற்படும் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா சிகிச்சையில் ஒரே நேரத்தில் பல நிபுணர்கள் உள்ளனர்: ஒரு மகளிர் மருத்துவ நிபுணர்-உட்சுரப்பியல் நிபுணர், ஒரு புற்றுநோயியல் நிபுணர் மற்றும் ஒரு நோயெதிர்ப்பு நிபுணர். சிகிச்சையானது கருப்பை வாயின் பாதிக்கப்பட்ட பகுதியை அகற்றி HPV ஐ அடக்குவதை உள்ளடக்கியது. ஆரம்பகால நோயறிதலுடன், நோய்க்கான முன்கணிப்பு சாதகமானது, ஏனெனில் முழுமையாக குணமடைவதற்கான வாய்ப்புகள் 90% ஆகும். மேம்பட்ட நிலைகளுக்கு சிகிச்சையளிக்கும் போது, மீண்டும் மீண்டும் வருவதற்கான ஆபத்து உள்ளது. 40% பெண்கள் மீண்டும் மீண்டும் டிஸ்ப்ளாசியாவை எதிர்கொள்கின்றனர்.
மனித பாப்பிலோமா வைரஸின் கேரியர்கள்
மருத்துவ புள்ளிவிவரங்கள் கிரகத்தின் மக்கள் தொகையில் சுமார் 70% பேர் பாப்பிலோமா வைரஸின் கேரியர்கள் என்பதைக் காட்டுகின்றன.
- இந்த தொற்று பல்வேறு இடங்கள் மற்றும் வடிவங்களின் தோலில் வளர்ச்சிகள் தோன்றுவதற்கு வழிவகுக்கிறது.
- பாப்பிலோமாக்கள் தோலில் மட்டுமல்ல, சளி சவ்வுகளிலும் வளரும்.
- வைரஸ் வேறுபட்டது, 120 க்கும் மேற்பட்ட விகாரங்கள் உள்ளன. அவற்றில் சில முற்றிலும் பாதுகாப்பானவை, மற்றவை, மாறாக, வீரியம் மிக்க செயல்முறைகளை ஏற்படுத்தும்.
- அதிக புற்றுநோய் அபாயத்தைக் கொண்ட HPV மரபணு வகைகளால் மிகப்பெரிய ஆபத்து ஏற்படுகிறது.
இந்த தொற்று பெண்கள் மத்தியில் பரவலாகிவிட்டது. இன்று, பெண் பிறப்புறுப்புப் பாதையில் ஏற்படும் வைரஸ் தொற்றுகளில் HPV இரண்டாவது இடத்தில் உள்ளது, பிறப்புறுப்பு ஹெர்பெஸுக்கு அடுத்தபடியாக. தொற்று தொடர்பு மூலம் ஏற்படுகிறது. இந்த வைரஸ் பாதிக்கப்பட்ட நபரின் சளி சவ்வுகள் அல்லது தோலுடன் தொடர்பு கொள்வதன் மூலம் பரவுகிறது. பரம்பரையாக, அதாவது பாதிக்கப்பட்ட தாயிடமிருந்து வைரஸைப் பெற்ற கேரியர்களும் உள்ளனர்.
தொற்று உடலில் நீண்ட நேரம் அடக்கப்பட்ட நிலையில் இருக்கக்கூடும். நோயெதிர்ப்பு மண்டலத்தில் ஏற்படும் குறைவு அதன் செயல்பாட்டிற்கு வழிவகுக்கிறது. பாதிக்கப்பட்ட செல்கள் தீவிரமாக வளரத் தொடங்கி, ஆரோக்கியமான திசுக்களைப் பாதித்து, பல புதிய பாப்பிலோமாக்களின் தோற்றத்தை ஏற்படுத்துகின்றன.

