
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
பாராநெஃப்ரல் அடைப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 29.06.2025
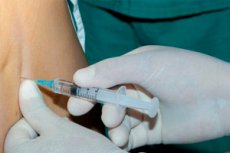
பாரானெஃப்ரல் பிளாக்கடேட் என்பது ஒரு வகையான உள்ளூர் மருந்து மயக்க மருந்து ஆகும், இது பாரிட்டல் பெரிட்டோனியத்தின் பின்புற மேற்பரப்புக்கும் பெரிரீனல் ஃபாசியாவிற்கும் இடையில் அமைந்துள்ள ரெட்ரோபெரிட்டோனியத்தின் கொழுப்பு நிரப்பப்பட்ட பகுதியான பெரிரீனல் இடத்தில் (பாரானெஃப்ரான்) ஒரு மயக்க மருந்தை செலுத்துவதன் மூலம் செய்யப்படுகிறது.
செயல்முறைக்கான அடையாளங்கள்
புரோக்கெய்ன் ஹைட்ரோகுளோரைடு (நோவோகைன்) கரைசலை செலுத்துவது தன்னியக்க நரம்பு மண்டலத்தின் நரம்பு முனைகள், புற நரம்பு பிளெக்ஸஸ்கள் மற்றும் கேங்க்லியாவைத் தடுக்கிறது, இது வலி உணர்திறனை முடக்குவதற்கு வழிவகுக்கிறது, அதாவது, உள்ளுறுப்பு நரம்பு இழைகள் வழியாக வலிமிகுந்த நரம்பு தூண்டுதல்களின் பரவலை தற்காலிகமாக நிறுத்துகிறது. நோவோகைன் விரியஸ் தசைகளின் பிடிப்புகளைக் குறைக்கிறது மற்றும் ஸ்பாஸ்டிக் வலி நோய்க்குறியின் தீவிரத்தைக் குறைக்கிறது.
கடுமையான வலியை நிர்வகிக்க பாரானெஃப்ரல் நோவோகைன் தடுப்பு செய்யப்படுகிறது:
- வயிற்று அதிர்ச்சி;
- கல்லீரல், சிறுநீரகம் அல்லது குடல் பெருங்குடலின் கடுமையான தாக்குதல்கள்;
- கால்குலஸ் கோலிசிஸ்டிடிஸ் (பித்த நாளங்களில் சுருக்கங்கள் வெளியேறுவதால் ஏற்படும் அடைப்பு);
- யூரோலிதியாசிஸ் - சிறுநீர்ப்பையில் கற்கள்;
- சிறுநீரக கல் நோய்;
- கடுமையான கணைய அழற்சி.
ஒரு நோயறிதல் செயல்முறையாக, குடல் அடைப்பு (அதன் காரணத்தை வேறுபடுத்துவதற்கு), அதே போல் அழிக்கும் எண்டார்டெரிடிஸ் (வாசோஸ்பாஸ்மைக் கண்டறிய) போன்ற சந்தர்ப்பங்களில் பெரிரீனல் நோவோகைன் முற்றுகை செய்யப்படலாம்.
தீக்காய அதிர்ச்சியில், கடுமையான சிறுநீரக செயலிழப்பைத் தடுக்க விஷ்னேவ்ஸ்கியின் கூற்றுப்படி இருதரப்பு பாரானெஃப்ரல் முற்றுகை அவசியம்.
தயாரிப்பு
இந்த செயல்முறைக்கு நோயாளிகளைத் தயாரிப்பதில் நோவோகைனுக்கு உணர்திறனைச் சரிபார்ப்பது (ஒவ்வாமை எதிர்வினையின் அபாயத்தை விலக்க) அடங்கும், இதற்காக முற்றுகைக்கு 24 மணி நேரத்திற்கு முன்பு குறைந்தபட்ச அளவிலான மயக்க மருந்து தோலடி ஊசி மூலம் செய்யப்படுகிறது.
பாரானெஃப்ரல் அடைப்புக்கான நோவோகைனின் செறிவு 0.25-0.5% மற்றும் ஒற்றை டோஸ் 60-80 மில்லி ஆகும்.
டெக்னிக் பாராநெஃப்ரல் அடைப்பு
பாரானெஃப்ரல் முற்றுகையின் வழிமுறை பின்வருமாறு:
- நோயாளி பக்கவாட்டில் படுக்க வைக்கப்படுகிறார், இடுப்புப் பகுதி ஒரு ரோலை வைப்பதன் மூலம் உயர்த்தப்படுகிறது;
- தடுப்பு ஊசி செருகும் பகுதி கிருமி நாசினிகளால் கிருமி நீக்கம் செய்யப்பட்டு, நிபந்தனை கோணத்தின் மேற்புறத்திலிருந்து 10 மிமீ கீழே ஒரு புள்ளியில் நோவோகைனை இன்ட்ராடெர்மல் ஊசி மூலம் மயக்க மருந்து செய்யப்படுகிறது, இது ஒரு பக்கத்தில் பின்புறத்தின் மிக நீளமான தசையால் (மஸ்குலஸ் லாங்கிசிமஸ்) உருவாகிறது, மறுபுறம் சிறுநீரகத்தின் பின்புற மேற்பரப்பைக் கடக்கும் கீழ் (12வது) விலா எலும்பு மூலம் உருவாகிறது. ஊசி போடும் இடம் தோல் மஞ்சள் காமாலை என்று அழைக்கப்படுவதன் மூலம் குறிக்கப்படுகிறது;
- புற அடைப்புக்கான சிரிஞ்சில் செருகப்பட்ட ஒரு நீண்ட ஊசி, தோல் தாடை வழியாக சிறுநீரகத்தைச் சுற்றியுள்ள உள்ளுறுப்பு கொழுப்பு திசுக்களில் கவனமாகவும் மெதுவாகவும் (நேராகக் கீழே) செருகப்படுகிறது - பாரானெஃப்ரல் திசு மேலோட்டமானது. ஊசி தசைகள் மற்றும் பின்புற சிறுநீரக திசுப்படலம் (ஃபாசியா ரெட்ரோரெனாலிஸ்) வழியாக செலுத்தப்படுகிறது;
- கரைசல் சீராக செலுத்தப்படுகிறது, இதற்காக ஸ்பிட்ஸின் பிஸ்டன் ஊசி முன்னேறும்போது தொடர்ந்து அழுத்தப்படுகிறது;
- முழு கரைசலையும் செலுத்திய பிறகு, ஊசி மெதுவாக அகற்றப்பட்டு, ஊசி போடும் இடம் ஒரு மலட்டுத் திசுவால் சில நிமிடங்கள் அழுத்தப்பட்டு, பின்னர் மலட்டு மருத்துவ பிளாஸ்டரால் மூடப்படும்.
விஷ்னேவ்ஸ்கியின் கூற்றுப்படி இது பாரானெஃப்ரல் முற்றுகை என்று அழைக்கப்படுகிறது. இதன் விளைவாக, தன்னியக்க நரம்பு மண்டலத்தின் புறப் பகுதியின் நரம்பு பின்னல்கள் முற்றுகையிடப்படுகின்றன, அவை ரெட்ரோபெரிட்டோனியல் உறுப்புகளைக் கண்டுபிடிக்கின்றன: சிறுநீரக பின்னல் (பிளெக்ஸஸ் ரெனாலிஸ்), மண்டை ஓடு (பிளெக்ஸஸ் செலியாகஸ்), உயர்ந்த மெசென்டெரிக் பின்னல் (பிளெக்ஸஸ் மெசென்டெரிகஸ் சுப்பீரியர்), தாழ்வான மெசென்டெரிக் பின்னல் (பிளெக்ஸஸ் மெசென்டெரிகஸ் தாழ்வான), கல்லீரல் பின்னல் (பிளெக்ஸஸ் ஹெபடிகஸ்) நரம்பு டிரங்குகள்.
செயல்முறைக்கு முரண்பாடுகள்
நோவோகைனுடன் கூடிய பாரானெஃப்ரல் முற்றுகை, முனைய நிலையில் உள்ள நோயாளிகளுக்கு, எந்த உள்ளூர்மயமாக்கலின் புண்கள் முன்னிலையிலும், பெரிட்டோனிடிஸ் மற்றும் செப்டிசீமியா நிகழ்வுகளிலும் செய்யப்படுவதில்லை.
இந்த செயல்முறை பின்வரும் சந்தர்ப்பங்களில் முரணாக உள்ளது:
- நோவோகைன் சகிப்புத்தன்மை அல்லது அதற்கு அதிக உணர்திறன்;
- ஹைபர்தர்மியா மற்றும் காய்ச்சல் நிலை;
- எந்தவொரு காரணத்தினாலும் இரத்தப்போக்கு;
- அதிகரித்த இரத்தப்போக்கு, ரத்தக்கசிவு மற்றும் இரத்த உறைவு;
- மயஸ்தீனியா கிராவிஸ்;
- நீடித்த தமனி உயர் இரத்த அழுத்தம்;
- முதுகெலும்பின் வீக்கம் (மைலிடிஸ்);
- கடுமையான இருதய செயலிழப்பு;
- சைக்கோமோட்டர் கிளர்ச்சி மற்றும் மனநல கோளாறுகள்.
குழந்தைகள் (14 வயதுக்குட்பட்டவர்கள்), கர்ப்பிணி மற்றும் பாலூட்டும் பெண்களுக்கு பெரிரீனல் இடத்தின் நோவோகைன் முற்றுகை செய்யப்படுவதில்லை.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
சிறுநீரக அடைப்பின் சாத்தியமான விளைவுகளில் தலைச்சுற்றலுடன் கூடிய பொதுவான பலவீனம், இரத்த அழுத்தம் அதிகரிப்பு மற்றும் தோல் வெடிப்புகள் (புரோக்கெய்ன் ஹைட்ரோகுளோரைட்டின் பக்க விளைவுகளாக) ஆகியவை அடங்கும். குமட்டல் மற்றும் வாந்தி, வலிப்பு மற்றும் விரைவான ஆழமற்ற சுவாசம் ஆகியவையும் ஏற்படலாம்.
இரத்த நாளங்களின் ஒருமைப்பாடு பலவீனமடைதல் (ஹீமாடோமாக்கள், சிராய்ப்பு மற்றும் உட்புற இரத்தப்போக்குடன்); தோலடி மற்றும் சிறுநீரக திசுக்களின் வீக்கம், தொற்று மற்றும் வீக்கம்; மற்றும் அடிப்படை சிறுநீரக திசுக்களுக்கு சேதம் (பாரன்கிமா) போன்ற சிக்கல்கள் ஏற்படும் அபாயம் உள்ளது.
மொத்த பிழைகள் மற்றும் நிலப்பரப்பு உடற்கூறியல் அறியாமையால் எழும் பாரானெஃப்ரல் முற்றுகையின் மிகவும் அச்சுறுத்தும் சிக்கல்கள், குடல் குழிக்குள் ஊசி செலுத்துவது ஆகும், இது இடுப்பு குழிக்குள் தொற்று ஊடுருவல் மற்றும் பெரிட்டோனிட்டிஸின் வளர்ச்சியால் நிறைந்துள்ளது.
செயல்முறைக்கு பிறகு பராமரிப்பு
பாராநெஃப்ரல் அடைப்புக்குப் பிறகு சிறப்பு கவனிப்பு மற்றும் மறுவாழ்வு தேவையில்லை என்பது குறிப்பிடத்தக்கது, இது உள்நோயாளிகள் மற்றும் வெளிநோயாளிகள் இருவருக்கும் செய்யப்படலாம். ஆனால் செயல்முறைக்குப் பிறகு நோயாளி ஒன்று அல்லது இரண்டு மணி நேரம் ஓய்வெடுக்க வேண்டும் (அமைதியாக படுத்துக் கொள்ள வேண்டும்), மேலும் அவரது நிலை மருத்துவ ஊழியர்களால் கண்காணிக்கப்படுகிறது.
வீடு திரும்பிய பிறகு (நோயாளி மருத்துவமனையில் சிகிச்சை பெறவில்லை என்றால்), மற்றொரு நாள் ஓய்வெடுக்கவும், அடுத்த சில நாட்களுக்கு கனமான உணவைத் தவிர்க்கவும் பரிந்துரைக்கப்படுகிறது.
