
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
புரோஸ்டேட் அடினோமெக்டோமி
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
அடினோமா என்பது புரோஸ்டேட் சுரப்பியில் அமைந்துள்ள ஒரு தீங்கற்ற நியோபிளாசம் ஆகும். இது 50 வயதுக்கு மேற்பட்ட நோயாளிகளைப் பாதிக்கும் மிகவும் பொதுவான நோயியல் ஆகும். சிறுநீர் பாதை, சிறுநீரகங்கள் மற்றும் சிறுநீர்ப்பையின் நாள்பட்ட அழற்சி நோய்களால் பாதிக்கப்பட்ட ஆண்களுக்கு இந்த நோய் உருவாகும் ஆபத்து குறிப்பாக அதிகமாக உள்ளது. தொற்றுகள் மற்றும் பலவீனமான யூரோடைனமிக்ஸ் முன்னிலையில் ஆபத்து அதிகரிக்கிறது. இந்த நோய் கடுமையான வலியாக வெளிப்படுகிறது. சிறுநீரில் இரத்தம் தோன்றக்கூடும். பெரும்பாலும் சிறுநீர்ப்பை முழுமையாக காலியாகாது, மேலும் சிறுநீர் தக்கவைப்பு காணப்படுகிறது. சிகிச்சையின் முக்கிய முறை அடினோமெக்டோமி ஆகும்.
பெரும்பாலும், பிற பழமைவாத முறைகள் பயனற்றதாக இருக்கும்போது அறுவை சிகிச்சை முறைகள் பயன்படுத்தப்படுகின்றன. மேலும், கடுமையான சிறுநீர் கழித்தல் கோளாறு இருந்தால் அறுவை சிகிச்சையைத் தவிர்க்க முடியாது. முழுமையான சிறுநீர் தக்கவைப்பு ஏற்பட்டால் அவசர அறுவை சிகிச்சை செய்யப்படுகிறது. பல மருத்துவர்கள் முதலில் சிறுநீர் பாதையை வடிகுழாய் செய்ய முயற்சிக்கிறார்கள். ஆனால் இந்த முறை பெரும்பாலும் பயனற்றது, இறுதியில், அறுவை சிகிச்சை தலையீடு இன்னும் தேவைப்படுகிறது.
செயல்முறைக்கான அடையாளங்கள்
ஒரு நோயாளிக்கு புரோஸ்டேட் அடினோமா இருந்தால், அவருக்கு அறுவை சிகிச்சை தேவை என்று அர்த்தமல்ல. பல சந்தர்ப்பங்களில் மிகவும் திறம்பட பழமைவாதமாக சிகிச்சையளிக்கப்படுகிறது. அடினோமாவை அகற்றுவதற்கான அறுவை சிகிச்சை அதற்கான அறிகுறிகள் இருந்தால் மட்டுமே செய்யப்படுகிறது. மேலும் இது தோராயமாக 2-3% வழக்குகள் ஆகும்.
பெரும்பாலான சந்தர்ப்பங்களில், அடினோமா போதுமான அளவு பெரிய அளவை எட்டியிருந்தால் மற்றும் அது வேகமாக அளவு அதிகரித்துக்கொண்டிருந்தால் அறுவை சிகிச்சை செய்யப்படுகிறது. பொதுவாக, அடினோமாவின் நிறை 80-100 கிராமுக்கு மேல் இருந்தால் அதை அகற்றுவதற்கான அறிகுறியாகும். முதலாவதாக, அவர்கள் புரோஸ்டேட் சுரப்பியின் டிரான்ஸ்யூரெத்ரல் பிரிவைச் செய்ய முயற்சிக்கிறார்கள். சில காரணங்களால் இந்த செயல்முறையைச் செய்ய முடியாவிட்டால், அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. இதுவே முக்கிய அறிகுறியாகும்.
அறுவை சிகிச்சையின் அவசியத்தைக் குறிக்கும் கூடுதல் அறிகுறிகளும் உள்ளன. எனவே, அடினோமெக்டோமிக்கான கூடுதல் அறிகுறிகளில், மரபணுப் பாதையின் நாள்பட்ட நோய்கள் கடுமையானதாகவும், அடிக்கடி மீண்டும் மீண்டும் வரக்கூடியதாகவும் இருப்பது அடங்கும். ஒருவருக்கு சிறுநீர் வெளியேறுவதில் அடைப்பு ஏற்பட்டால், அறுவை சிகிச்சையும் அவசரமாக செய்யப்பட வேண்டும். சிறுநீரில் இரத்தம் தோன்றுவது, சிறுநீர்ப்பையில் ஏற்படும் நோயியல் மாற்றங்கள், பல்வேறு சூழ்நிலைகளில் சிறுநீரகங்கள் மற்றும் சிறுநீர்க் குழாயில் ஏற்படும் நோயியல் மற்றும் அழற்சி ஆகியவை அறுவை சிகிச்சைக்கான அறிகுறியாகக் கருதப்படலாம்.
தயாரிப்பு
ஆயத்த நடவடிக்கைகள் சிறுநீரக மருத்துவருடன் கலந்தாலோசிப்பதன் மூலம் தொடங்குகின்றன. முதலில், ஒரு டிஜிட்டல் மலக்குடல் பரிசோதனை செய்யப்படுகிறது, அதன் பிறகு பெரும்பாலான சந்தர்ப்பங்களில் PSA சோதனையை நடத்த வேண்டிய அவசியம் உள்ளது - புரோஸ்டேட்-குறிப்பிட்ட ஆன்டிஜென். நோயாளியின் இரத்தம் ஆய்வுக்கான உயிரியல் பொருளாக செயல்படுகிறது. புற்றுநோய் சந்தேகிக்கப்படும்போது இது பெரும்பாலும் பரிந்துரைக்கப்படுகிறது. எதிர்மறையான முடிவு புரோஸ்டேட் புற்றுநோயை விலக்க உங்களை அனுமதிக்கிறது. புற்றுநோய் கட்டியை விலக்க உங்களை அனுமதிக்கும் கூடுதல் ஆராய்ச்சி முறை TRUS - டிரான்ஸ்யூரெத்ரல் அல்ட்ராசவுண்ட் பரிசோதனை, இதன் போது மேலும் ஹிஸ்டாலஜிக்கல் பரிசோதனைக்காக உயிரியல் பொருள் சேகரிக்கப்படுகிறது.
இடுப்பு உறுப்புகளின் விரிவான பரிசோதனையை நடத்துவதும் அவசியம். கட்டாய மருத்துவ பரிசோதனைகள், உயிர்வேதியியல் இரத்த பரிசோதனை மற்றும் நிபுணர் ஆலோசனைகளில் தேர்ச்சி பெறுவது முக்கியம். எந்தவொரு அறுவை சிகிச்சைக்கும் தயாராகப் பயன்படுத்தப்படும் திட்டமிடப்பட்ட நடவடிக்கைகள் இவை. அறுவை சிகிச்சை நிபுணர் மற்றும் மயக்க மருந்து நிபுணருடன் கலந்தாலோசிப்பது கட்டாயமாகும்; எலக்ட்ரோ கார்டியோகிராம் தேவைப்படலாம்.
குறிப்பிட்ட ஆராய்ச்சி முறைகளில் யூரோஃப்ளூரோமெட்ரி மற்றும் சிறுநீர்ப்பையில் எஞ்சிய சிறுநீரை அளவிடுதல் ஆகியவை அடங்கும். குறிப்பாக 60 வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு மார்பு எக்ஸ்ரே அல்லது ஃப்ளோரோகிராபி தேவைப்படுகிறது.
டெக்னிக் அடினோமெக்டோமிகள்
தேவையான அனைத்து ஆயத்த நடவடிக்கைகளும் மேற்கொள்ளப்பட்ட பிறகு, நோயாளி மயக்க மருந்துக்கு உட்படுத்தப்படுகிறார். முதுகெலும்பு மற்றும் எபிடூரல் மயக்க மருந்து பெரும்பாலும் பயன்படுத்தப்படுகிறது, இது தீவிர பிராந்திய மயக்க மருந்தைக் குறிக்கிறது. இது சிக்கல்களின் அபாயத்தைக் கணிசமாகக் குறைக்க அனுமதிக்கிறது. முதலாவதாக, இத்தகைய மயக்க மருந்து நுரையீரல் தக்கையடைப்பைக் கடக்கவும் ஆழமான நரம்பு இரத்த உறைவு ஏற்படும் அபாயத்தைத் தடுக்கவும் அனுமதிக்கிறது. பொது மயக்க மருந்து மிகவும் அரிதாகவே பயன்படுத்தப்படுகிறது, முக்கியமாக பிராந்திய மயக்க மருந்துக்கு முரண்பாடுகள் இருக்கும் சந்தர்ப்பங்களில்.
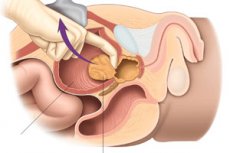
அடினோமா அகற்றுதல் கீறல்கள் மூலம் செய்யப்படுகிறது. இந்த வழக்கில், ரெட்ரோபியூபிக் அல்லது சுப்ராபியூபிக் அணுகல் பெரும்பாலும் பயன்படுத்தப்படுகிறது. சில சந்தர்ப்பங்களில், திறந்த டிரான்ஸ்வெசிகல் அடினோமெக்டோமி பயன்படுத்தப்படுகிறது, இதன் சாராம்சம் சிறுநீர்ப்பையின் கீறல் வழியாக ஊடுருவுவதாகும், இதன் போது ஹைப்பர் பிளாஸ்டிக் சுரப்பி அணுக்கருவாக்கப்படுகிறது. இந்த வழக்கில், நோயாளியின் நிலை முதுகெலும்பாக இருக்க வேண்டும். அடினோமாவை அகற்றுவதற்கான கையாளுதல்களைத் தொடங்குவதற்கு முன், சிறுநீர்ப்பையில் ஒரு சிறப்பு வடிகுழாய் செருகப்படுகிறது, இது சிறுநீர்ப்பையில் இருந்து நம்பகமான சிறுநீர் வெளியேற்றத்தை உறுதி செய்யும். இதற்குப் பிறகு, ஒரு நீளமான கீறல் செய்யப்படுகிறது, இது சிறுநீர்ப்பைக்கு அணுகலை வழங்குகிறது.
சிறுநீர்ப்பைக்கான அணுகல் பெறப்பட்ட பிறகு, சிறுநீர்ப்பையைப் பிடித்து, அறுவை சிகிச்சை நிபுணர் தேவையான கையாளுதல்களைச் செய்ய அனுமதிக்கும் வகையில் விளிம்புகளில் சிறப்பு ஹோல்டர்கள் நிறுவப்பட்டுள்ளன. இந்த வழக்கில், நம்பகமான சரிசெய்தலை உறுதி செய்வதற்காக, சிறுநீர்ப்பை பொதுவாக பல இடங்களில் தைக்கப்படுகிறது. அணுக்கரு நீக்கம் செய்யப்பட்ட பிறகு, இரத்தப்போக்கு நிறுத்தப்படும். இது பெரும்பாலும் புரோஸ்டேட் அடினோமா உள்ளூர்மயமாக்கப்பட்ட பகுதியில் நிகழ்கிறது. பின்னர் சிறுநீர்ப்பை தைக்கப்படுகிறது. அதில் ஒரு சிறிய குழாய் விடப்படுகிறது, இது வடிகால் அமைப்பாகச் செயல்படும் மற்றும் வெளியில் தேவையான பொருட்களின் வெளியேற்றத்தை உறுதி செய்யும். கூடுதலாக, இந்த குழாயின் உதவியுடன், புரோஸ்டேட்டைக் கழுவ முடியும். கழுவுவதற்கு, பாக்டீரியா தொற்றைத் தடுக்க ஒரு ஃபுராசிலின் கரைசல் மற்றும் பிற வழிகள் பயன்படுத்தப்படுகின்றன. ஒரு வடிகுழாய் சுமார் ஒரு வாரம் சிறுநீர்ப்பையில் இருக்க வேண்டும். வடிகுழாயைச் சுற்றி சிறுநீர்க்குழாயின் ஒரு புதிய பகுதி உருவாக இது அவசியம் (அறுவை சிகிச்சையின் போது ஒரு சிறிய பகுதி வெறுமனே அகற்றப்படுவதால்).
அடினோமெக்டோமியின் நிலைகள்
அடினோமெக்டோமி பல கட்டங்களில் செய்யப்படுகிறது. முதல் கட்டத்தில் அறுவை சிகிச்சைக்கான ஆரம்ப தயாரிப்பு அடங்கும். இதில் மருத்துவர்களுடன் கலந்தாலோசித்தல், சோதனைகள் எடுப்பது மற்றும் உகந்த மயக்க மருந்தைத் தேர்ந்தெடுப்பது ஆகியவை அடங்கும். மயக்க மருந்து வழங்கலுடன் ஆயத்த நிலை முடிகிறது.
இரண்டாவது கட்டம் அறுவை சிகிச்சை அணுகலை வழங்குவதாகும். அறுவை சிகிச்சையின் வகை மற்றும் வகையைப் பொறுத்து பல்வேறு வகையான கீறல்கள் பயன்படுத்தப்படலாம். மூன்றாவது கட்டத்தில், அடினோமாவை அகற்ற தேவையான கையாளுதல்கள் செய்யப்படுகின்றன. நான்காவது கட்டத்தில், காயம் மூடப்பட்டு தையல்கள் பயன்படுத்தப்படுகின்றன. அறுவை சிகிச்சைக்குப் பிந்தைய கட்டத்தில் கூடுதல் நோயாளி கண்காணிப்பு, தையல் அகற்றுதல், கட்டு போடுதல் மற்றும் மறுவாழ்வு சிகிச்சை ஆகியவை அடங்கும்.
ரெட்ரோபியூபிக் அடினோமெக்டோமி
ரெட்ரோபியூபிக் அடினோமெக்டோமிக்கு புரோஸ்டேட் காப்ஸ்யூலின் முன்புற மேற்பரப்பில் ஒரு கீறல் தேவைப்படுகிறது. பின்னர் அடினோமாவின் மேலும் அணுக்கரு நீக்கம் ஒரு விரலால் செய்யப்படுகிறது. அறுவை சிகிச்சையைத் தொடங்குவதற்கு முன், சைட்டோஸ்கோபிக் பரிசோதனை செய்யப்படுகிறது. இந்த செயல்முறையைச் செய்ய, நோயாளி தனது முதுகில் படுக்க வேண்டும். அவர் அறுவை சிகிச்சை மேசையில் வைக்கப்படுகிறார். இதற்குப் பிறகு, நோயாளி ட்ரெடலன்பர்க் நிலையை எடுக்கிறார், அதில் கால்கள் தலைக்கு மேலே அமைந்துள்ளன.
பின்னர் அறுவை சிகிச்சை புலம் செயலாக்கப்படுகிறது. சிறுநீர்ப்பையில் ஒரு வடிகுழாய் செருகப்பட்டு, தொப்புளிலிருந்து அந்தரங்க எலும்பு வரையிலான பகுதி வெட்டப்படுகிறது. மலக்குடல் வயிற்று தசைகள் தனிமைப்படுத்தப்பட்ட பிறகு, கீறலை அகலப்படுத்த ஒரு ரிட்ராக்டர் செருகப்படுகிறது. பின்னர் சிரை பிளெக்ஸஸின் உள்ளூர்மயமாக்கல் தீர்மானிக்கப்படுகிறது, மேலும் சிறுநீர்ப்பையின் கழுத்து தனிமைப்படுத்தப்படுகிறது. இது புரோஸ்டேட் சுரப்பிக்கு இரத்தத்தை வழங்கும் முக்கிய தமனியைக் கொண்டுள்ளது. இதற்குப் பிறகு, அடினோமாவுக்கு மிக நெருக்கமான பகுதியில் அறுவை சிகிச்சை காப்ஸ்யூல் துண்டிக்கப்படுகிறது. பின்னர் டிஜிட்டல் அணுக்கரு செய்யப்படுகிறது. அடினோமா முழுவதுமாக அகற்றப்பட்ட பிறகு, ஹீமோஸ்டாஸிஸ் செய்யப்படுகிறது மற்றும் காயம் அடுக்கு அடுக்காக தைக்கப்படுகிறது.
இந்த அடினோமெக்டோமி முறை அதன் நன்மைகளைக் கொண்டுள்ளது. குறிப்பாக, இது புரோஸ்டேட் அடினோமாக்களை ஆய்வு செய்ய அனுமதிக்கிறது, சிறுநீர்க்குழாய் புள்ளியாக வெட்டப்படுகிறது. இதன் விளைவாக, சிக்கல்களின் நிகழ்தகவு கணிசமாகக் குறைக்கப்படுகிறது. சிறுநீர் தக்கவைப்பைத் தவிர்க்க முடியும். கூடுதலாக, இந்த நுட்பம் அடினோமா அகற்றப்பட்ட பிறகு, சிறுநீர்ப்பை காயமடையாமல் முழுமையான ஹீமோஸ்டாசிஸைச் செய்ய அனுமதிக்கிறது.
டிரான்ஸ்வெசிகல் அடினோமெக்டோமி
இது ஒரு வித்தியாசமான அறுவை சிகிச்சை அணுகுமுறையை வழங்குகிறது. இந்த வழக்கில், சிறுநீர்ப்பையின் முன்புற மேற்பரப்பின் கீழ் பகுதி வெட்டப்படுகிறது. இந்த நுட்பம் மற்ற முறைகளை விட பல நன்மைகளைக் கொண்டுள்ளது, குறிப்பாக, சிறுநீர்ப்பையின் கழுத்து மற்றும் அதன் சளி சவ்வை நேரடியாக ஆய்வு செய்வது சாத்தியமாகும். இது சம்பந்தமாக, சிறுநீர்ப்பையில் இருந்து வரும் சிக்கல்களுடன் தொடர்புடைய சிக்கலான வடிவமான புரோஸ்டேட் அடினோமாவால் பாதிக்கப்பட்ட நோயாளிகளுக்கு டிரான்ஸ்வெசிகல் அடினோமெக்டோமி ஒரு சிறந்த வழி.
இந்த செயல்முறை சில குறைபாடுகள் இல்லாமல் இல்லை, குறிப்பாக, ஹீமோஸ்டாஸிஸ் செய்வது மிகவும் கடினம். தொப்புளில் இருந்து அந்தரங்க எலும்பு வரை உள்ள பகுதியில் வயிற்றின் நடுப்பகுதியில் கீறல் செய்யப்படுகிறது. சிறுநீர்ப்பை திறக்கப்பட்டு பரிசோதிக்கப்படுகிறது. குறிப்பாக, சளி சவ்வு பரிசோதிக்கப்படுகிறது. அடினோமா அகற்றப்பட்டு, புரோஸ்டேட் காப்ஸ்யூல் ஒரு எலக்ட்ரோகாட்டரி மற்றும் சிறப்பு கத்தரிக்கோல் மூலம் துண்டிக்கப்படுகிறது. ஹீமோஸ்டாஸிஸ் செய்ய, அடினோமாவின் படுக்கை அகற்றப்பட்ட பிறகு தைக்கப்படுகிறது. பின்னர் கீறல் வயிற்று சுவரின் முன்புற மேற்பரப்பு வழியாக அடுக்கு அடுக்காக தைக்கப்படுகிறது.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
லேப்ராஸ்கோபிக் அடினோமெக்டோமி
அடினோமாவை விரைவாகவும் திறமையாகவும் அகற்ற உங்களை அனுமதிக்கும் முக்கிய முறைகளில் ஒன்று லேப்ராஸ்கோபி ஆகும். இது மருத்துவத்தின் பல துறைகளில் பயன்படுத்தப்படும் ஒரு உலகளாவிய முறையாகும். இதற்கு பெரிய கீறல்கள் தேவையில்லை. பல துளைகள் செய்யப்படுகின்றன, இதன் மூலம் சிறப்பு கருவிகள் செருகப்படுகின்றன. அவை உள் உறுப்புகளை முழுமையாக ஆய்வு செய்யவும், செயல்பாட்டின் அளவை மதிப்பிடவும் உங்களை அனுமதிக்கின்றன. நீங்கள் படத்தை திரையில் காட்டலாம். இந்த முறை அடினோமாவை முடிந்தவரை துல்லியமாகவும் துல்லியமாகவும் அகற்ற உங்களை அனுமதிக்கிறது, நடைமுறையில் அருகிலுள்ள உறுப்புகள் மற்றும் திசுக்களுக்கு சேதம் விளைவிக்காமல், நேரடியாக கீறல்கள் வழியாக.
இந்த அறுவை சிகிச்சைக்குப் பிறகு குணமடையும் காலம் மிகவும் குறைவு. பெரிய அடினோமாக்களை அகற்ற இந்த முறை வசதியானது. இது பல நன்மைகளைக் கொண்டுள்ளது, இது முக்கியமாக ஒரு பெரிய, திறந்த அறுவை சிகிச்சை அணுகுமுறை செய்யப்படாததால் அடையப்படுகிறது. இது சம்பந்தமாக, தொற்று, இரத்தப்போக்கு மற்றும் பிற சிக்கல்களின் ஆபத்து கணிசமாகக் குறைக்கப்படுகிறது. அறுவை சிகிச்சைக்குப் பிறகு நடைமுறையில் எந்த வடுக்களும் இல்லை, ஏனெனில் 4 சிறிய கீறல்கள் செய்யப்படுகின்றன, அதன் விட்டம் பல சென்டிமீட்டர்களுக்கு மேல் இல்லை. அறுவை சிகிச்சைக்குப் பிறகு, இந்த பகுதிகள் பிசின் டேப்பால் மூடப்பட்டிருக்கும், பெரும்பாலும் தையல்கள் தேவையில்லை. அறுவை சிகிச்சைக்குப் பின் காலம் 3 முதல் 5 நாட்கள் வரை இருக்கும், மேலும் பெரும்பாலும் வலி நிவாரணிகள் கூட பயன்படுத்தப்படுவதில்லை. சேதத்தின் அளவு முக்கியமற்றது, திசு மறுசீரமைப்பு மிக விரைவாக நிகழ்கிறது என்பதே இதற்குக் காரணம். சிலர் 1-2 நாட்களில் கூட குணமடைகிறார்கள். அறுவை சிகிச்சையின் நாளிலோ அல்லது அடுத்த நாளிலோ நோயாளி எழுந்திருக்க முடியும். இரத்த இழப்பு மிகக் குறைவு, இது இரத்த உறைவு கோளாறுகள் உள்ளவர்களுக்கு, வயதானவர்களுக்கு மிகவும் முக்கியமானது.
லேப்ராஸ்கோபியின் போது, பெரும்பாலான சந்தர்ப்பங்களில், சுப்ராபூபிக் மற்றும் ரெட்ரோபூபிக் முறை போன்ற அறுவை சிகிச்சை அணுகல் முறைகள் பயன்படுத்தப்படுகின்றன. லேப்ராஸ்கோபிக்கு முரண்பாடுகளில் யூரோலிசிஸ், சிறுநீர்ப்பையின் டைவர்டிகுலோசிஸ், குடல் குடலிறக்கம் மற்றும் மூட்டுகள் மற்றும் கீழ் முனைகளின் நோயியல் நிலைமைகள் ஆகியவை அடங்கும்.
அறுவை சிகிச்சையின் போது, சிறப்பு உபகரணங்கள் பயன்படுத்தப்படுகின்றன. ஒவ்வொரு மருத்துவமனையிலும் இது இல்லை, எனவே ஒவ்வொரு மருத்துவமனையிலும் இந்த முறையைப் பயன்படுத்தி அறுவை சிகிச்சை செய்ய முடியாது. கூடுதலாக, அறுவை சிகிச்சைக்கு சிறப்புத் திறன்கள் மற்றும் அறுவை சிகிச்சையைச் செய்யும் நிபுணரின் உயர் தகுதிகள் தேவை. ஒரு ட்ரோகார் பயன்படுத்தப்படுகிறது, இது ஒரு குழாய். இது கருவிகள் செருகப்படும் ஒரு சேனலைக் கொண்டுள்ளது. மேலும், இந்த கருவியின் முடிவில் ஒரு சிறப்பு கேமரா வைக்கப்பட்டுள்ளது, இது ஒரு நல்ல காட்சியை வழங்குகிறது. நீங்கள் படத்தை மானிட்டரில் காட்டலாம். நீங்கள் ஒரு வீடியோவை கூட எடுக்கலாம். அறுவை சிகிச்சையை சாதாரணமாகச் செய்ய மூன்று ட்ரோகார்கள் போதுமானது, ஆனால் அறுவை சிகிச்சை தலையீட்டின் உயர் தரத்தை உறுதிப்படுத்த, சில நேரங்களில் 5 ட்ரோகார்கள் பயன்படுத்தப்படுகின்றன.
நோயாளி அறுவை சிகிச்சை மேசையில் கால்களை உயர்த்தி மயக்க மருந்தின் கீழ் வைக்கப்படுகிறார். கால்கள் சிறப்பு ஆதரவுகளில் வைக்கப்படுகின்றன, தலை முனை கால்களை விட குறைவாக உள்ளது. இந்த நிலை லித்தோட்டமி என்று அழைக்கப்படுகிறது. சிறுநீரை வெற்றிகரமாக வெளியேற்ற சிறுநீர்ப்பையில் ஒரு வடிகுழாய் செருகப்பட வேண்டும். தேவையான பகுதிகளில் ட்ரோக்கார்கள் நிறுவப்படுகின்றன, அறுவை சிகிச்சை புலம் செயலாக்கப்படுகிறது, பின்னர் ஒரு பலூன் மூலம் உயர்த்தப்படுகிறது. தொப்புள் கால்வாயின் பகுதியில், கீறல்கள் சிறியதாக இருக்கும். இந்த வழக்கில், பெரிட்டோனியத்தின் வழக்கமான பிரித்தல் செய்யப்படுவதில்லை. என்ன நடக்கிறது என்பது வீடியோ உபகரணங்களைப் பயன்படுத்தி கண்காணிக்கப்படுகிறது. அடினோமா ட்ரோக்கார் சேனல் மூலம் அகற்றப்படுகிறது. அது முழுமையாக அகற்றப்பட்ட பிறகு, கருவிகள் கீறலில் இருந்து அகற்றப்படுகின்றன. அத்தகைய அறுவை சிகிச்சையின் காலம் பொதுவாக இரண்டு மணி நேரத்திற்கு மேல் இருக்காது.
கூடுதலாக, பிற ட்ரோகார்களைப் பயன்படுத்தலாம். அவற்றை அறுவை சிகிச்சை அணுகலுக்குக் கொண்டு வந்து கூடுதல் நடவடிக்கைகள் தேவைப்படும்போது பயன்படுத்தலாம். உதாரணமாக, எலக்ட்ரோகாட்டரி, டிசெக்டர்கள் மற்றும் பிற கருவிகளை அவற்றின் மூலம் செருகலாம். உப்புக் கரைசலைப் பயன்படுத்தி சிறுநீர்ப்பையில் செருகப்பட்ட வடிகுழாய் மூலம் கழுவுதல் செய்யப்படுகிறது.
தேவைப்பட்டால், மருத்துவர் சிறுநீர்ப்பையில் ஒரு வடிகுழாயை சுமார் 2-3 நாட்களுக்கு விட்டுவிடலாம். இது நல்ல வடிகால் வசதியை வழங்குகிறது. மறுநாள் நீங்கள் படுக்கையில் இருந்து எழுந்திருக்கலாம். பொதுவாக வடிகுழாயை அகற்றிய பிறகு, நோயாளி வீட்டிற்கு அனுப்பப்படுவார். பொதுவாக, தொற்றுநோய்களைத் தடுக்க நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன, மேலும் ஏராளமான திரவங்களை குடிக்கவும் பரிந்துரைக்கப்படுகிறது. இது காயத்தின் நல்ல வடிகால் பராமரிக்க உதவும். மேலும், அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில், நீங்கள் விளையாட்டுகளை விளையாடவோ அல்லது அதிக உடல் வேலைகளைச் செய்யவோ முடியாது. வெளியேற்றப்பட்டவுடன், நோயாளி விரைவாக குணமடைய பல பரிந்துரைகளைப் பெறுவார், அவை விரைவாக குணமடைய பின்பற்றப்பட வேண்டும்.
அறுவை சிகிச்சையின் செயல்திறன் மிகவும் அதிகமாக உள்ளது. இது நோயாளியின் நிலையை 98% குறைக்கிறது (புரோஸ்டேட் அறிகுறி அளவுகோலால் மதிப்பிடப்பட்டுள்ளது). அறுவை சிகிச்சையின் போது, முழு நோயியல் பகுதியையும் அகற்றுவது சாத்தியமாகும். பின்னர், எந்த மறுபிறப்புகளும் இல்லை மற்றும் மீண்டும் அறுவை சிகிச்சை செய்ய வேண்டிய அவசியமில்லை.
ஒரு-நிலை அடினோமெக்டோமி
இன்று, அதிகமான நிபுணர்கள் ஒரு-நிலை அறுவை சிகிச்சையை நாடுகிறார்கள், அதே நேரத்தில் இரண்டு-நிலை அறுவை சிகிச்சை பின்னணியில் மறைந்து வருகிறது. இது அடினோமாவை அகற்றி, பின்னர் சிறுநீர்ப்பையில் ஒரு குருட்டுத் தையலைப் பயன்படுத்துவதை உள்ளடக்கியது. இந்த அறுவை சிகிச்சை பெரும்பாலும் ஒரு சிறந்த அடினோமெக்டோமி என்று அழைக்கப்படுகிறது.
இந்த முறை பல நன்மைகளைக் கொண்டுள்ளது. உதாரணமாக, அறுவை சிகிச்சைக்குப் பிறகு ஒரு சூப்பராபூபிக் சிறுநீர் வடிகால் நிறுவ வேண்டிய அவசியமில்லை. இது ஒரு உயர் தொழில்நுட்ப முறையாகும். இந்த முறையின் நன்மைகள் மற்றும் தீமைகள் குறித்து நிபுணர்களிடையே பல விவாதங்கள் உள்ளன. இருப்பினும், சிறுநீரகங்களின் சாதாரண சுரப்பு மற்றும் வெளியேற்ற செயல்பாடு உள்ள நோயாளிகளுக்கு அறுவை சிகிச்சை செய்யும் போது இந்த நுட்பம் ஒரு சிறந்த வழி என்று பெரும்பாலான நிபுணர்கள் ஒப்புக்கொள்கிறார்கள். சிறுநீர்ப்பையின் வடிகுழாய்மயமாக்கல் சாத்தியமற்ற சந்தர்ப்பங்களில் இது பயன்படுத்தப்படுகிறது. பழமைவாத சிகிச்சை முறைகள் பயனற்றதாக இருக்கும் சந்தர்ப்பங்களில் இது பயன்படுத்தப்படுகிறது. நோயாளி நன்றாக உணர்ந்தால், இரத்தத்தில் எஞ்சிய நைட்ரஜனின் அளவு சாதாரண வரம்புகளுக்குள் இருந்தால், மற்றும் நபருக்கு மரபணு தொற்று இல்லை என்றால் மட்டுமே இதைச் செய்ய பரிந்துரைக்கப்படுகிறது.
ஒரு நபர் நிலைமையை போதுமான அளவு உணர்ந்து மதிப்பீடு செய்ய முடியாவிட்டால் இந்த முறையின் மூலம் அறுவை சிகிச்சை செய்வது முரணாக இருக்கும். ஒரு நபர் கடுமையான மனநல கோளாறுகள், முதுமை மறதி, கடுமையான நரம்புத் தளர்ச்சி ஆகியவற்றால் பாதிக்கப்பட்டிருந்தால் இது செய்யப்படுவதில்லை. சிறுநீரகம் மற்றும் கல்லீரல் செயல்பாடு பலவீனமடைந்து, சிதைவு நிலையில் கடுமையான இதய நோய்க்குறியீடுகளும் முரண்பாடுகளாகக் கருதப்படுகின்றன. ஒரு முரண்பாடு என்பது சிறுநீரில் யூரியா மற்றும் இரத்தத்தில் கிரியேட்டினின் விதிமுறையை மீறுவதாகும். சிறுநீர் பாதையின் பல்வேறு பிறவி மற்றும் வாங்கிய குறைபாடுகள் மற்றும் முரண்பாடுகள், கட்டிகள், டைவர்டிகுலோசிஸ், பலவீனமான சிறுநீர் வெளியேற்றம், செப்சிஸ் ஆகியவை அறுவை சிகிச்சைக்கு முரணாக செயல்படுகின்றன.
அறுவை சிகிச்சை வெற்றிகரமாக முடிந்தால், குருட்டுத் தையல் பயன்படுத்தப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில், அறுவை சிகிச்சை நிபுணர்கள் தொப்புள் மற்றும் அந்தரங்க சிம்பசிஸுக்கு இடையில் செய்யப்படும் ஒரு மையக் கீறலைப் பயன்படுத்துகின்றனர். ஒரு வளைந்த கீறல் பயன்படுத்தப்படுகிறது, இது சிறுநீர் ஃபிஸ்துலாக்கள் மற்றும் சிறுநீர் கசிவுகளைத் தவிர்க்க அனுமதிக்கிறது, அதே நேரத்தில் நரம்பு ஊடுருவல் தொந்தரவு செய்யாது.
அறுவை சிகிச்சையின் போது, சிறுநீர்ப்பையை பிரித்தல் கட்டாயமாகும். இந்த வழக்கில், அதனுடன் தொடர்புடைய நோய்க்குறியியல் பெரும்பாலும் கண்டறியப்படுகிறது - பாலிப்ஸ், புற்றுநோய் கட்டிகள், டைவர்டிகுலா. காயத்தின் விளிம்புகள் படிப்படியாகப் பரவுகின்றன. கற்கள் மற்றும் பிற சாத்தியமான நோய்க்குறியியல் அகற்றப்படுகின்றன, பின்னர் அவை நேரடியாக அடினோமாவின் அணுக்கரு நீக்கத்திற்குச் செல்கின்றன. இது குருட்டுத்தனமாக செய்யப்படுகிறது, எனவே அறுவை சிகிச்சை நிபுணரின் அனுபவம் இங்கே மிகவும் முக்கியமானது. அடினோமாவின் படுக்கையில் இரத்தப்போக்கு நிறுத்தப்படுகிறது. பின்னர் சிறுநீர்ப்பையின் சுவர் தைக்கப்படுகிறது.
அறுவை சிகிச்சையின் விளைவு, மேலும் சிக்கல்கள் மற்றும் இரத்தப்போக்கு தடுப்பு ஆகியவை அறுவை சிகிச்சை எவ்வளவு சிறப்பாக செய்யப்பட்டது என்பதையும், அறுவை சிகிச்சை நிபுணரின் அனுபவம் மற்றும் தகுதிகளையும் பொறுத்தது என்று சொல்வது பாதுகாப்பானது. பொதுவாக, அடினோமெக்டோமி ஒரு சிக்கலான அறுவை சிகிச்சை அல்ல. அதற்குப் பிறகு மீட்பு விரைவானது, சிக்கல்கள் அரிதானவை.
திறந்த அடினோமெக்டோமி
திறந்த அடினோமெக்டோமி டிரான்ஸ்வெசிகல் என்றும் அழைக்கப்படுகிறது. மற்ற முறைகள் மூலம் அடினோமாவை அகற்றுவது சாத்தியமற்றதாக இருந்தால் இது பயன்படுத்தப்படுகிறது. அடினோமா போதுமான அளவு பெரிய அளவை எட்டியிருந்தால், மேலும் டிரான்ஸ்யூரெத்ரல் ரெசெக்ஷன் மூலம் அதை அகற்ற முடியாவிட்டால் இது குறிக்கப்படுகிறது. இந்த அறுவை சிகிச்சைக்கு எந்த முரண்பாடுகளும் இல்லை. நபர் கடுமையான நிலையில் இருந்தால், எந்தவொரு அறுவை சிகிச்சையையும் தடுக்கக்கூடிய கடுமையான இணக்க நோய்கள் இருந்தால் மட்டுமே அறுவை சிகிச்சை செய்யப்படாது. நபர் ஒரு தொற்று அல்லது அழற்சி நோயால் பாதிக்கப்பட்டிருந்தால் அறுவை சிகிச்சையை ஒத்திவைக்க வேண்டியிருக்கும். இந்த வழக்கில், அறுவை சிகிச்சையைத் தடுக்கும் நோயை முதலில் குணப்படுத்துவது அவசியம், பின்னர் நேரடியாக அறுவை சிகிச்சைக்குச் செல்ல வேண்டும்.
திறந்த அறுவை சிகிச்சையின் போது, மயக்க மருந்து பயன்படுத்தப்படுகிறது. பொது மயக்க மருந்து முக்கியமாக பிராந்திய மயக்க மருந்துடன் இணைந்து பயன்படுத்தப்படுகிறது. ஒவ்வொரு குறிப்பிட்ட வழக்கிலும் எந்த மயக்க மருந்து முறையைத் தேர்ந்தெடுப்பது மிகவும் பொருத்தமானது என்பது குறித்த முடிவு மயக்க மருந்து நிபுணரால் எடுக்கப்படுகிறது. இது சோதனைகளின் முடிவுகள், பிற நிபுணர்களின் முடிவுகள் மற்றும் நோயாளியின் சொந்த புறநிலை மற்றும் அகநிலை பரிசோதனைத் தரவுகளின் அடிப்படையில் அமைந்துள்ளது.
அறுவை சிகிச்சைக்கு முன் தயாரிப்பு தேவை. சிறந்த தயாரிப்பு, வெற்றிகரமான அறுவை சிகிச்சைக்கான வாய்ப்புகள் அதிகம். அறுவை சிகிச்சைக்கு பல வாரங்களுக்கு முன்பு, நீங்கள் ஒரு உகந்த உணவைப் பின்பற்ற வேண்டும், தேவையான சோதனைகளை எடுக்க வேண்டும், மேலும் முக்கிய நிபுணர்களால் பரிசோதனைக்கு உட்படுத்த வேண்டும். அறுவை சிகிச்சைக்கு உடனடியாக முன், அந்தரங்கப் பகுதியில் இருந்து முடி அகற்றப்படும். வழக்கமாக, நோயாளி இதை சுயாதீனமாகச் செய்கிறார், ஆனால் இந்த கையாளுதல்களை சுயாதீனமாகச் செய்ய இயலாது என்றால், இந்த நடவடிக்கைகள் மருத்துவ பணியாளர்களால் செய்யப்படுகின்றன. அறுவை சிகிச்சைக்கு சுமார் 8 மணி நேரத்திற்கு முன்பு, நீங்கள் சாப்பிடவோ அல்லது தண்ணீர் குடிக்கவோ முடியாது.
திறந்த அறுவை சிகிச்சை இளைஞர்களுக்கு பல ஆபத்துகளைக் கொண்டுள்ளது, ஏனெனில் ஆற்றல் கோளாறுகள் ஏற்படும் அபாயம் அதிகம். எனவே, இந்த வகையான அறுவை சிகிச்சை இளைஞர்களால் மிகவும் அரிதாகவே பயன்படுத்தப்படுகிறது, மருந்து சிகிச்சை நேர்மறையான முடிவைக் கொடுக்கவில்லை என்றால், அதே போல் பிற முறைகள் பயனற்றதாக இருந்தால் மட்டுமே.
அறுவை சிகிச்சை பல கட்டங்களில் செய்யப்படுகிறது. முதலில், சிறுநீர்ப்பை வெட்டப்படுகிறது. இது மருத்துவருக்கு புரோஸ்டேட்டின் பாதிக்கப்பட்ட பகுதியை அணுக அனுமதிக்கிறது. செயல்முறைக்கு உடனடியாக முன், ஒரு வடிகுழாய் நிறுவப்பட வேண்டும். இது அறுவை சிகிச்சை செய்யப்பட்ட குழியிலிருந்து அதிகப்படியான திரவம் வெளியேற அனுமதிக்கும்.
இந்த கீறல், மேல்புறப் பகுதியில் இடமளிக்கப்படுகிறது. சிறுநீர்ப்பைக்கு திறந்த அணுகல் தோன்றிய பிறகு, அதன் கீறல் சிறப்பு கருவிகளைப் பயன்படுத்தி செய்யப்படுகிறது. அறுவை சிகிச்சை ஃபோர்செப்ஸைப் பயன்படுத்தி சிறுநீர்ப்பை தூக்கப்படுகிறது. சிறுநீர்ப்பை கழுத்தின் இடம் வடிகுழாயுடன் தீர்மானிக்கப்படுகிறது. பின்னர் சிறுநீர்க்குழாயின் உள் திறப்பைச் சுற்றி மற்றொரு கீறல் செய்யப்படுகிறது.
முன்னர் செய்யப்பட்ட கையாளுதல்கள் புரோஸ்டேட் சுரப்பிக்கு திறந்த அணுகலை வழங்குகின்றன, இது மருத்துவர் கட்டியை அணுக்கரு நீக்க உதவுகிறது. அடினோமாவை அகற்றிய உடனேயே, மருத்துவர் சேதமடைந்த திசுக்களின் எச்சங்களை அகற்றி, இரத்தப்போக்கை நிறுத்துகிறார், அசெப்டிக் நிலைமைகளை வழங்குகிறார் மற்றும் சிறுநீர்ப்பையை தைக்கிறார். மருத்துவர் சிறுநீர்ப்பையில் ஒரு சிறிய குழாயை விட்டுச் செல்கிறார், இது அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் நல்ல வடிகால் வழங்கும். இந்த வடிகுழாயின் உதவியுடன், அறுவை சிகிச்சை குழியைக் கழுவவும், இரத்தக் கட்டிகள் மற்றும் அதிகப்படியான எக்ஸுடேட்டை அகற்றவும் முடியும். இது வீக்கத்தைக் கணிசமாகக் குறைக்கிறது, சேதமடைந்த திசுக்களின் விரைவான குணப்படுத்துதலை ஊக்குவிக்கிறது. மேலும், பெரும்பாலான சந்தர்ப்பங்களில், சிறுநீர்க்குழாய் மற்றும் அதன் சுற்றளவின் உள் திறப்பு வழியாக மற்றொரு கீறல் செய்யப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிறகு, வடிகுழாயின் தேவை ஒரு வாரம் நீடிக்கும். விரைவான மற்றும் வெற்றிகரமான மறுவாழ்வுக்கு இது ஒரு முக்கியமான நிபந்தனையாகும். வடிகுழாய் ஒரு வெளிநாட்டுப் பொருளாகச் செயல்படுகிறது, இதன் மூலம் எக்ஸுடேட் அகற்றப்படுகிறது. இது சிறுநீர்க்குழாயைச் சுற்றி ஒரு புதிய பகுதியை விரைவாக உருவாக்க அனுமதிக்கும். சிறுநீர்ப்பையின் அகற்றப்பட்ட பகுதியின் இடத்தில் இத்தகைய பகுதிகள் உருவாகின்றன. அதே நேரத்தில், அறுவை சிகிச்சையின் போது, சிறுநீர்ப்பையின் ஒரு பகுதி முழுவதுமாக அகற்றப்படுவதால், அத்தகைய உருவாக்கம் மிகவும் முக்கியமானது. இந்த தலையீடுதான் பெரும்பாலான ஆண்களில் விறைப்புத்தன்மை குறைபாட்டை ஏற்படுத்துகிறது.
அனுபவம் வாய்ந்த மருத்துவரால் அடினோமெக்டோமி செய்யும்போது, சிக்கல்கள் மிகவும் அரிதாகவே ஏற்படும். விதிவிலக்கான சந்தர்ப்பங்களில் மட்டுமே திறந்த இரத்தப்போக்கு உருவாகிறது, இது இரத்த நாளத்திற்கு சேதம் ஏற்படுவதால் ஏற்படுகிறது. நோயாளிக்கு ஒவ்வாமை ஏற்படும் போக்கு இருந்தால் ஒவ்வாமை எதிர்வினையும் ஏற்படலாம்.
சாத்தியமான அனாபிலாக்டிக் அதிர்ச்சி குறிப்பாக ஆபத்தானதாகக் கருதப்படுகிறது, ஆனால் இது மிகவும் அரிதாகவே நிகழ்கிறது, ஏனெனில் இது ஒரு ஒவ்வாமை எதிர்வினையின் வளர்ச்சியின் தீவிர நிலை மற்றும் உடலின் அதிக அளவிலான உணர்திறன் மற்றும் ஒவ்வாமையில் தோன்றும். பொதுவாக, அத்தகைய நிலை சோதனை முடிவுகளில் தெளிவாகத் தெரியும், எனவே, ஒரு அனுபவம் வாய்ந்த மருத்துவர் எப்போதும் தன்னை காப்பீடு செய்து, அத்தகைய சிக்கல்களைத் தடுக்க தேவையான நடவடிக்கைகளை எடுப்பார். நோயாளி முன்னெச்சரிக்கை நடவடிக்கைகளைக் கவனிக்கவும், ஒவ்வாமை எதிர்விளைவுகளின் போக்கு குறித்து மருத்துவரிடம் எச்சரிக்கவும் கடமைப்பட்டிருக்கிறார். அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில், சுமார் 20% வழக்குகளில் சிக்கல்கள் ஏற்படலாம்.
சிறுநீர்ப்பைக்குழாயை மாற்று அறுவை சிகிச்சை
டிரான்ஸ்யூரெத்ரல் அடினோமெக்டோமி என்பது புரோஸ்டேட் அடினோமாவை அகற்ற அறுவை சிகிச்சை செய்வதற்கான ஒரு சிறப்பு நுட்பமாகும், இதன் போது எண்டோஸ்கோபிக் நுட்பங்கள் பயன்படுத்தப்படுகின்றன. அறுவை சிகிச்சையின் போது, சிறுநீர்க்குழாய் வழியாக ஒரு சிறப்பு குழாய் செருகப்படுகிறது, இதன் உதவியுடன் இயக்கப்படும் குழியின் உள் நிலையை அவதானிக்க முடியும்.
மானிட்டர் திரையில் படத்தைக் காண்பிக்க முடியும். இது அறுவை சிகிச்சையின் துல்லியத்தை மருத்துவர் கட்டுப்படுத்தவும் தேவையான அனைத்து கையாளுதல்களையும் கட்டுப்படுத்தவும் அனுமதிக்கிறது. இது சுற்றியுள்ள திசுக்களுக்கு குறைந்தபட்ச சேதத்துடன், முடிந்தவரை துல்லியமாகவும் துல்லியமாகவும் புரோஸ்டேட் அடினோமாவை அகற்றுவதை சாத்தியமாக்குகிறது. அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்கள், இரத்தப்போக்கு மற்றும் தொற்றுகள் உருவாகும் அபாயமும் கணிசமாகக் குறைக்கப்படுகிறது. மீட்பு மற்றும் குணப்படுத்துதல் மிக விரைவாக நிகழ்கிறது, வலி குறைந்தபட்சமாகக் குறைக்கப்படுகிறது.
செயல்முறைக்கு முரண்பாடுகள்
அடினோமெக்டோமிக்கு சில முரண்பாடுகள் இருக்கலாம். எனவே, புற்றுநோய் அல்லது புரோஸ்டேட் சுரப்பியின் நார்ச்சத்து வளர்ச்சியின் வரலாறு இருந்தால், இந்த நியோபிளாம்களின் அளவு மிகவும் அற்பமாக இருந்தாலும் கூட, அறுவை சிகிச்சை செய்யப்படாது. இடுப்பு உறுப்புகளில் முந்தைய அறுவை சிகிச்சைகள் செய்யப்பட்டிருந்தால், புரோஸ்டேட் சுரப்பியை அணுகுவது கடினமாக இருந்தால் அது செய்யப்படாது.
உடலில் தொற்று அல்லது அழற்சி நோய் இருந்தால், குறிப்பாக அது முன்னேறிச் சென்றால், அடினோமாவை முழுமையாகப் பிரித்தெடுப்பதும் முரணாக உள்ளது. பொதுவாக, இதுபோன்ற சந்தர்ப்பங்களில், அழற்சி அல்லது தொற்று செயல்முறை முற்றிலுமாக அகற்றப்படும் வரை அறுவை சிகிச்சை ஒத்திவைக்கப்படுகிறது. இது ஆய்வக மற்றும் கருவி ஆய்வுகள் மூலம் உறுதிப்படுத்தப்படுகிறது.
நீரிழிவு நோய், இதய நோயியல், குறிப்பாக அது சிதைந்த நிலையில் இருந்தால், அறுவை சிகிச்சை முரணாக இருக்கலாம். மேலும், அறுவை சிகிச்சைக்கு முரணாக கடுமையான மாரடைப்பு, த்ரோம்போம்போலிசம் மற்றும் பிற கடுமையான நிலைமைகள் உள்ளன.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
அறுவை சிகிச்சை சரியாக செய்யப்பட்டு, வேறு எந்த மோசமான காரணிகளோ அல்லது அதனுடன் தொடர்புடைய நோய்களோ இல்லாவிட்டால், சிக்கல்கள் ஏற்படாது. இருப்பினும், இரத்தப்போக்கு போன்ற சிக்கல்கள் ஏற்படலாம், இது இயற்கையான பலவீனம், இரத்த நாளங்களின் அதிகரித்த ஊடுருவல் அல்லது இரத்தப்போக்கு போக்கு ஆகியவற்றின் விளைவாக ஏற்படுகிறது.
ஒவ்வாமைக்கான போக்குடன் ஒவ்வாமை எதிர்வினையும் அடிக்கடி ஏற்படுகிறது. மயக்க மருந்துக்கு ஆளாகும்போது ஒவ்வாமைகள் குறிப்பாக பொதுவானவை. சிறுநீர்க்குழாய்க்கு இயந்திர சேதம் அல்லது சுற்றியுள்ள திசுக்களுக்கு சேதம் ஏற்படுவதும் அறுவை சிகிச்சையின் விளைவாகக் கருதப்படுகிறது.
செயல்முறைக்குப் பின் ஏற்படும் சிக்கல்கள்
இன்று, அடினோமெக்டோமி நுட்பம் மேம்படுத்தப்பட்டுள்ளதால், சிக்கல்களின் ஆபத்து குறைந்தபட்சமாகக் குறைக்கப்பட்டுள்ளது. மேம்படுத்தப்பட்ட கீறல் நுட்பங்கள் மற்றும் சிறப்பு அறுவை சிகிச்சை அணுகல் காரணமாக இரத்த இழப்பு ஆபத்து குறைந்தபட்சமாகக் குறைக்கப்பட்டுள்ளது.
கூடுதலாக, நவீன ஆய்வக முறைகள் உடலின் ஒவ்வாமை அளவைக் கட்டுப்படுத்தவும் மாற்றங்களுக்கு உடனடியாக பதிலளிக்கவும் உங்களை அனுமதிக்கின்றன. பல்வேறு மானிட்டர்கள் மற்றும் கருவி முறைகளின் உதவியுடன், இதய அமைப்பு மற்றும் இரத்த ஓட்டத்தின் குறிகாட்டிகளைக் கட்டுப்படுத்தலாம், இதனால் இரத்த ஓட்டம் மற்றும் இதய நோயியல் உருவாகும் அபாயத்தைக் குறைக்கலாம்.
அறுவை சிகிச்சைக்குப் பிறகு பல மணிநேரங்களுக்கு, இரத்த இழப்பு ஏற்படும் அபாயம் உள்ளது, எனவே நோயாளி மேலும் கண்காணிப்பு மற்றும் நிலையைக் கட்டுப்படுத்த தீவிர சிகிச்சைப் பிரிவில் இருக்கிறார். இருப்பினும், நவீன நுட்பங்கள் இரத்தப்போக்கு அபாயத்தைக் குறைக்க உதவுகின்றன. மேலும், அறுவை சிகிச்சைக்குப் பிறகு பல நாட்களுக்கு, நோயாளி சிறுநீர் கழிக்க வேண்டும் என்ற தூண்டுதலால் தொந்தரவு செய்யப்படலாம், சில சமயங்களில் சிறுநீர் அடங்காமை, சிறுநீர்ப்பையில் அழற்சி செயல்முறைகள் ஏற்படும்.
அறுவை சிகிச்சைக்கு முன் சிறுநீர்ப்பையின் நிலை, நோயியல் செயல்முறையின் தீவிரம் ஆகியவற்றைப் பொறுத்து சிக்கல்களின் தீவிரம் மாறுபடும். ஆற்றல் மற்றும் விறைப்புத்தன்மையும் பாதிக்கப்படலாம். விறைப்புத்தன்மை குறைபாடு 3-5% வழக்குகளில் ஏற்படுகிறது. விந்து வெளியேறும் போது விந்து சிறுநீர்ப்பையில் நுழையும் போது பிற்போக்கு விந்து வெளியேறுதல் மிகவும் பொதுவானது. இந்த நிகழ்வு 50-80% வழக்குகளில் ஏற்படுகிறது.
அறுவை சிகிச்சையானது நரம்பியல் சிக்கல்களுடன் சேர்ந்துள்ளது, இது பெரும்பாலும் இரத்த ஓட்ட அமைப்பு, மூச்சுக்குழாய் நுரையீரல் அமைப்பை பாதிக்கிறது. மாரடைப்பு, மாரடைப்பு, ஆழமான நரம்பு இரத்த உறைவு ஆகியவையும் உருவாகலாம். பல சந்தர்ப்பங்களில், இரத்த ஓட்டக் கோளாறுகள் உருவாகின்றன. பெருமூளைச் சுற்றோட்டக் கோளாறுகள் குறிப்பாக ஆபத்தானதாகக் கருதப்படுகின்றன. பெரும்பாலும், இது இரத்த அழுத்தத்தில் அதிகரிப்பாக உருவாகிறது, இது பக்கவாதத்தில் முடிகிறது. இதுபோன்ற உயிருக்கு ஆபத்தான சிக்கல்களின் அதிர்வெண் 1% க்கும் குறைவாக உள்ளது.
விமர்சனங்கள்
மதிப்புரைகளை நாம் பகுப்பாய்வு செய்தால், நோயாளிகள் முடிந்தவரை புரோஸ்டேட் அடினோமா அகற்றும் அறுவை சிகிச்சையைத் தவிர்க்க முயற்சிப்பதைக் காணலாம். மருந்து சிகிச்சை உதவவில்லை என்றால் அல்லது வேறு சிகிச்சை விருப்பங்கள் இல்லை என்றால், நோயாளிகள் அறுவை சிகிச்சை செய்ய முடிவு செய்கிறார்கள். பல ஆண்கள் சந்தேகிக்கிறார்கள், முன்கூட்டியே மருத்துவரிடம் பரிந்துரைகளைக் கேட்கிறார்கள், மேலும் இதேபோன்ற அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட மற்ற ஆண்களிடமிருந்து மதிப்புரைகளைச் சேகரிக்கிறார்கள்.
ஒட்டுமொத்தமாக, விமர்சனங்கள் நேர்மறையானவை. இந்த அறுவை சிகிச்சை ஆண்கள் தங்கள் நிலையை குறிப்பிடத்தக்க அளவில் மேம்படுத்தவும், சிறுநீர் கழிப்பதை இயல்பாக்கவும், வலியை நீக்கவும், மீண்டும் ஒரு ஆணாக உணரவும் அனுமதிக்கிறது. அறுவை சிகிச்சை மிகவும் விரைவானது, மேலும் அறுவை சிகிச்சைக்குப் பிறகு கிட்டத்தட்ட எந்த வலியும் இல்லை. வலி ஏற்பட்டால், அது வலி நிவாரணிகளால் விரைவாக நிவாரணம் பெறுகிறது. சிறுநீர் கழிக்கும் போது வலி மறைவதும், சிறுநீர் கழிப்பதற்கான தவறான தூண்டுதல்கள் மறைவதும் இந்த அறுவை சிகிச்சையின் முக்கிய நன்மையாக ஆண்கள் கருதுகின்றனர்.
பல ஆண்கள் அறுவை சிகிச்சையைத் தவிர்க்க எல்லா வழிகளிலும் முயற்சித்ததாக ஒப்புக்கொள்கிறார்கள். அவர்கள் மருத்துவர் பரிந்துரைத்த மருந்துகளைப் பயன்படுத்தினர், மூலிகை மருத்துவம் மற்றும் பாரம்பரிய மருத்துவத்தை நாடினர். ஆனால், ஒரு விதியாக, விளைவு மிகவும் விரும்பத்தக்கதாக இல்லை, எனவே இறுதியில், அறுவை சிகிச்சை முறைகளைப் பயன்படுத்த வேண்டியிருந்தது. அதே நேரத்தில், பெரும்பாலான நோயாளிகள் குறிப்பிடுவது போல, தயாரிப்பு எளிமையானது மற்றும் நடைமுறையில் வேறு எந்த அறுவை சிகிச்சைக்கும் தயாரிப்பதில் இருந்து வேறுபட்டதல்ல. பொதுவாக, சிறுநீரின் இயற்கையான வெளியேற்றம் முற்றிலுமாக தடுக்கப்படும்போது அறுவை சிகிச்சை செய்யப்படுகிறது. எனவே, அறுவை சிகிச்சை அவசரமாக செய்யப்பட வேண்டும், இதன் விளைவாக ஆயத்த காலத்தின் காலம் குறைந்தபட்சமாக குறைக்கப்படுகிறது.
அறுவை சிகிச்சை முடிந்த உடனேயே, நோயாளிகள் சிறிது நேரம் வலியை அனுபவிக்கிறார்கள், ஆனால் அது விரைவாக கடந்து செல்கிறது. சில நாட்களுக்குப் பிறகு மனிதன் நடக்கத் தொடங்குகிறான், நன்றாக உணர்கிறான். முதல் 3-4 நாட்களுக்கு சிறுநீரில் இரத்தம் இருக்கலாம். பெரும்பாலான சந்தர்ப்பங்களில், உள்நோயாளி சிகிச்சை சுமார் 5-7 நாட்கள் நீடிக்கும், அதன் பிறகு நோயாளி வீட்டிற்கு வெளியேற்றப்படுகிறார். சிறிது நேரம், சிறுநீரகங்கள், கல்லீரல், சிறுநீர்ப்பையின் நிலையை கண்காணிக்கவும், தையல்களின் நிலையை மதிப்பிடவும் அவசியம். பொதுவாக, நோயாளிகள் திருப்தி அடைந்துள்ளனர் என்று கூறலாம். அடினோமெக்டோமிக்கு நீண்ட மீட்பு தேவையில்லை என்பது கவனிக்கத்தக்கது.

