
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
டெஸ்டிகுலர் ஹைட்ரோசிலுக்கு பெர்க்மேன் அறுவை சிகிச்சை.
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025
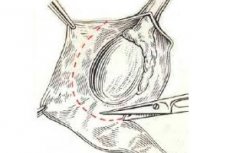
நவீன சிறுநீரக மருத்துவத்தில், மிகவும் பிரபலமான ஒன்று பெர்க்மேன் அறுவை சிகிச்சை. இது அதன் சொந்த பிரத்தியேகங்கள், அறிகுறிகள் மற்றும் முரண்பாடுகளைக் கொண்டுள்ளது. இந்த நடைமுறையின் சாரத்தை இன்னும் விரிவாகக் கருதுவோம்.
செயல்முறைக்கான அடையாளங்கள்
இந்த செயல்முறை நடத்தைக்கான அதன் சொந்த அறிகுறிகளைக் கொண்டுள்ளது. எனவே, இந்த செயல்முறை விந்தணுக்களின் சொட்டு அல்லது ஹைட்ரோசெல்லுக்கு மேற்கொள்ளப்படுகிறது. சொட்டு என்பது ஆண்களுக்கு பொதுவான ஒரு பொதுவான நோயாகும். [ 1 ] ஹைட்ரோசெல் அல்லது ஸ்பெர்மாடோசெல் கண்டறியப்பட்ட ஆண்களின் நிகழ்வு 100,000 ஆண்களுக்கு 100 ஆகும். சிகிச்சையின் அதிர்வெண் 100,000 ஆண்களுக்கு 17 ஆகும். [ 2 ]
இந்த நோய் விதைப்பையின் யோனி சவ்வில் பெரிட்டோனியல் திரவம் அசாதாரணமாக குவிவதால் வகைப்படுத்தப்படுகிறது. [ 3 ] இந்த நோய் பிறவி அல்லது பெறப்பட்டதாக இருக்கலாம். ஒரு விதியாக, நோயின் பெறப்பட்ட வடிவம் முதிர்வயதில் வெளிப்படுகிறது. பெரும்பாலும், கட்டியின் வளர்ச்சி அல்லது அழற்சி செயல்முறையின் விளைவாக, விதைப்பையில் ஏற்பட்ட காயத்தின் விளைவாக நோயியல் தன்னை வெளிப்படுத்துகிறது. இந்த நோயியலுக்கு சரியான நேரத்தில் கவனம் செலுத்தப்படாவிட்டால் மற்றும் தேவையான நடவடிக்கைகள் எடுக்கப்படாவிட்டால், ஒரு அழற்சி செயல்முறை உருவாகிறது, இது பின்னர் கட்டி நோயாக உருவாகலாம். விந்தணுக்கள் சொட்டு மருந்துகளின் சிக்கலாகும், இது அறுவை சிகிச்சைக்கான அறிகுறியாகவும் கருதப்படுகிறது.
அறுவை சிகிச்சைக்கான முக்கிய அறிகுறிகள் ஹைட்ரோசீலின் முக்கிய அறிகுறிகளாகும்: ஹைபர்தெர்மியா (உடல் வெப்பநிலை அதிகரிப்பு), பெரினியத்தில் உள்ள அசௌகரியம், இது குறிப்பாக நடைபயிற்சி, ஓடுதல் மற்றும் திடீர் அசைவுகளால் அதிகரிக்கிறது. விதைப்பையின் தோல் மிகவும் நீட்டப்பட்டிருந்தால், விதைப்பையில் வலி உணரப்படுகிறது, மேலும் முதுகிலும் அறுவை சிகிச்சை செய்யப்படுகிறது. ஒரு அறிகுறி விரைச் சுவரின் சிதைவு ஆகும், இது கடுமையான வலிக்கு வழிவகுக்கிறது. அறுவை சிகிச்சைக்கான மற்றொரு அறிகுறி விரைகளில் ஏற்ற இறக்கத்தின் அறிகுறியாகும், இதன் சாராம்சம் விரைகளில் அழுத்தும் போது, அழுத்தம் அனைத்து திசைகளிலும் சமமாக விநியோகிக்கப்படுகிறது.
நவீன சிறுநீரக மருத்துவத்தில், அறுவை சிகிச்சைகளைச் செய்வதற்கு பல வழிகள் உள்ளன. குறிப்பாக, பெர்க்மேன் அறுவை சிகிச்சை பொது அல்லது உள்ளூர் மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. இந்த அறுவை சிகிச்சை நோயை முழுமையாக குணப்படுத்த உங்களை அனுமதிக்கிறது. [ 4 ] இது ஆண்மைக்குறைவைத் தவிர்க்க உங்களை அனுமதிக்கிறது. இந்த அறுவை சிகிச்சையில் பல வகைகள் உள்ளன. செயல்பாட்டின் முக்கிய குறிக்கோள் திரட்டப்பட்ட திரவத்தை அகற்றுவதாகும். மேலும், அறுவை சிகிச்சையின் உதவியுடன், சிக்கல்களின் வளர்ச்சியைத் தடுக்கலாம், அவை ஏற்படுவதற்கான காரணங்களை அகற்றலாம். பெர்க்மேன் அறுவை சிகிச்சை பெரிய கட்டிகளுக்கு அல்லது டெஸ்டிகுலர் சவ்வுகளின் கூர்மையான தடிமனுடன் குறிக்கப்படும் எக்சிஷன் அடிப்படையிலானது.
தயாரிப்பு
பெர்க்மேன் அறுவை சிகிச்சைக்கான தயாரிப்பு, எந்தவொரு அறுவை சிகிச்சை தலையீட்டிற்கும் நிலையான தயாரிப்பிலிருந்து வேறுபட்டதல்ல. முதலாவதாக, தேவையான பரிசோதனைகளின் தொகுப்பில் தேர்ச்சி பெறுவது அவசியம். முதலாவதாக, மருத்துவ மற்றும் உயிர்வேதியியல் இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள், இரத்த உறைதல் சோதனை தேவை. ஈசிஜி மற்றும் ஃப்ளோரோகிராபி ஆகியவை சுட்டிக்காட்டப்படுகின்றன. தேவைப்பட்டால், பாக்டீரியாவியல் ஆய்வுகள் மேற்கொள்ளப்படுகின்றன, எச்ஐவி தொற்று உட்பட தொற்றுகளுக்கான ஆய்வுகள், சிபிலிஸின் காரணகர்த்தா. இருதயநோய் நிபுணர், ஒவ்வாமை நிபுணர் அல்லது நோயெதிர்ப்பு நிபுணர் உள்ளிட்ட நிபுணர்களுடன் ஆலோசனைகள் தேவை. ஒரு குழந்தை மருத்துவர் அல்லது சிகிச்சையாளரிடமிருந்து ஒரு முடிவைப் பெறுவது அவசியம், இது நோயாளி அறுவை சிகிச்சைக்கு உட்படுத்த முடியுமா என்பதைக் குறிக்கும்.
பொது அல்லது உள்ளூர் மயக்க மருந்தைத் திட்டமிடும்போது, ஒரு மயக்க மருந்து நிபுணருடன் கலந்தாலோசித்து சிறந்த மயக்க மருந்து முறையைத் தேர்ந்தெடுப்பது அவசியம். மயக்க மருந்து நிபுணருக்கு நிச்சயமாக முழுமையான அனமனிசிஸ் தேவை: அதனுடன் தொடர்புடைய நோய்கள், எடுத்துக்கொள்ளப்படும் மருந்துகள் மற்றும் ஒவ்வாமை எதிர்விளைவுகள் இருப்பதைக் குறிப்பிடுவது அவசியம்.
அறுவை சிகிச்சைக்கு முரண்பாடுகள் இல்லை என்றால், கவனமாக தயாரிப்பு அவசியம். இது வழக்கமாக திட்டமிடப்பட்ட அறுவை சிகிச்சைக்கு 2-3 வாரங்களுக்கு முன்பே தொடங்குகிறது. 2-3 வாரங்களுக்கு முன்பு, நீங்கள் ஒரு சீரான உணவுக்கு மாற வேண்டும். அனைத்து கொழுப்பு, வறுத்த, புகைபிடித்த உணவுகளையும் விலக்குவது முக்கியம். ஊறுகாய், மசாலா, சுவையூட்டிகள், ஆல்கஹால் ஆகியவை கண்டிப்பாக முரண்படுகின்றன. ஆன்டிகோகுலண்டுகள் மற்றும் பிற மருந்துகள் ரத்து செய்யப்படுகின்றன. அறுவை சிகிச்சையின் நாளில், நீங்கள் எதையும் சாப்பிடவோ குடிக்கவோ முடியாது.
அறுவை சிகிச்சையின் நாளன்று, பிறப்புறுப்புகளை நன்கு கழுவுவது அவசியம். அந்தரங்க மற்றும் இடுப்புப் பகுதியில், முடியை அகற்றுவது அவசியம். அறுவை சிகிச்சை ஒரு பெரியவருக்கு செய்யப்பட்டால், அவர் அதை வீட்டிலேயே தானே செய்கிறார். ஒரு குழந்தைக்கு இந்த செயல்முறை செய்யப்பட்டால், தேவையான அனைத்து ஆயத்த நடவடிக்கைகளும் மருத்துவ பணியாளர்களால் மேற்கொள்ளப்படுகின்றன.
அறுவை சிகிச்சையின் போது மயக்க மருந்து தேவைப்படுகிறது. மயக்க மருந்து கட்டாயமாகும், ஆனால் அதை நிர்வகிக்கும் முறை மருத்துவரால் தீர்மானிக்கப்படுகிறது. உள்ளூர் அல்லது பொது மயக்க மருந்து பயன்படுத்தப்படுகிறது. வயது, நோயின் தீவிரம் மற்றும் நோயாளியின் மனோ-உணர்ச்சி நிலையின் பண்புகள் ஆகியவற்றைப் பொறுத்தது. பொது மயக்க மருந்து எப்போதும் வயதான குழந்தைகளுக்குப் பயன்படுத்தப்படுகிறது.
டெக்னிக் பெர்க்மேன் செயல்பாடுகள்
பெர்க்மேன் அறுவை சிகிச்சை நுட்பம் வில்கென்மேன் அறுவை சிகிச்சை நுட்பத்தைப் போன்றது. அடிப்படை வேறுபாடு என்னவென்றால், பெர்க்மேன் அறுவை சிகிச்சையில் சவ்வுகளை அகற்றுவது அடங்கும், மற்ற சந்தர்ப்பங்களில் டெஸ்டிகுலர் சவ்வு தலைகீழாக மாற்றப்படுகிறது. ஒரு விதியாக, எந்த நுட்பத்தைப் பயன்படுத்துவது சிறந்தது என்பது குறித்த முடிவு அறுவை சிகிச்சையின் போது நேரடியாக மருத்துவரால் எடுக்கப்படுகிறது. ஒரு கீறல் செய்து விந்தணுக்களை அணுகிய பிறகு, நோயியலின் முழுமையான படம் தெரியும், மேலும் இது போதுமான முடிவை எடுக்க உதவுகிறது. நோயின் வாங்கிய வடிவங்களில், திரவத்தின் அளவு மிகவும் மாறுபட்டதாக இருக்கும். கடுமையான சந்தர்ப்பங்களில், அதிக அளவு திரவம் குவியக்கூடும் (1.5-2 லிட்டர் வரை). பிறவி நோய்க்குறியீடுகளில், நாளின் நேரத்தைப் பொறுத்து திரவத்தின் அளவு மாறுபடும். ஒரு விதியாக, காலையில் திரவத்தின் அளவு கூர்மையாக அதிகரிக்கிறது, மாலையில் அது குறைகிறது.
அறுவை சிகிச்சையின் போது, அறுவை சிகிச்சை நிபுணர் விதைப்பையில் 5-6 செ.மீ நீளமுள்ள ஒரு கீறலைச் செய்கிறார். பின்னர் விதைப்பை சவ்வு அடுக்காகப் பிரிக்கப்படுகிறது. பின்னர் விதைப்பையை காயமாக மாற்றுவது அவசியம், அதன் பிறகு திரட்டப்பட்ட திரவம் வெளியேற்றப்படுகிறது. திரவம் முழுவதுமாக அகற்றப்பட்ட பிறகு, யோனி சவ்வு துண்டிக்கப்பட்டு, அதிகப்படியான திசுக்கள் அகற்றப்படுகின்றன. மீதமுள்ள திசுக்கள் கேட்கட் மூலம் தைக்கப்படுகின்றன. சிறிய தையல்கள் செய்யப்படுகின்றன. இதற்குப் பிறகு, விதைப்பை அதன் இடத்திற்குத் திருப்பி, சவ்வுகள் மற்றும் தோல் தைக்கப்படுகின்றன. தையல்கள் முழுமையாக உறிஞ்சப்படுகின்றன. ஒரு விதியாக, தையல்கள் சுமார் 2 வாரங்களில் கரைந்துவிடும்.
ஆபரேஷன் லார்ட்
லார்ட் செயல்முறை என்பது டெஸ்டிகுலர் ஹைட்ரோசெல் சிகிச்சைக்கு ஒப்பீட்டளவில் எளிமையானது, ஆனால் மிகவும் பயனுள்ள செயல்முறையாகும். இருப்பினும், இந்த செயல்முறை சிறிய ஹைட்ரோசெல் நிகழ்வுகளுக்கு மட்டுமே சாத்தியமாகும். இந்த செயல்முறை சீரியஸ் பையை வெட்டுவதை உள்ளடக்கியது. அதிகப்படியான திரவம் வெளியேற அனுமதிக்க சேனல்கள் உருவாக்கப்படுகின்றன. [ 5 ] லார்ட் செயல்முறைக்கு உட்படுத்தப்பட்ட நோயாளிகளில் தனிமைப்படுத்தப்பட்ட விந்தணு தண்டு ஹைட்ரோசெல் மற்றும் எபிடிடைமல் நீர்க்கட்டிகள் ஏற்படுவது குறைவாக இருந்தது (7.2 vs. 15.8%), அதே போல் பாரம்பரிய அறுவை சிகிச்சை முறைகளுடன் ஒப்பிடும்போது 3 நாட்களுக்கு மேல் அறுவை சிகிச்சைக்குப் பின் வலியைப் புகாரளிக்கும் நோயாளிகளின் சதவீதமும் (4.3 vs. 15.8%, p < 0.05). [ 6 ]
விங்கெல்மேன் செயல்பாடு
வின்கெல்மேன்-பெர்க்மேன் அறுவை சிகிச்சையின் போது, மருத்துவர் விதைப்பையின் தோல் மற்றும் வெளிப்புற சவ்வுகளில் ஒரு கீறலைச் செய்கிறார். இந்த கீறல் தோராயமாக 5-6 செ.மீ. ஆகும். இதற்குப் பிறகு, தொடர்ச்சியான கீறல் செய்யப்படுகிறது, இது உள் யோனி சவ்வு வரை தொடர்கிறது. பின்னர் திரட்டப்பட்ட திரவத்தின் துளை செய்யப்படுகிறது. காயத்தின் விளிம்புகள் தலைகீழாக மாற்றப்படுகின்றன, பின்னர் உறுப்புகள் பின்னால் இருந்து தைக்கப்படுகின்றன. இதன் விளைவாக, சவ்வின் பரப்பளவு கூர்மையாகக் குறைக்கப்படுகிறது, இது திரவத்தை மேலும் உறிஞ்சுவதற்கு உதவும். பின்னர் விதைப்பையில் பனியைப் பயன்படுத்துவது அவசியம், குறைந்தது 2 மணி நேரம் அதை வைத்திருங்கள். உறிஞ்சக்கூடிய மற்றும் உறிஞ்ச முடியாத உட்பட பல்வேறு நூல்களைப் பயன்படுத்தலாம். உறிஞ்ச முடியாத நூல்களைப் பயன்படுத்தும் போது, தோராயமாக 12-14 மணி நேரத்திற்குப் பிறகு தையல்களை அகற்ற வேண்டும். [ 7 ]
செயல்முறைக்கு முரண்பாடுகள்
அறுவை சிகிச்சைக்கு குறிப்பிட்ட முரண்பாடுகள் எதுவும் இல்லை. அவை அனைத்தும் நிலையானவை மற்றும் எந்த அறுவை சிகிச்சை தலையீட்டிற்கும் உள்ள முரண்பாடுகளிலிருந்து வேறுபடுவதில்லை. எடுத்துக்காட்டாக, பெர்க்மேன் அறுவை சிகிச்சை, வேறு எந்த அறுவை சிகிச்சை தலையீட்டையும் போலவே, சிறுநீரகங்கள், கல்லீரல், இருதய அமைப்பின் பல்வேறு தீவிர நோய்க்குறியீடுகளில், சுவாச செயலிழப்பு, உயர் இரத்த அழுத்தம், வாஸ்குலர் தொனி கோளாறு போன்றவற்றில் கண்டிப்பாக முரணாக உள்ளது. மயக்க மருந்துக்கு சகிப்புத்தன்மையின்மை, கடுமையான ஒவ்வாமை எதிர்வினைகள், உடலின் அதிகரித்த உணர்திறன், கடுமையான அழற்சி மற்றும் தொற்று நோய்க்குறியியல் ஆகியவற்றிலும் இந்த செயல்முறை முரணாக உள்ளது. நாள்பட்ட நோய்கள், மறுபிறப்புகள், சளி, நீரிழிவு நோயின் கடுமையான வடிவங்கள், இரத்த உறைவு கோளாறுகள், ஹீமோபிலியா, ஆன்டிகோகுலண்டுகளை எடுத்துக் கொள்ளும்போது அறுவை சிகிச்சை செய்யப்படுவதில்லை.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
அறுவை சிகிச்சைக்குப் பிறகு, விளைவுகள் அரிதாகவே காணப்படுகின்றன. இந்த செயல்முறைக்கு உட்பட்ட கிட்டத்தட்ட அனைத்து நோயாளிகளும், அறுவை சிகிச்சைக்குப் பிறகு, நிலை கணிசமாக மேம்படுகிறது, வலி மற்றும் அசௌகரியம் நபரைத் தொந்தரவு செய்வதை நிறுத்துகிறது என்பதைக் குறிப்பிடுகின்றனர். அறுவை சிகிச்சைக்குப் பிறகு முதல் சில நாட்களில்
செயல்முறைக்குப் பின் ஏற்படும் சிக்கல்கள்
பெர்க்மேன் அறுவை சிகிச்சைக்குப் பிறகு சிக்கல்கள் சாத்தியமாகும். மிகவும் பொதுவான சிக்கல்கள் அழற்சி மற்றும் தொற்று செயல்முறைகள், வலி. தையல் பகுதியில் காயம் உறிஞ்சுதல், சீழ் அல்லது எக்ஸுடேட் உருவாக்கம் சாத்தியமாகும். ஆண்டிசெப்சிஸ் மற்றும் அசெப்சிஸ் கவனிக்கப்படாவிட்டால், ஒரு தொற்று அல்லது அழற்சி செயல்முறை உருவாகலாம். நோய் எதிர்ப்பு சக்தி குறைதல், அல்லது தொற்று, குறிப்பாக மருத்துவமனை நுண்ணுயிரிகளின் விகாரங்கள் சேர்க்கப்படுவதால், அழற்சி-தொற்று செயல்முறை கடுமையான அழற்சி செயல்முறை, திசு நெக்ரோசிஸ், பாக்டீரியா, செப்சிஸ் ஆகியவற்றின் வளர்ச்சிக்கு முன்னேறலாம். செப்டிக் செயல்முறைகள் அல்லது இரத்த விஷம், பெரும்பாலும் மரணத்தில் முடிவடையும். மறுவாழ்வு காலம் கவனிக்கப்படாவிட்டால், கனமான பொருட்களைத் தூக்கினால், அறுவை சிகிச்சைக்குப் பிறகு முதல் நாட்களில் நிறைய நடைபயிற்சி செய்யப்பட்டால், குடலிறக்கம், தையல் வேறுபாடு ஆகியவை சாத்தியமாகும். நோய் எதிர்ப்பு சக்தி குறைவதால், அழற்சி அல்லது தொற்று செயல்முறையின் வளர்ச்சி, வெப்பநிலை உயரலாம், எடிமா, ஹைபர்மீமியா, எரிச்சல், அரிப்பு உருவாகலாம்.
செயல்முறைக்கு பிறகு பராமரிப்பு
அறுவை சிகிச்சைக்குப் பிறகு, சிறப்பு அறுவை சிகிச்சைக்குப் பின் கவனிப்பு தேவை. முதலில், அறுவை சிகிச்சை நாளில், ஒருவர் எதையும் சாப்பிடவோ குடிக்கவோ மாட்டார் என்பதை நீங்கள் புரிந்து கொள்ள வேண்டும். மயக்க மருந்திலிருந்து வெளியே வர சுமார் 3-4 மணி நேரம் ஆகும். இந்த நேரத்தில், நீங்கள் குடிக்க முடியாது. தீவிர நிகழ்வுகளில், உங்களுக்கு மிகவும் தாகமாக இருந்தால், உங்கள் உதடுகளையும் நாக்கின் நுனியையும் சுத்தமான தண்ணீரில் ஈரப்படுத்தலாம். உங்கள் வாயில் முடிந்தவரை உமிழ்நீரைச் சேகரித்து, உங்கள் வாயை சிறிது சிறிதாக ஈரப்படுத்தலாம். 3-4 மணி நேரத்திற்குப் பிறகு, நீங்கள் சிறிய சிப்ஸில் குடிக்கத் தொடங்கலாம். தண்ணீர் சுத்தமாக இருக்க வேண்டும், அவசியம் கார்பனேற்றப்படாதது, சேர்க்கைகள், சாயங்கள் மற்றும் சுவைகள் இல்லாமல் இருக்க வேண்டும். நீங்கள் ரோஸ்ஷிப் குழம்பு குடிக்கலாம், பின்னர் நீங்கள் ஒரு லேசான கெமோமில் காபி தண்ணீரைச் சேர்க்கலாம். இது செயல்முறையின் போது செயல்படாத வயிற்றைத் தொடங்கும். 4-5 மணி நேரத்திற்குப் பிறகு, நீங்கள் சாப்பிடத் தொடங்கலாம். உணவு அறுவை சிகிச்சைக்குப் பின் இருக்க வேண்டும் (அட்டவணை எண் 0). குறைந்த கொழுப்புள்ள குழம்புடன் (கோழி, வான்கோழி) தொடங்குவது நல்லது. வடிகட்டிய சூப்கள், வடிகட்டிய கஞ்சிகள், கிரீம் சூப், மசித்த உருளைக்கிழங்கு ஆகியவை அடங்கும். மாலையில், நீங்கள் லேசான வேகவைத்த கட்லெட்டுகள், வேகவைத்த இறைச்சி அல்லது மீன் துண்டுகளை சாப்பிடலாம். அறுவை சிகிச்சைக்குப் பிறகு சுமார் 2-3 நாட்களுக்கு, நீங்கள் ஒரு உணவை கடைபிடிக்க வேண்டும். உணவு லேசானதாகவும், மென்மையாகவும் இருக்க வேண்டும். வேகவைத்த, வேகவைத்த அல்லது சுண்டவைத்த உணவுகளை மட்டுமே சாப்பிடுவது அவசியம். வறுத்த, சுட்ட உணவுகள் தடைசெய்யப்பட்டுள்ளன. புகைபிடித்த உணவுகள், மசாலாப் பொருட்கள், சுவையூட்டிகள், இறைச்சிகள், வறுத்த மற்றும் கொழுப்பு நிறைந்த பொருட்கள் முழு மறுவாழ்வு காலத்திற்கும் விலக்கப்பட வேண்டும். கனமான காய்கறிகள் மற்றும் சாஸ்களை சாப்பிடவும் பரிந்துரைக்கப்படவில்லை. மது கண்டிப்பாக முரணாக உள்ளது.
காயம் குணமாகும்போது, நோயாளி வீட்டிற்கு அனுப்பப்படுகிறார். இந்த நேரத்தில், மருத்துவரின் பரிந்துரைகளை கண்டிப்பாக பின்பற்ற வேண்டியது அவசியம். ஒவ்வொரு நோயாளிக்கும் மறுவாழ்வு காலம் கண்டிப்பாக தனிப்பட்டது மற்றும் நோயின் போக்கின் பண்புகள், அறுவை சிகிச்சையின் நுட்பம், வயது மற்றும் நோயாளியின் உடலியல் பண்புகள் ஆகியவற்றால் தீர்மானிக்கப்படுகிறது. பெரும்பாலான நோயாளிகள் அறுவை சிகிச்சைக்குப் பிறகு 3-4 நாட்களுக்குள் தங்கள் நிலையில் முன்னேற்றத்தை அனுபவிக்கிறார்கள். உடலின் முழுமையான மீட்புக்கு, ஒன்று முதல் பல மாதங்கள் வரை ஆகும். இருப்பினும், நீங்கள் மருத்துவரின் அனைத்து பரிந்துரைகளையும் கண்டிப்பாகப் பின்பற்றினால், 2-3 வாரங்களில் உங்கள் வழக்கமான வாழ்க்கை முறைக்குத் திரும்பலாம். பெரும்பாலான சந்தர்ப்பங்களில், மறுவாழ்வு காலத்தின் சாதாரண போக்கில், கூடுதல் உதவி மற்றும் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டிய அவசியமில்லை. எனவே, 2-3 நாட்களுக்குப் பிறகு, நோயாளியை வீட்டிற்கு அனுப்பலாம். இந்த 2-3 நாட்களில், காயத்திற்கு கிருமி நாசினிகள் சிகிச்சை, மலட்டு கட்டுகளைப் பயன்படுத்துதல் மற்றும் நிலையான ஆடைகள் தேவைப்படலாம் என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
அறுவை சிகிச்சைக்குப் பிந்தைய காலம்
அறுவை சிகிச்சைக்குப் பிறகு, அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தைக் கவனிக்க வேண்டியது அவசியம். மறுவாழ்வு காலத்தில், வீட்டிலும் மருத்துவமனையிலும், நோயாளி மருத்துவர் பரிந்துரைக்கும் அனைத்து மருந்துகளையும் கண்டிப்பாக எடுத்துக்கொள்ள வேண்டும், அனைத்து பரிந்துரைகளையும் பின்பற்ற வேண்டும், காயத்திற்கு சிகிச்சையளிக்க வேண்டும், தேவைப்பட்டால் கட்டுகளைப் பயன்படுத்த வேண்டும் மற்றும் மாற்ற வேண்டும். வீக்கம் மற்றும் வீக்கத்தைப் போக்க உதவும் ஒரு சிறப்பு கட்டு அணிவது அவசியம். அறுவை சிகிச்சைக்குப் பிறகு முதல் நாட்களில், அறுவை சிகிச்சையின் பகுதியில் வீக்கம் மற்றும் வலி நீடிக்கக்கூடும் என்பதையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும். அறுவை சிகிச்சையின் பகுதியில் பனியுடன் கூடிய வெப்பமூட்டும் திண்டு உதவுகிறது. இறுக்கமான உள்ளாடைகளை, இறுக்கமான அல்லது இறுக்கமான உள்ளாடைகளை நீங்கள் அணியக்கூடாது. உள்ளாடைகள் பருத்தி துணியால் செய்யப்பட வேண்டும். வழக்கமான இறுக்கமான உள்ளாடைகளுக்குப் பதிலாக, இடுப்பு பகுதியில் அதிகப்படியான பதற்றத்தை நீக்கும் ஒரு சஸ்பென்சரி - சிறப்பு ஆதரவு ஆடைகளை நீங்கள் அணிய வேண்டும். வடிகால் பயன்படுத்துவது அவசியம்.
குறைந்தபட்சம் ஒரு வாரத்திற்கு உடல் செயல்பாடுகளை கடுமையாக கட்டுப்படுத்த வேண்டும். நெருக்கமான நெருக்கம் முரணாக உள்ளது, மேலும் மறுவாழ்வு காலத்தில் கார் ஓட்டுவதையும் தவிர்க்க வேண்டும். அனைத்து சுறுசுறுப்பான விளையாட்டுகள், நீண்ட நடைப்பயிற்சி மற்றும் சுறுசுறுப்பான செயல்பாடுகளையும் விலக்க வேண்டும். பல நாட்களுக்கு, நீச்சல் அல்லது கழுவுவதை அனுமதிக்கக்கூடாது. சானா அல்லது குளியல் இல்லத்திற்குச் செல்வது தடைசெய்யப்பட்டுள்ளது. 3-4 நாட்கள் அல்லது அதற்கு மேற்பட்ட பிறகு, அறுவை சிகிச்சையின் பகுதியை சிறப்பாக பரிந்துரைக்கப்பட்ட தயாரிப்புகள் அல்லது சுத்தமான நீர் மற்றும் சோப்பு கரைசலுடன் சிகிச்சையளிக்க வேண்டும்.
அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் வலி, வீக்கம் அல்லது அசௌகரியம் ஏற்பட்டால், நீங்கள் ஒரு மருத்துவரைப் பார்க்க வேண்டும். மருத்துவர் வலி நிவாரணிகளை பரிந்துரைக்கலாம். 10 நாட்களுக்குப் பிறகு, சிறுநீரக மருத்துவரால் பின்தொடர்தல் பரிசோதனை தேவை. அல்ட்ராசவுண்ட் பரிசோதனை செய்யப்படுகிறது. எதிர்காலத்தில், நீங்கள் வழக்கமான பரிசோதனைகளையும் மேற்கொள்ள வேண்டியிருக்கும். எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் அதிக குளிர்ச்சியடையக்கூடாது. அதிக வெப்பமடைவதும் பரிந்துரைக்கப்படவில்லை.
விமர்சனங்கள்
மதிப்புரைகளை பகுப்பாய்வு செய்தபோது, நேர்மறையான விமர்சனங்கள் மேலோங்கி இருப்பதைக் கண்டறிந்தோம். அறுவை சிகிச்சை நிலைமையை கணிசமாகக் குறைக்கிறது, வலி, அசௌகரியம், விதைப்பை மற்றும் விந்தணுக்களில் உள்ள அழுத்தத்தை நீக்குகிறது என்பதை நோயாளிகள் குறிப்பிடுகின்றனர். அடிப்படையில், பெர்க்மேன் அறுவை சிகிச்சை வேகமானது, அறுவை சிகிச்சைக்குப் பிந்தைய காலம் குறுகியது. அறுவை சிகிச்சைக்குப் பிறகு 2-3 நாட்களுக்குள் வலி மற்றும் வீக்கம் மறைந்துவிடும். 2-3 வாரங்களில் முழு மீட்பு ஏற்படுகிறது. அறுவை சிகிச்சைக்குப் பிறகு சில கட்டுப்பாடுகள் இருந்தாலும், அறுவை சிகிச்சைக்குப் பிந்தைய காலம் கடுமையான அசௌகரியத்தை ஏற்படுத்தாது. ஒரு விதியாக, ஒரு மனிதன் தனது வழக்கமான வாழ்க்கை முறைக்குத் திரும்பலாம் மற்றும் ஒரு மாதத்தில் தனது நெருக்கமான வாழ்க்கையை மீட்டெடுக்க முடியும். சில சந்தர்ப்பங்களில் மட்டுமே சிக்கல்கள் உருவாகின்றன. அவை முக்கியமாக மறுவாழ்வு காலத்தை முறையற்ற முறையில் கடைப்பிடிப்பதன் மூலமோ அல்லது செயல்முறையை முறையற்ற முறையில் செயல்படுத்துவதன் மூலமோ, தொற்று ஏற்படுவதன் மூலமோ உருவாகின்றன.

