
அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
நிமோசிஸ்டிஸ்
கட்டுரை மருத்துவ நிபுணர்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 06.07.2025
நிமோசைஸ்டிஸ் என்பது சுவாச நுரையீரல் நோய்க்கான காரணியாகும், இது ஆபத்துள்ளவர்களுக்கு ஏற்படுகிறது. இந்த நோய் ஆரோக்கியமான மக்களுக்கு பொதுவானதல்ல, ஏனெனில் நோய்க்கிருமி சந்தர்ப்பவாதமானது. மக்களிடையே நிமோசைஸ்டிஸ் நிமோனியாவின் பரவல் குறைவாக உள்ளது, ஆனால் முதன்மை நோயெதிர்ப்பு குறைபாடு நிலைகள் உள்ளவர்களிடையே, இந்த நோயியல் மிகவும் பொதுவானது: லுகேமியா, லிம்போகிரானுலோமாடோசிஸ், பிற புற்றுநோய்கள், பிறவி நோயெதிர்ப்பு குறைபாடுகள் மற்றும் எச்.ஐ.வி தொற்று உள்ள நோயாளிகளில். எய்ட்ஸ் நோயாளிகளில், நிமோசைஸ்டோசிஸ் நோயின் "குறிப்பான்" ஆகும், மேலும் பாதிக்கப்பட்டவர்களில் பாதிக்கும் மேற்பட்டவர்களுக்கு இது ஏற்படுகிறது.
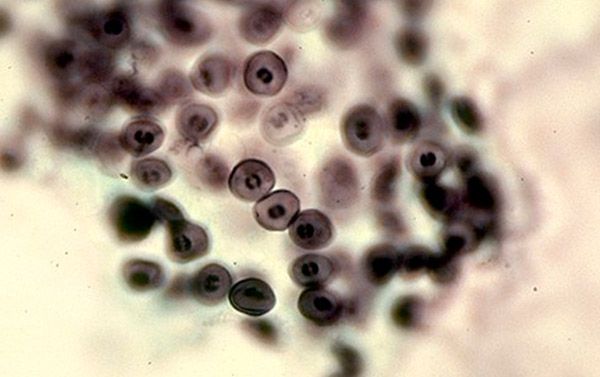
நிமோசிஸ்டிஸின் அமைப்பு
நியூமோசிஸ்டிஸ் கரினி என்பது ஒரு நுண்ணுயிரியாகும், இது மூச்சுக்குழாய் வழியாக சுவாசக் குழாயிலிருந்து பிரித்தெடுக்கப்பட்ட ஒரு நுண்ணுயிரியாகும், இது இந்த இனத்தின் பெயர் பிளவுபடுத்தும் இடத்தில் (கரினா) இருந்து வருகிறது. இந்த நோய்க்கிருமி இயற்கையாகவே பல விலங்குகளின் நுரையீரலிலும், சிலரிடமிருந்து தொற்று ஏற்படுகிறது. நோய்த்தொற்றின் பாதை காற்றில் பரவுகிறது. இருப்பினும், சாதாரண நோயெதிர்ப்பு நிலை உள்ளவர்கள் நோய்வாய்ப்படாமல் இருக்கலாம், ஆனால் கேரியர்களாக மட்டுமே இருக்கலாம், ஏனெனில் நியூமோசிஸ்டிஸ் சந்தர்ப்பவாதமானது. நோயெதிர்ப்பு குறைபாடு நிலைகளில், நோயின் மருத்துவ அறிகுறிகள் உருவாகின்றன.
இந்த நுண்ணுயிரிகளின் அமைப்பைப் படிக்கும்போது, இந்த இனத்தை எந்த இராச்சியத்தில் வகைப்படுத்துவது என்பது குறித்து பல விவாதங்கள் நடந்தன. ஆர்.என்.ஏ, மைட்டோகாண்ட்ரியா மற்றும் புரத சவ்வு கட்டமைப்புகளின் கட்டமைப்பு அம்சங்கள் இதை பூஞ்சை என வகைப்படுத்த அனுமதித்தன, ஆனால் எர்கோஸ்டெரால் இல்லாதது மற்றும் வாழ்க்கைச் சுழற்சி அம்சங்கள் நியூமோசிஸ்டிஸ் ஒரு புரோட்டோசோவான் என்பதை உறுதிப்படுத்துகின்றன.
நிமோசைஸ்டிஸின் அமைப்பு அவ்வளவு எளிமையானது அல்ல. சிக்கலான செல் சுழற்சி காரணமாக செல்லுலார் கூறுகளின் கட்டமைப்பின் முரண்பாடு இதற்குக் காரணம். எளிமையானவற்றின் அளவுகள் சுழற்சியின் கட்டத்தைப் பொறுத்து 1 முதல் 10 மைக்ரோமீட்டர்கள் வரை மாறுபடும். எனவே, நுண்ணோக்கியின் படி, பல்வேறு வடிவங்கள் இருக்கலாம் - மெல்லிய செல் சுவர் கொண்ட சிறிய வடிவங்கள் முதல் தடிமனான சுவர் கொண்ட பெரிய வடிவங்கள் வரை.
நியூமோசிஸ்டிஸ் என்பது ஒரு புற-செல் ஒட்டுண்ணியாகும், மேலும் இது முதன்மையாக முதல் மற்றும் இரண்டாம் வரிசையின் ஆல்வியோலோசைட்டுகளில் இடமளிக்கப்படுகிறது. இந்த நுண்ணுயிரி நான்கு முக்கிய வடிவங்களில் இருக்கலாம்: ட்ரோபோசோயிட், ப்ரீசிஸ்ட், நீர்க்கட்டி மற்றும் ஸ்போரோசோயிட்.
ட்ரோபோசோயிட் என்பது குறிப்பிடத்தக்க செல் விட்டம் மற்றும் ஒழுங்கற்ற வடிவத்தால் வகைப்படுத்தப்படும் ஒரு இருப்பு வடிவமாகும். சவ்வு தடிமனாகவும், சூடோபாட் வடிவ வெளிப்புற வளர்ச்சியைக் கொண்டிருப்பதால், ட்ரோபோசோயிட்டின் வடிவம் நிலையானதாக இருக்காது. இந்த கட்டமைப்புகள் ஆல்வியோலோசைட் செல்லுடன் நோய்க்கிருமியின் நெருங்கிய தொடர்புக்காக வடிவமைக்கப்பட்டுள்ளன. செல்லின் உள்ளே பல நுண்ணுயிரிகளின் சிறப்பியல்புகளைக் கொண்ட உறுப்புகளுடன் சைட்டோபிளாசம் உள்ளது: மைட்டோகாண்ட்ரியா, ஃபிஷ்-சம்ஸ், செல் சாறு மற்றும் லிப்பிட் மற்றும் கார்பன் கூறுகளைக் கொண்ட வெற்றிடங்கள். கரு போதுமான இடத்தை எடுத்துக்கொள்கிறது மற்றும் மரபணுப் பொருளைப் பாதுகாக்க இரண்டு சவ்வுகளால் சூழப்பட்டுள்ளது.
முன்சிஸ்ட்கள் ஓவல் வடிவத்தில், வளர்ச்சி இல்லாமல், சிறிய அளவில் மற்றும் மெல்லிய செல் சவ்வுடன் இருக்கும். இந்த அமைப்புகளின் நடுவில், கருக்கள் பிரிந்து நீர்க்கட்டிகளை உருவாக்குகின்றன.
நீர்க்கட்டிகள் வட்ட வடிவத்திலும் உள்ளன, ஆனால் அவற்றின் அளவு பெரியது, ஏனெனில் அவை சிறப்பு உடல்களைக் கொண்டுள்ளன - ஸ்போரோசோயிட்டின் முன்னோடிகள். நீர்க்கட்டிகள் ஒரு ஓடு மற்றும் ஒரு தடிமனான மூன்று அடுக்கு சவ்வு ஆகியவற்றைக் கொண்டுள்ளன, இது உடைந்த பிறகு ஒழுங்கற்ற வடிவத்தைக் கொண்டுள்ளது, இதனால் சுழற்சி மீண்டும் நிகழ்கிறது.
நியூமோசிஸ்டிஸ் அதன் மரபணுப் பொருளை இரண்டாகப் பிரித்து, பின்னர் சைட்டோபிளாஸின் உள்ளடக்கங்களை சவ்வுடன் பிரிப்பதன் மூலம் இனப்பெருக்கம் செய்கிறது.
நிமோசிஸ்டிஸின் வாழ்க்கைச் சுழற்சி
நிமோசிஸ்டிஸ் என்பது ஒரு செல்லுலார் ஒட்டுண்ணி, ஆனால் அதே நேரத்தில், பல்வேறு வகையான இருப்புக்கள் அதை செல்லுக்குள் ஊடுருவ அனுமதிக்கின்றன. தொற்று வான்வழி நீர்த்துளிகள் மூலம் ஏற்படுகிறது. ஒரு நீர்க்கட்டி மனித உடலில் நுழைகிறது, இது போதுமான நோயெதிர்ப்பு சக்தியுடன், நோயெதிர்ப்பு திறன் இல்லாத செல்களால் நடுநிலையாக்கப்படுகிறது. இல்லையெனில், நீர்க்கட்டி வளர்ந்து முதிர்ந்த வடிவங்களை உருவாக்குவதன் மூலம் அதன் வளர்ச்சி சுழற்சியை மேலும் தொடர்கிறது. முழு சுழற்சியையும் இரண்டு கட்டங்களாகப் பிரிக்கலாம் - பாலியல் மற்றும் பாலினமற்ற.
நியூமோசைஸ்டிஸின் வாழ்க்கைச் சுழற்சி மிகவும் சிக்கலானது மற்றும் பல நிலைகளில் பல உயிர் வடிவங்களைக் கடந்து செல்கிறது: ட்ரோபோசோயிட், ப்ரீசிஸ்ட், நீர்க்கட்டி, ஸ்போரோசோயிட். ட்ரோபோசோயிட் என்பது ஒரு தாவர வடிவமாகும், இது அதன் சூடோபோடியாவுடன் ஆல்வியோலோசைட்டுடன் இணைகிறது மற்றும் செல் சவ்வுடன் நெருக்கமாக தொடர்பு கொள்கிறது. பின்னர், செல் பிரிவின் மூலம், இரண்டு முதிர்ந்த செல்கள் உருவாகின்றன, இதனால் இனப்பெருக்கம் ஏற்படுகிறது. இது நியூமோசைஸ்டிஸ் வளர்ச்சியின் பாலினமற்ற கட்டம் என்று அழைக்கப்படுகிறது.
ட்ரோபோசோயிட் ஒரு முன் நீர்க்கட்டியை உருவாக்குகிறது, இது ஒரு பெரிய கருவையும், அதைச் சுற்றி குவிந்துள்ள எதிர்கால நீர்க்கட்டிக்கும் தேவையான ஊட்டச்சத்துக்களையும் கொண்டுள்ளது. காலப்போக்கில், கரு பிரிந்து ஒரு நீர்க்கட்டி உருவாகிறது, இது பொதுவாக உள்ளே 8 கருக்களைக் கொண்டுள்ளது. நுண்ணுயிரிகள் - ஸ்போரோசோயிட்டுகள் - நீர்க்கட்டிலிருந்து வெளிப்படுகின்றன. அவை ஒரு ஒற்றை மரபணுத் தகவலைக் கொண்டுள்ளன, மேலும் அவை ஒன்றோடொன்று இணையும்போது, அவை மீண்டும் ஒரு ட்ரோபோசோயிட்டை உருவாக்குகின்றன, மேலும் வளர்ச்சி சுழற்சி மீண்டும் நிகழ்கிறது. இது வளர்ச்சியின் பாலியல் கட்டமாகும்.
நீர்க்கட்டிகள், அவை மனித உடலில் நுழையும் போது, அல்வியோலியில் இடமளிக்கப்படுகின்றன. ட்ரோபோசோயிட்டுகள் மற்றும் நீர்க்கட்டிகள் தீவிரமாக இனப்பெருக்கம் செய்யப்படுவதால், அவை அதிகமாகி, அல்வியோலோசைட்டுகள் அழிக்கப்படுகின்றன, பின்னர் மருத்துவ வெளிப்பாடுகள் ஏற்படுகின்றன. இந்த செயல்முறைக்கு முதல் நோயெதிர்ப்பு எதிர்வினைகள் செல்லுலார் நோய் எதிர்ப்பு சக்தி காரணமாக உருவாகின்றன. மேக்ரோபேஜ்கள் மற்றும் டி-ஹெல்பர்கள் வெளிநாட்டு முகவர்களுக்கு வினைபுரிந்து அவற்றை பாகோசைட்டீஸ் செய்ய முயற்சிக்கின்றன, ஆனால் நீர்க்கட்டிகள் மேக்ரோபேஜுக்குள் இருக்கும் திறனைக் கொண்டுள்ளன மற்றும் அதன் லைசோசோமால் என்சைம்களால் பாதிக்கப்படுவதில்லை. எனவே, செல்லுலார் நோயெதிர்ப்பு எதிர்வினை ஒரு விரிவான நோயெதிர்ப்பு மறுமொழி மற்றும் நிமோசைஸ்டிஸை நீக்குவதற்கு போதுமானதாக இல்லை. டி-ஹெல்பர்களின் செல்வாக்கின் கீழ் அடுக்கு வழிமுறைகளின் உதவியுடன் நோய் எதிர்ப்பு சக்தியின் நகைச்சுவை இணைப்பு தொடங்கப்படும்போது, இம்யூனோகுளோபுலின்கள் ட்ரோபோசோயிட்டுகள் மற்றும் பாதிக்கப்பட்ட மேக்ரோபேஜ்களை பாதிக்கின்றன. அதனால்தான், நோயெதிர்ப்பு மறுமொழியின் நோயியல் உள்ளவர்களில், இந்த நோய் மிக விரைவாக உருவாகிறது, ஏனெனில் போதுமான பாதுகாப்பிற்கு, உள்ளூர் செல்லுலார் மற்றும் நகைச்சுவை நோய் எதிர்ப்பு சக்தி இரண்டின் நல்ல நிலை அவசியம்.
நிமோசிஸ்டிஸ் நிமோனியாவின் அறிகுறிகள்
நோயின் அடைகாக்கும் காலம் ஒன்று முதல் ஐந்து வாரங்கள் வரை ஆகும். இது உடலின் வயது மற்றும் நோயெதிர்ப்புத் தடுப்பு அளவைப் பொறுத்தது. பெரும்பாலும் இந்த நோய் ஒரு பொதுவான கடுமையான சுவாச நோயாகத் தொடரலாம், பின்னர் மருத்துவ அறிகுறிகள் பலவீனமாக வெளிப்படுத்தப்படுகின்றன மற்றும் லேசான போக்கின் பின்னணியில் ஒரு நபர் இறக்கலாம்.
நுரையீரலில் ஏற்படும் உருவ மாற்றங்களைக் கருத்தில் கொண்டு, பல மருத்துவ நிலைகள் வேறுபடுகின்றன:
- எடிமா நிலை - ஊடுருவல் மாற்றங்களின் தொடக்கத்தின் போது ஏற்படுகிறது மற்றும் போதை மற்றும் அதிகரிக்கும் சுவாசக் கோளாறு அறிகுறிகளால் வகைப்படுத்தப்படுகிறது.
- அட்லெக்டாசிஸின் நிலை - அல்வியோலியில் இருந்து சுரப்பு வெளியேறுவதை சீர்குலைப்பது அவை ஒன்றாக ஒட்டிக்கொள்வதற்கும் நுரையீரல் அட்லெக்டாசிஸின் வளர்ச்சிக்கும் பங்களிக்கிறது. மருத்துவ ரீதியாக, இருமல் தோன்றும், சுவாசக் கோளாறு அதிகரிக்கிறது.
- எம்பிஸிமா நிலை - சிகிச்சையின் செயல்திறனைப் பொறுத்து காலவரையின்றி நீடிக்கும். அறிகுறிகள் குறைகின்றன, ஆனால் நுரையீரலில் எஞ்சியிருக்கும் எம்பிஸிமாட்டஸ் புல்லே வடிவத்தில், தட்டும்போது பெட்டி போன்ற ஒலியை உருவாக்குகிறது.
நிமோசிஸ்டிஸ் நிமோனியாவின் அறிகுறிகள் பெரியவர்களுக்கும் குழந்தைகளுக்கும் வேறுபடுகின்றன. முன்கூட்டிய பிறப்பு, மத்திய நரம்பு மண்டலத்தின் நோயியல், பிரசவத்திற்கு முந்தைய காயங்கள், கருப்பையக தொற்றுகள் போன்றவற்றில் குழந்தைகள் நோய்வாய்ப்படலாம். இந்த நிலையில், குழந்தையின் வாழ்க்கையின் 3-4 மாதங்களில் இந்த நோய் உருவாகிறது. பின்னர் குழந்தை எடை இழக்கிறது, தாய்ப்பால் கொடுக்க மறுக்கிறது, அவரது தூக்கம் தொந்தரவு செய்யப்படுகிறது, மூச்சுத் திணறல் மற்றும் பெரியோரல் சயனோசிஸ் அறிகுறிகள் தோன்றும். குழந்தை கக்குவான் இருமல் போல இருமுகிறது, சில நேரங்களில் நுரை சளி வெளியேறுகிறது. ரேடியோகிராஃபில், இடைநிலை ஊடுருவல்கள் அல்லது "மேகமூட்டமான" நுரையீரல் போன்ற மாற்றங்கள் இருக்கலாம்.
பெரியவர்களில், நோயெதிர்ப்புத் தடுப்பு மருந்துகளால் சிகிச்சையளிக்கப்பட்ட நோயாளிகளுக்கு தொற்று ஏற்பட்ட ஒரு வாரத்திற்குப் பிறகு மருத்துவ அறிகுறிகள் உருவாகின்றன, மேலும் எய்ட்ஸ் நோயாளிகளுக்கு 2-3 மாதங்களுக்குப் பிறகு. இந்த நோய் வெப்பநிலை சப்ஃபிரைல் எண்ணிக்கைக்கு உயர்வு, மிதமான இருமல், உடல் உழைப்பின் போது மூச்சுத் திணறல் மற்றும் மார்புப் பகுதியில் வலி ஆகியவற்றுடன் தொடங்குகிறது. சிகிச்சை இல்லாத நிலையில், ஒரு வாரம் கழித்து, அறிகுறிகள் தீவிரமடைகின்றன, சயனோசிஸ் மற்றும் அதிக வெப்பநிலை தோன்றும். நோயின் கடுமையான போக்கானது இரு நுரையீரல்களுக்கும் வீக்கம் விரைவாக பரவுவதால் ஏற்படுகிறது. இது சுவாசக் கோளாறுகளை அதிகரிக்கிறது மற்றும் பொதுவான நோயெதிர்ப்புத் தடுப்பு பின்னணியில், நுரையீரல் வீக்கம் காரணமாக ஆபத்தானது.
எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நோயாளிகளில், நிமோசைஸ்டோசிஸின் தனித்தன்மைகள் நோயின் அறிகுறிகளின் மந்தமான வளர்ச்சியாகும், இது பெரும்பாலும் மரண விளைவுகளுடன் கூடிய முழுமையான போக்கிற்கு பங்களிக்கிறது. எனவே, எய்ட்ஸ் நோயாளிகளில், சிறப்பு மருத்துவ வெளிப்பாடுகள் இல்லாவிட்டாலும், நிமோசைஸ்டிஸ் நிமோனியாவின் தடுப்பு சிகிச்சையின் தொடக்கத்திற்கு சில அறிகுறிகள் உள்ளன.
நிமோசிஸ்டிஸ் கரினி தொற்று நோய் கண்டறிதல்
நிமோசைஸ்டிஸ் நிமோனியாவின் அறிகுறிகள் குறிப்பிட்டவை அல்ல என்பதையும், நோய் பெரும்பாலும் உச்சரிக்கப்படும் மருத்துவ வெளிப்பாடுகள் இல்லாமல் தொடர்கிறது என்பதையும் கருத்தில் கொண்டு, ஆனால் ஒரு முழுமையான போக்கில், இந்த விஷயத்தில் காரணவியல் சரிபார்ப்பு சரியான நேரத்தில் சிகிச்சைக்கு மிகவும் முக்கியமானது.
மருத்துவ வெளிப்பாடுகள் நோய்க்குறியியல் அல்ல, எனவே, வரலாறு மற்றும் புறநிலை பரிசோதனையின் அடிப்படையில், மருத்துவர் நிமோனியா இருப்பதை மட்டுமே தீர்மானிக்க முடியும், மேலும் அதன் தன்மையை சந்தேகிப்பது கடினம்.
நோயாளிக்கு புற்றுநோய், சைட்டோஸ்டேடிக்ஸ் சிகிச்சை, எச்.ஐ.வி தொற்று இருப்பது வரலாற்றில் ஒரு முக்கியமான உண்மை. நோயெதிர்ப்பு வினைத்திறனில் குறிப்பிடத்தக்க குறைவு ஏற்பட்டதன் பின்னணியில் இந்த வகை நிமோனியாவை சந்தேகிக்க இது நம்மை அனுமதிக்கிறது. எனவே, அத்தகைய நோயாளிகளின் குழுவை மிகவும் கவனமாக பரிசோதித்து தடுப்பு நடவடிக்கைகளை மேற்கொள்வது முக்கியம்.
எனவே, நோயறிதலைச் சரிபார்ப்பதில் ஆய்வக மற்றும் கருவி கண்டறியும் முறைகள் முன்னணியில் உள்ளன.
நிமோனியாவைக் கண்டறிந்து உறுதிப்படுத்துவதற்கு மார்பு எக்ஸ்ரே ஒரு கட்டாய முறையாகும். சிறப்பியல்பு மாற்றங்கள் "வெள்ளை நுரையீரல்" அல்லது "மேகமூட்டமான நுரையீரல்" நிகழ்வு ஆகும், ஆனால் இந்த அறிகுறிகள் அவ்வளவு பொதுவானவை அல்ல, ஆரம்ப கட்டங்களில் இந்த மாற்றங்கள் இன்னும் உருவாகவில்லை. குழந்தைகளில், நிமோசைஸ்டோசிஸ் எக்ஸ்ரேயில் இடைநிலை நிமோனியாவாக வெளிப்படுத்தப்படலாம்.
மூச்சுக்குழாய் கழுவுதல் மற்றும் சுரப்பை மேலும் பரிசோதிக்க பிராங்கோஸ்கோபி பரிந்துரைக்கப்படுகிறது.
சளியில் உள்ள நிமோசிஸ்டிஸ், அல்வியோலியில் கணிசமான அளவு இருந்தால் கண்டறியப்படலாம். சளி பரிசோதனை என்பது நோயறிதலைச் சரிபார்க்க நம்பகமான முறைகளில் ஒன்றாகும். சளிக்கு கூடுதலாக, மூச்சுக்குழாய் அழற்சியை பரிசோதனைக்கான பொருளாகப் பயன்படுத்தலாம். ரோமானோவ்ஸ்கி-ஜீம்சா பொருளின் கறை படிந்த நிலையில் ஒரு நுண்ணிய முறை பயன்படுத்தப்படுகிறது, மேலும் சிவப்பு கருவுடன் கூடிய ஊதா செல்கள் கண்டறியப்படுகின்றன. ஆனால் இந்த முறை எப்போதும் பலனைத் தருவதில்லை, ஏனெனில் போதுமான அளவு நோய்க்கிருமி நுண்ணோக்கி லென்ஸின் கீழ் சிக்கியிருக்காது. மிகவும் துல்லியமான முறை ஒட்டுண்ணியியல் ஆகும். நோயாளியிடமிருந்து பெறப்பட்ட பொருள் ஒரு சத்தான ஊடகத்தில் விதைக்கப்படுகிறது மற்றும் நோய்க்கிருமி ஒரு சில நாட்களில் வளர்கிறது, இது நோயறிதலை உறுதிப்படுத்துகிறது.
இந்த முறைகள் நவீன நிலைமைகளில் அரிதாகவே பயன்படுத்தப்படுகின்றன, ஏனெனில் முடிவைப் பெற நீண்ட நேரம் எடுக்கும், மேலும் உபகரணங்களுடன் கூடிய ஆய்வகமும் தேவைப்படுகிறது, இது ஒவ்வொரு மருத்துவ நிறுவனத்திலும் இல்லை. எனவே, செரோலாஜிக்கல் நோயறிதல் முறைகள் தற்போது பரவலாக உள்ளன.
நிமோசைஸ்ட்களின் தரமான நிர்ணயத்திற்கான பகுப்பாய்வு, ஸ்பூட்டம் மட்டுமல்ல, இரத்தத்தையும் ஆய்வு செய்வதன் மூலம் மேற்கொள்ளப்படலாம். பாலிமரேஸ் சங்கிலி எதிர்வினை முறை பயன்படுத்தப்படுகிறது - நோயாளியின் பொருளில் டிஎன்ஏ கண்டறிதலை அடிப்படையாகக் கொண்ட ஒரு மூலக்கூறு மரபணு முறை.
ஒரு எளிமையான செரோலாஜிக்கல் ஆராய்ச்சி முறை (இரத்த சீரம் ஆராய்ச்சி) என்பது நிமோசைஸ்டிஸுக்கு எதிரான ஆன்டிபாடிகளைக் கண்டறிதல் ஆகும். நோய்க்கிருமிக்கு எதிராக இம்யூனோகுளோபுலின்கள் உற்பத்தி செய்யப்படுவதால், அவற்றின் அளவு அல்லது இருப்பு செயல்முறையின் செயல்பாட்டைக் குறிக்கிறது. வகுப்பு G மற்றும் M இன் இம்யூனோகுளோபுலின்களின் அளவு நொதி இம்யூனோஅஸ்ஸே அல்லது இம்யூனோஃப்ளோரசன்ஸ் முறையால் தீர்மானிக்கப்படுகிறது. வகுப்பு M இன் இம்யூனோகுளோபுலின்களின் அதிகரித்த அளவு கடுமையான தொற்றுநோயைக் குறிக்கிறது, மேலும் இம்யூனோகுளோபுலின்கள் G இன் அதிகரிப்புடன், நீண்டகால நாள்பட்ட தொற்று சாத்தியமாகும்.
நிமோசைஸ்டோசிஸ் சிகிச்சை மற்றும் தடுப்பு
இந்த நோய்க்கு சிகிச்சையளிப்பது ஒரு சிக்கலான பணியாகும், ஏனெனில் நுண்ணுயிர் எதிர்ப்பிகள் நோய்க்கிருமியின் மீது செயல்படாது. கூடுதலாக, சிகிச்சையை முடிந்தவரை சீக்கிரம் தொடங்க வேண்டும் மற்றும் குறிப்பிட்டவை மட்டுமே. சிகிச்சையைத் தொடங்குவதற்கு முன், நோயின் தீவிரத்தை தீர்மானிக்க வேண்டும், இது இரத்தத்தில் உள்ள ஆக்ஸிஜனின் பகுதி அழுத்தத்தின் அளவால் சுவாச செயலிழப்பு அளவால் வகைப்படுத்தப்படுகிறது.
நிமோசைஸ்டோசிஸின் காரணவியல் சிகிச்சையானது சல்பமெதோக்சசோல்/ட்ரைமெத்தோபிரிம் - பைசெப்டால் ஆகியவற்றைப் பயன்படுத்துவதாகும். லேசான சந்தர்ப்பங்களில், மருந்தின் வாய்வழி நிர்வாகம் அல்லது முறையே 100 மி.கி/கி.கி மற்றும் 20 மி.கி/கி.கி என்ற அளவில் நரம்பு வழியாக உட்செலுத்துதல் பரிந்துரைக்கப்படுகிறது. இருப்பினும், நோயாளிகளுக்கு ஒரே நேரத்தில் நோயெதிர்ப்பு குறைபாடு இருப்பதால், இந்த மருந்துகள் பல பக்க விளைவுகளை ஏற்படுத்துகின்றன: தோல் சொறி, இரத்த சோகை, லுகோபீனியா, அக்ரானுலோசைட்டோசிஸ், குமட்டல், டிஸ்பெப்டிக் வெளிப்பாடுகள். எனவே, சிகிச்சையின் உகந்த படிப்பு 2 வாரங்கள் ஆகும்.
கடுமையான சந்தர்ப்பங்களில், பென்டாமைடின் இந்த மருந்தில் சேர்க்கப்படுகிறது - இது ஒரு குறிப்பிட்ட விளைவைக் கொண்ட ஒரு மருந்து, ஏனெனில் இது நிமோசைஸ்ட்களின் இனப்பெருக்க அமைப்புகளை சேதப்படுத்துகிறது. இது 5% குளுக்கோஸில் நீர்த்தப்படும்போது 4 மி.கி / கிலோ என்ற அளவில் பயன்படுத்தப்படுகிறது. சிகிச்சையின் போக்கு 2-3 வாரங்கள் ஆகும்.
இது எட்டியோட்ரோபிக் சிகிச்சை மட்டுமே, ஆனால் எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நோயாளிகளுக்கு அறிகுறி ஆண்டிபிரைடிக் முகவர்கள், நச்சு நீக்க சிகிச்சை, மறுநீரேற்றம், பூஞ்சை எதிர்ப்பு மருந்துகள் மற்றும் நுண்ணுயிர் எதிர்ப்பிகளும் பயன்படுத்தப்படுகின்றன.
நோயின் சிக்கலான தன்மை மற்றும் நோயாளிகளின் குழுவில் அதன் சிக்கலான போக்கின் காரணமாக நிமோசைஸ்டோசிஸைத் தடுப்பது அவசியம். தடுப்பு முறைகள் குறிப்பிட்டவை அல்லாதவை மற்றும் குறிப்பிட்டவை - மருத்துவம் சார்ந்தவை. தொற்றுநோயியல் அறிகுறிகள் இருந்தால் ஆபத்து குழுவிலிருந்து நோயாளிகளை பரிசோதிப்பதன் மூலமும், எய்ட்ஸ் நோயாளிகளுக்கு சரியான மற்றும் சரியான ஆன்டிரெட்ரோவைரல் சிகிச்சையளிப்பதன் மூலமும் குறிப்பிடப்படாத தடுப்பு முறைகள் வகைப்படுத்தப்படுகின்றன. அத்தகையவர்களுக்கு, சரியான தினசரி வழக்கம், போதுமான ஊட்டச்சத்து மற்றும் கெட்ட பழக்கங்களை நீக்குதல் ஆகியவை மிகவும் முக்கியத்துவம் வாய்ந்தவை.
தடுப்புக்கான குறிப்பிட்ட முறைகள் எட்டியோட்ரோபிக் மருந்துகளைப் பயன்படுத்துவதாகும். சிகிச்சையைப் போலவே தடுப்புக்கும் அதே மருந்துகள் பயன்படுத்தப்படுகின்றன. இத்தகைய முதன்மைத் தடுப்புக்கான அறிகுறி CD4 செல்களின் அளவு 300 க்கும் குறைவாக இருப்பது, ஏனெனில் இது நிமோசைஸ்டிஸ் தொற்றுக்கான அபாய அளவாகக் கருதப்படுகிறது.
நிமோசிஸ்டிஸ் என்பது மிகவும் சிக்கலான ஒரு நோய்க்கு காரணமான காரணியாகும், இது குறிப்பிட்ட மருத்துவ அறிகுறிகள் இல்லாமல், ஆரம்ப கட்டத்திலேயே கண்டறியப்பட்டு சரியான சிகிச்சையை பரிந்துரைக்க வேண்டும், ஏனெனில் விளைவுகள் மிகவும் தீவிரமாக இருக்கும். முதன்மை அல்லது இரண்டாம் நிலை நோயெதிர்ப்பு குறைபாடு உள்ளவர்களுக்கு நிமோசிஸ்டிஸ் உருவாகிறது மற்றும் இந்த நிலைமைகள் பரஸ்பரம் மோசமடைகின்றன. எனவே, சில நோயாளி குழுக்களில், குறிப்பிட்ட மற்றும் குறிப்பிட்ட அல்லாத முறைகள் மூலம் இந்த நோயைத் தடுப்பது அவசியம்.


 [
[